A infertilidade é um problema que se caracteriza pela ausência de gestação após 12 meses de tentativas regulares, sem o uso de métodos contraceptivos. Quando a mulher possui mais de 35 anos, devemos já iniciar a investigação após 6 meses de tentativas. Para que um […]
A infertilidade é um problema que se caracteriza pela ausência de gestação após 12 meses de tentativas regulares, sem o uso de métodos contraceptivos. Quando a mulher possui mais de 35 anos, devemos já iniciar a investigação após 6 meses de tentativas. Para que um casal infértil consiga engravidar, é necessário buscar ajuda médica.
Por meio dessa investigação na maioria das vezes se consegue diagnosticar a causa do problema e identificar o melhor tratamento. Porém, em alguns casos, não é possível obter o diagnóstico, pois os pacientes não apresentam qualquer alteração que indique infertilidade, mas ainda assim não consegue engravidar.
Em casos assim, é considerada a infertilidade sem causa aparente (ISCA). Saiba mais sobre o assunto:
Quando a suspeita da infertilidade existe, o casal deve procurar ajuda médica especializada em reprodução humana. O primeiro passo é realizar uma investigação, com o objetivo de identificar as causas do problema. Tanto a mulher quanto o homem precisam passar pelo processo.
A investigação da infertilidade feminina é feita por meio de exames de imagem, como ultrassonografias, exames de sangue para medir dosagens hormonais e outros procedimentos mais específicos, quando necessário. O objetivo é analisar, entre outros fatores:
A infertilidade masculina é investigada por meio do espermograma, um exame que possibilita a análise do sêmen e dos espermatozoides. Dessa forma é possível identificar:
Outros exames também podem ser indicados, de acordo com as necessidades específicas. Quando nenhum fator que possa estar relacionado à infertilidade é encontrado em um primeiro momento, exames mais específicos são indicados. No caso das mulheres, por exemplo, pode ser necessário realizar um exame especializado para investigar a presença de endometriose.
Se mesmo após uma investigação bastante profunda as causas da infertilidade não forem encontradas, a ISCA é considerada.
A ISCA, ou infertilidade sem causa aparente, representa a ausência de diagnóstico das causas da infertilidade. Quando o casal aparenta ter condições adequadas para engravidar e ainda assim não consegue. Só é possível chegar à conclusão de ISCA após uma profunda investigação da infertilidade conjugal.
Diagnosticar as causas da infertilidade é um fator que possibilita o tratamento, pois é mais fácil identificar os procedimentos mais indicados e que podem apresentar melhores resultados para os pacientes.
Com a ISCA é um pouco mais difícil conduzir o tratamento, mas é possível engravidar. Nesse caso, a solução é a reprodução assistida.
A reprodução assistida conta com diversas técnicas e procedimentos que auxiliam casais inférteis e possibilitam uma gestação. Cada técnica é indicada para situações específicas, por isso a importância da investigação.
A relação sexual programada (RSP) é a técnica de menor complexidade, e pode ser indicada quando a mulher não apresenta nenhuma obstrução nas tubas uterinas e o homem possui espermatozoides em boa quantidade e qualidade.
A técnica se inicia com a estimulação ovariana e indução da ovulação, para que mais óvulos sejam liberados. Todo o processo é acompanhado por meio de ultrassonografias, sendo possível identificar com propriedade o período fértil da mulher. Dessa forma, o casal programa suas relações para esse momento, aumentando as chances de uma gestação.
Outra técnica de baixa complexidade é a inseminação intrauterina (IIU), que consiste em depositar os espermatozoides diretamente na cavidade uterina. Inicialmente o procedimento é semelhante ao da RSP, mas há a vantagem de poder selecionar os espermatozoides e utilizar apenas aqueles considerados de melhor qualidade. Além disso, a inseminação facilita a fecundação pelo fato de já depositar os gametas masculinos na cavidade uterina, aproximando os gametas (óvulos e espermatozoides).

A FIV é uma técnica de alta complexidade, que realiza a fecundação em laboratório e conta com diversos procedimentos complementares. É muito indicada em diferentes casos, já que pode auxiliar em muitas situações.
No caso da ISCA, a FIV permite que mais análises sejam feitas e faz com que as chances de sucesso sejam ainda maiores. Por exemplo, é possível selecionar não só os espermatozoides, e avaliar a qualidade dos óvulos. Dessa forma, apenas os gametas de maior qualidade são utilizados para a fecundação.
A fecundação é feita por injeção intracitoplasmática de espermatozoides (ICSI), com um espermatozoide sendo injetado em cada óvulo. As chances de sucesso na formação dos embriões são maiores nesse método.
Também é possível analisar os embriões em relação a sua qualidade morfológica e genética antes da transferência para o útero, além de realizar outros procedimentos complementares que podem diminuir as falhas de implantação e até abortamentos espontâneos.
Para mais informações sobre o assunto, continue lendo sobre a infertilidade sem causa aparente aqui no site.
MaisA ovulação é um processo natural do corpo feminino, fundamental para que a mulher possa engravidar. Ela se caracteriza pelo crescimento dos folículos ovarianos e a liberação de um óvulo a cada ciclo menstrual. Em alguns casos pode haver a liberação de mais de um […]
A ovulação é um processo natural do corpo feminino, fundamental para que a mulher possa engravidar. Ela se caracteriza pelo crescimento dos folículos ovarianos e a liberação de um óvulo a cada ciclo menstrual. Em alguns casos pode haver a liberação de mais de um gameta, e em outros casos nenhum óvulo é liberado.
Quando não há a liberação de gameta, significa que há algum problema no sistema reprodutor feminino. A ausência de ovulação é chamada de anovulação. Esta é uma das principais causas da infertilidade feminina, já que sem óvulos é impossível engravidar.
Por sua vez, a anovulação pode ser causada por diferentes fatores, como distúrbios hormonais e outras questões. Em alguns casos é possível tratá-la, e assim a mulher tem possibilidade de engravidar de forma natural. Quando isso não é possível, a reprodução assistida pode auxiliar.
Saiba mais sobre a anovulação, suas causas e tratamentos.
Antes de falar sobre anovulação, é preciso entender o que é, e como acontece a ovulação. A ovulação é a liberação de um óvulo que ficará disponível para ser fecundada por um espermatozoide, gerando um embrião e resultando em uma gestação.
Para que ela aconteça, diversos processos devem acontecer e o sistema reprodutor feminino precisa estar funcionando adequadamente. Durante o ciclo menstrual, há uma grande alteração nos níveis de diversos hormônios que fazem com que todo o processo aconteça.
Se há algum distúrbio hormonal ou problemas relacionados aos ovários, a ovulação não acontece e a mulher passa pela anovulação.
A anovulação pode ser causada por diferentes fatores. Os mais comuns são os distúrbios hormonais e questões relacionadas à reserva ovariana, estando eles relacionados a outros problemas.
A falência ovariana representa o esgotamento dos óvulos, ou da reserva ovariana. Toda mulher já nasce com o número total de gametas que terá por toda sua vida e a cada ciclo menstrual um grande número é perdido e a reserva ovariana vai diminuindo.
Quando a reserva se esgota a mulher inicia a menopausa, que é a última menstruação de sua vida, e é caracterizada pela falência ovariana. Após esse momento, não há mais ovulação e a mulher não pode mais engravidar.
Este é um processo natural e que acontece com todas as mulheres em determinado momento. O mais comum é que aconteça por volta dos 50 anos de idade, porém, pode acontecer antes — o que chamamos de falência ovariana precoce.
Como o ciclo menstrual e a ovulação dependem muito dos hormônios, qualquer pequeno distúrbio pode causar a anovulação. Os distúrbios hormonais podem estar relacionados a muitos fatores, como:
Quando a paciente é diagnosticada com anovulação, é importante fazer uma investigação para identificar sua causa e então encontrar o melhor tratamento. Em casos de doenças, por exemplo, pode ser necessário tratá-las antes de uma nova tentativa de gravidez, já que muitos desses tratamentos são feitos com o uso de medicamentos hormonais.
Independente do problema que está causando a anovulação, a reprodução assistida pode auxiliar a paciente a alcançar uma gestação. As técnicas principais são a relação sexual programada (RSP), a inseminação intrauterina (IIU) e a fertilização in vitro (FIV).
Cada uma possui características e indicações diferentes, mas possuem uma etapa em comum: a estimulação ovariana. A estimulação é um tratamento hormonal que tem o objetivo de estimular um número maior de folículos a se tornarem dominantes para que seja possível liberar mais óvulos na ovulação. No caso das mulheres que passam pela anovulação, o tratamento pode ajudá-las a liberar pelo menos um gameta.
Os medicamentos e a dosagem são definidos de acordo com cada paciente e com a técnica que será realizada. Todas as técnicas podem ser indicadas para casos de anovulação.
A RSP é muito indicada para mulheres com distúrbios ovulatórios, desde que possuam os órgãos reprodutores saudáveis e não tenham qualquer obstrução nas tubas uterinas. Além disso, seu parceiro não pode ser diagnosticado com qualquer nível de infertilidade.
A estimulação ovariana acontece e a ovulação é monitorada por meio de ultrassonografias. No momento mais adequado, o casal é informado e deve programar suas relações para que existam boas chances de uma gestação.
A IIU também é indicada em casos de anovulação, além de casos leves de infertilidade masculina. Após a estimulação ovariana os espermatozoides são coletados, selecionados e injetados na cavidade uterina, possibilitando e facilitando a fecundação.
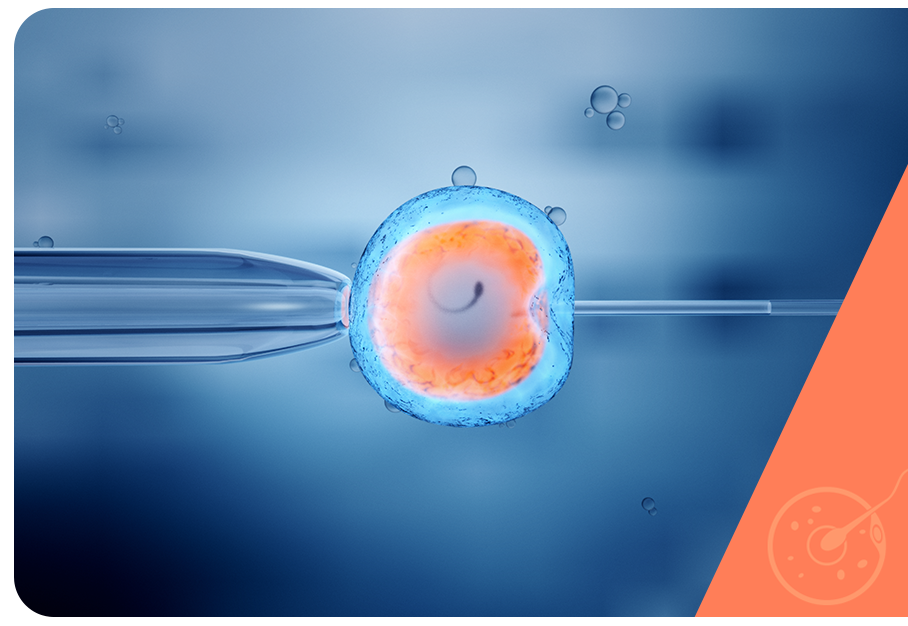
A FIV é a técnica mais complexa, indicada para casos graves de infertilidade. Pode ser realizada por mulheres com anovulação e oferece boas chances de sucesso. Além da estimulação ovariana, os procedimentos complementares da FIV permitem a seleção do melhor embrião ou embriões para a transferência ao útero.
Se a mulher passou pela falência ovariana ou por outros motivos e não consegue utilizar os próprios óvulos para a gestação, ainda há a possibilidade de utilizar óvulos de uma doadora anônima e fecundá-los com os espermatozoides de seu parceiro. Essa é uma técnica complementar à FIV.
Para mais informações, leia o conteúdo sobre a síndrome dos ovários policísticos (SOP), uma das principais causas da anovulação.
MaisA reprodução assistida evoluiu muito ao longo dos anos, e hoje conta com inúmeras técnicas e procedimentos capazes de auxiliar na busca pela gravidez. Tanto problemas de infertilidade masculina quanto de infertilidade feminina são tratados por meio desses métodos, sendo os principais: a relação sexual […]
A reprodução assistida evoluiu muito ao longo dos anos, e hoje conta com inúmeras técnicas e procedimentos capazes de auxiliar na busca pela gravidez. Tanto problemas de infertilidade masculina quanto de infertilidade feminina são tratados por meio desses métodos, sendo os principais: a relação sexual programada (RSP), inseminação intrauterina (IIU) e a fertilização in vitro (FIV).
A RSP e a IIU são técnicas consideradas mais simples, com menos processos, em que a fecundação ocorre nas tubas uterinas. Ainda assim, são muito eficientes no tratamento e, por isso, muito indicadas a diversos casais.
Já a FIV possui mais procedimentos complexos e a maioria deles é realizado em laboratório. É muito indicada em casos mais graves de infertilidade ou quando houver falhas em outros métodos. A FIV conta ainda, com técnicas complementares, que consistem em exames e procedimentos realizados para aumentar as chances de sucesso no tratamento.
O hatching assistido é uma dessas formas de complementar o tratamento e é realizado em casos bem específicos. Durante o processo, alguns parâmetros podem indicar a necessidade do procedimento, que é feito para auxiliar na eclosão do embrião no útero. A seguir, saiba mais sobre esta técnica e entenda em quais casos ela pode ser realizada.
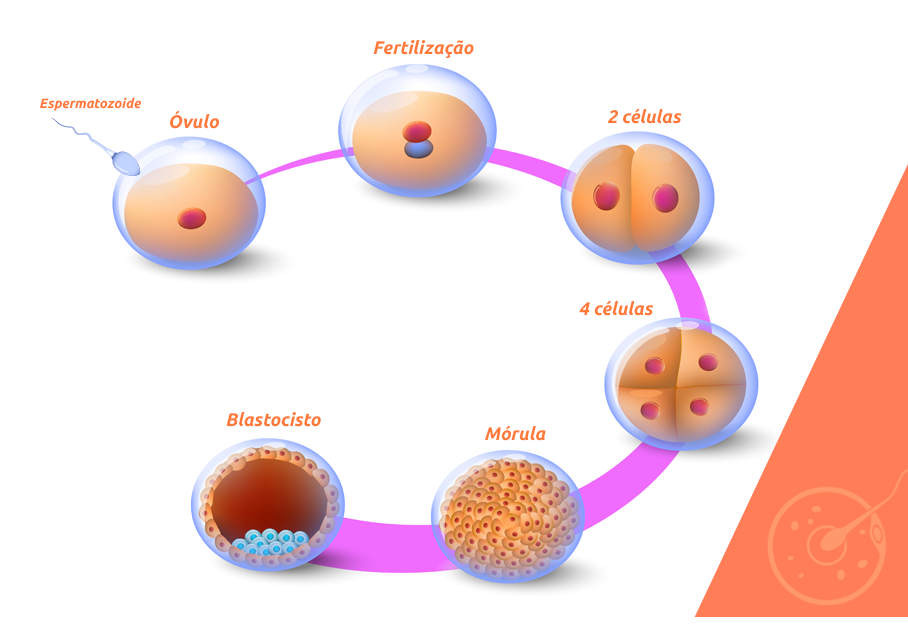
A fecundação acontece quando o espermatozoide se encontra com o óvulo nas tubas uterinas. Para que isso aconteça, ele deve penetrar a zona pelúcida, camada de proteção do óvulo, formada por proteína, glicoproteína e carboidratos.
Após a fecundação, o zigoto começa a ser formado, uma divisão celular é iniciada para a formação do embrião. O desenvolvimento continua, e ao alcançar a fase de blastocisto o embrião está pronto para a implantação.
Ao chegar no útero no momento e em condições ideais, o embrião se fixa no endométrio, a parede de revestimento interno. A implantação embrionária permite que a gestação tenha início e o embrião é nutrido e desenvolvido até que se forme a placenta.
O que é hatching e qual a sua importância para a gravidez?
Quando o embrião chega ao útero, ele possui a camada de proteção, conhecida como zona pelúcida. Além de proteger, ela oferece sustentação ao conjunto de células em formação, para que ele chegue em segurança no endométrio.
Esta camada tende a diminuir normalmente durante o processo, até que em um determinado momento, ocorre o hatching (eclosão). Isso acontece para facilitar a implantação embrionária e se dá de forma natural.
Este processo ocorre geralmente cinco dias após a fecundação, quando o embrião se encontra em fase de blastocisto. Porém, em alguns casos pode haver uma dificuldade para a eclosão devido a espessura da zona pelúcida. Se o hatching não acontece, a implantação fica comprometida e a gestação não acontece.
O hatching assistido é uma técnica complementar à FIV, realizado para auxiliar na eclosão do embrião no útero e facilitar a implantação. Isso acontece com a ruptura da zona pelúcida de forma artificial, com a ajuda de equipamentos e procedimentos.
Existem três formas de realizar as fissuras na película: mecânica, química e à laser. Inicialmente, esse processo só era realizado mecanicamente, com a ajuda de uma agulha. Ele possui um baixo custo quando comparado aos outros e oferece menos riscos de danos ao embrião.
Uma outra possibilidade é a forma química, que é pouco indicada por oferecer riscos de danos embrionários. O procedimento funciona com a aplicação de substâncias ácidas na zona pelúcida para que ela seja rompida. Além de oferecer riscos de desequilíbrio no pH da célula do embrião, este método possui um alto custo e por isso não é tão recomendado.
Por fim, existe a possibilidade do hatching assistido por laser, que é atualmente a técnica mais utilizada. Este método possibilita uma precisão maior na abertura feita na zona pelúcida, o que facilita o seu rompimento. A fissura à laser pode ser realizada de forma rápida e segura, oferecendo menos riscos de danos ao embrião, sendo um dos motivos de possuir maior indicação.
O hatching assistido é indicado em alguns casos específicos durante o tratamento de infertilidade pela FIV. Na maioria das vezes, a eclosão acontece de forma natural a fim de promover a implantação embrionária. Porém, em alguns casos, a zona pelúcida pode se encontrar mais espessa do que o normal, dificultando esse processo.
Isso ocorre normalmente com mulheres em idade mais avançada, em que a película de proteção do embrião é mais espessa e possui mais dificuldades para se romper de forma natural. Por isso, é indicado que se realize o procedimento do hatching assistido quando a mulher em tratamento possui mais de 35 anos.
A indicação também pode ocorrer quando o embrião apresenta má qualidade, observada por especialistas durante o cultivo embrionário. Geralmente, mulheres que passaram por outras tentativas de reprodução assistida e apresentaram falhas, também devem realizar o procedimento a fim de aumentar as chances de sucesso na implantação.
A FIV também possibilita a transferência de embriões congelados, uma técnica complementar também muito utilizada. Nesses casos, é possível que eles apresentem uma dificuldade na eclosão de forma natural após o descongelamento, por isso o hatching assistido é muito indicado.
Se você quer saber mais sobre o assunto, leia mais sobre o hatching assistido, entenda como ele é realizado e quando é utilizado na FIV.
MaisPara realizar o congelamento de gametas – ovócitos e espermatozóides – e embriões é preciso obrigatoriamente estar em tratamento com a FIV (fertilização in vitro), já que esta é a única técnica de reprodução assistida que permite diversas formas de coleta dos gameta e também a obtenção de embriões fora do corpo da mulher.
O intenso desenvolvimento que a medicina reprodutiva teve nas últimas décadas, lançando mão inclusive de técnicas utilizadas em outros tipos de procedimento, possibilitou que hoje tanto espermatozoides como oócitos e até mesmo embriões pudessem ser preservados por tempo indefinido por meio da criopreservação.
O prefixo do termo criopreservação vem do grego cryo ou literalmente frio – e esta é uma técnica utilizada para conservação de material biológico, especialmente células e alguns tipos de tecidos, normalmente imersos em nitrogênio líquido, uma substância que tem um ponto de fusão extremamente baixo.
A criopreservação desse tipo de material biológico possibilitou a ampliação das situações em que a fertilização in vitro pode ser indicada de forma adequada, incluindo não somente casais com formas mais agressivas de infertilidade, como também mulheres e casais que desejam adiar a maternidade e casais homoafetivos que buscam ter filhos biológicos.
A doação de espermatozoides, óvulos e embriões também são exemplos de procedimentos possíveis pelo desenvolvimento das técnicas de criopreservação.
Neste texto, vamos mostrar como é realizada a criopreservação de gametas e embriões, além de abordar quais benefícios essa técnica complementar trouxe à FIV.
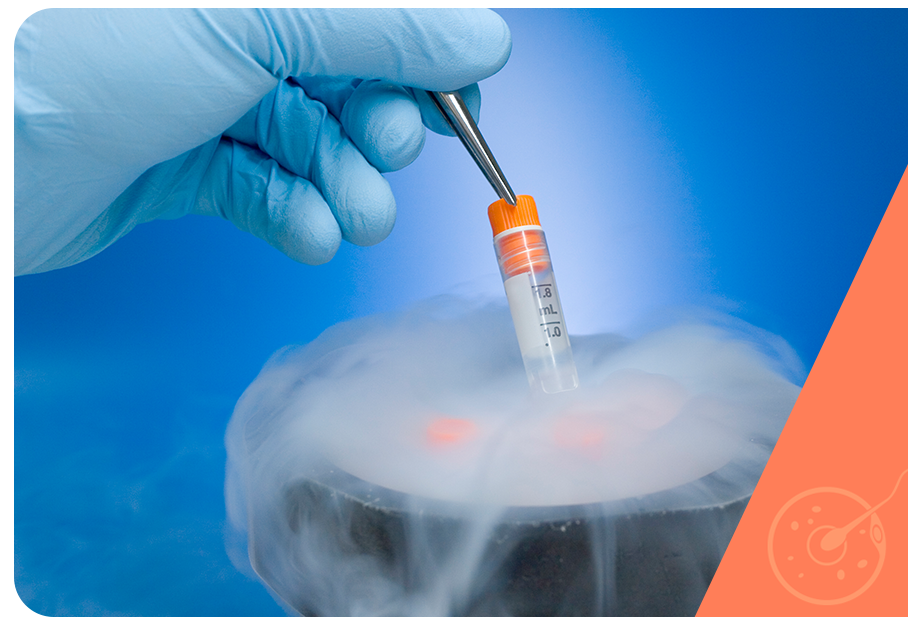
Atualmente a criopreservação é realizada através da técnica de vitrificação.
A criopreservação de gametas é feita normalmente após a coleta do material (oócitos e/ou espermatozoides), que deve permanecer armazenado em bancos de células e tecidos germinativos (BCTG) das clínicas de reprodução assistida, podendo ser destinado à doação e também para uso posterior dos homens e mulheres que forneceram estas células.
A coleta de espermatozoides para criopreservação é feita de forma semelhante àquela utilizada pela maior parte das técnicas de reprodução assistida, em que os gametas masculinos são obtidos a partir de uma amostra de sêmen, conseguida por masturbação, que contém milhões de espermatozoides.
Após a coleta, os espermatozoides são submetidos ao preparo seminal, para que sejam selecionadas frações da amostra de sêmen, contendo uma alta concentração de espermatozoides viáveis.
Para realizar o congelamento de oócitos, contudo, algumas etapas adicionais devem ser realizadas. Isso porque a disponibilidade de oócitos é bastante reduzida em relação à de espermatozoides.
Os protocolos de estimulação ovariana, que consistem na determinação de doses específicas para medicamentos à base de hormônios, são capazes de potencializar o processo de recrutamento oocitário e devem ser utilizados como etapa anterior à coleta de oócitos para criopreservação, pois proporcionam o amadurecimento de mais oócitos por ciclo reprodutivo do que acontece naturalmente nos ovários a cada ciclo menstrual.
A estimulação ovariana deve ser monitorada por ultrassonografias transvaginais sequenciais, que indicam o auge do processo de amadurecimento folicular e por isso o momento ideal para realizar a coleta de folículos ovarianos.
Após a coleta dos ovários, os oócitos serão selecionados de acordo com a maturidade de cada um, e encaminhados para o processo de vitrificação e armazenamento em bancos de células reprodutivas nas clínicas de reprodução assistida, assim como os espermatozoides.
O congelamento de embriões é relativamente diferente da criopreservação de oócitos e espermatozoides, ainda que todos esses procedimentos sejam realizados a partir da mesma técnica de criopreservação, a vitrificação.
Uma das principais diferenças entre esses dois procedimentos reside nos motivos que os fazem necessários: enquanto o congelamento de gametas pode ser uma decisão pessoal, o congelamento de embriões é na realidade uma necessidade, mais do que uma escolha pessoal e isso acontece em razão da regulamentação sobre a reprodução assistida no Brasil.
O órgão que atualmente regula as práticas de reprodução assistida no Brasil é o Conselho Federal de Medicina, e este determina o número de embriões a serem transferidos a depender da idade da paciente que coletou os oócitos.
Contudo, para que a seleção embrionária seja feita de forma adequada, é necessário realizar a fecundação do número total de oócitos maduros, fazendo com que a maior parte dos tratamentos com a FIV resulte em um número variável de embriões excedentes.
O CFM também indica a obrigatoriedade de criopreservar todos os embriões viáveis resultantes de qualquer tipo de tratamento com reprodução assistida que não tenham sido utilizados naquele ciclo de tratamento, por no mínimo três anos, quando podem ser legalmente descartados, se for o desejo dos responsáveis pelos embriões.
Da mesma forma que o procedimento para o congelamento de embriões e gametas, o processo inverso, seu descongelamento, deve ser realizado também ambiente laboratorial.
A primeira etapa do descongelamento é a retirada das substâncias protetoras, seguida quase imediatamente do aumento gradativo da temperatura. Essas duas etapas permitem que as células germinativas ou embrionárias sejam reidratadas e consigam retomar suas funções, sem maiores intercorrências.
É importante que o descongelamento deste material biológico seja realizado em uma data próxima da fecundação, quando trata-se de gametas, e da transferência embrionária, quando o material descongelado são embriões.
É importante ressaltar que a utilização de oócitos e embriões congelados só é possível dentro do contexto da FIV, enquanto as amostras de sêmen congelados podem também ser utilizadas em procedimentos de IA (inseminação artificial).
De toda forma, a utilização deste material biológico deve ser realizada após alguns procedimentos, que incluem principalmente o preparo endometrial para receber os embriões – sejam eles obtidos após o descongelamento ou após a fecundação realizada com gametas igualmente descongelados.
O preparo endometrial, assim como a estimulação ovariana, é também realizado a partir de um tratamento hormonal, neste caso usando principalmente estrogênios e progestagênios, e deve ser igualmente monitorado por ultrassonografia transvaginal, que indica o momento ideal para a transferência embrionária.
Conheça melhor a FIV tocando neste link!
MaisDurante o ciclo reprodutivo, um dos papéis da dinâmica é hormonal é justamente essa preparação do endométrio para receber o embrião, e calcula-se que este tecido permaneça perfeitamente pronto durante aproximadamente três dias, a cada ciclo reprodutivo – período a que chamamos janela de implantação.
Diretamente envolvido com as questões relativas à fertilidade das mulheres, o endométrio é a camada interna do útero e, por meio do seu contato com a placenta, possibilita que ela permaneça aderida ao útero durante a gravidez.
Além disso, também é no endométrio que ocorre o processo de implantação embrionária, aproximadamente do quinto ao sétimo dia após a fecundação, dando início à gestação.
Este é um dos três tecidos que integram a parede uterina, além do miométrio – tecido intermediário e cujas principais funções são promover a distensão uterina durante a gestação e as contrações durante o parto – e o perimétrio – camada mais externa, que delimita o útero e fica em contato com o peritônio e demais órgãos da cavidade pélvica.
O endométrio é composto por dois tipos celulares principais: as células estromáticas e as células glandulares, que respondem à ação dos hormônios sexuais durante o ciclo reprodutivo – especialmente do estrogênio, na fase proliferativa, e da progesterona, na fase secretora –, alterando a composição e a espessura do endométrio.
Essa interação com a dinâmica hormonal do ciclo reprodutivo tem como principal objetivo criar as condições ideais para receber um possível embrião, independentemente de ser por via natural durante seu período fértil, ou se ser através de reprodução assistida.
O conjunto dessas condições ideais é o que chamamos receptividade endometrial. Todas as alterações nessa dinâmica podem reverberar em problemas de receptividade endometrial e, consequentemente, em dificuldades para conseguir a gestação mesmo para aquelas que optam pela reprodução assistida.
Queremos mostrar para você com esse texto o que é receptividade endometrial e qual a sua importância para a fertilidade, inclusive para as mulheres que estão em tratamento com técnicas de reprodução assistida.
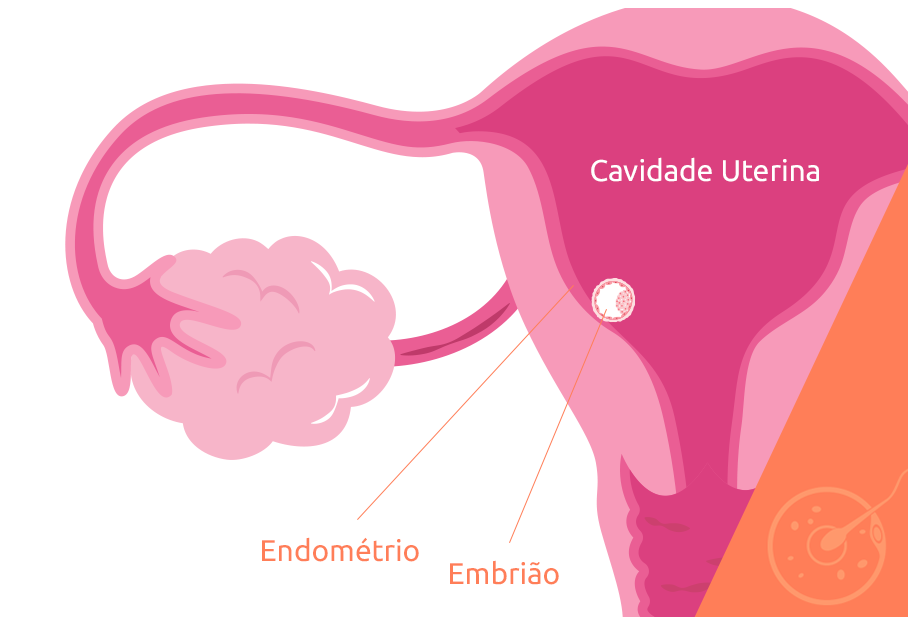
A receptividade endometrial é a capacidade que o útero – e o endométrio, mais especificamente – tem de receber o embrião recém-formado, seja pela reprodução assistida, seja pela fecundação por vias naturais, em condições ideais para permitir que a implantação embrionária ocorra.
Durante o ciclo reprodutivo, um dos papéis da dinâmica é hormonal. E essa preparação do endométrio para receber o embrião, calcula-se que esse tecido permaneça pronto durante uns três dias, a cada ciclo reprodutivo – período a que chamamos de janela de implantação.
Para que o episódio de fecundação resulte em uma gestação, o casal precisa manter relações sexuais durante a janela de implantação.
Inclusive para aqueles que buscam engravidar com auxílio da reprodução assistida, uma série de exames e procedimentos devem ser realizados para que a identificação da janela de implantação seja o mais preciso possível, com base no acompanhamento do processo de receptividade endometrial.
Os dois principais hormônios que participam da preparação endometrial são a progesterona e os estrogênios, e estas substâncias atuam em momentos distintos do ciclo reprodutivo.
O primeiro dia do período menstrual corresponde a uma queda brutal na concentração desses dois hormônios – a própria menstruação é disparada por essa queda –, cujas concentrações rebaixadas também sinalizam a retomada na secreção das gonadotrofinas hipofisárias, dando início a um novo ciclo reprodutivo.
Durante a fase proliferativa, as gonadotrofinas aumentam gradualmente sua concentração, provocando também um aumento gradual na produção de estrogênio, que nesta fase é responsável pela multiplicação das células endometriais.
Assim, a fase proliferativa subentende um aumento gradual na espessura do endométrio, num processo que chega ao seu auge alguns dias após a ovulação – quando tem início o aumento da produção de progesterona, que também atua na preparação endometrial, porém exercendo outra função.
O papel da progesterona é ligeiramente diferente do estrogênico neste processo: enquanto os estrogênios promovem a multiplicação celular (que inclui também uma ampliação da rede venosa que irriga útero), a progesterona reorganiza a estrutura endometrial e também vascular, alterando formatos celulares e também a disposição do endométrio glandular.
A fase secretora tem a progesterona como hormônio central, apesar de ainda haver produção de estrogênio seus níveis são menores.
Reprodução assistida também pode contar com a preparação endometrial, realizado a partir da administração de medicamentos à base de estrogênio e progesterona, e monitorado por ultrassonografia.
Podemos dizer que a receptividade endometrial é tão fundamental para fertilidade da mulher quanto a própria fecundação, afinal, mesmo que a fecundação aconteça de forma bem-sucedida, se o embrião tem dificuldades no momento da implantação embrionária, a gestação simplesmente não acontece.
Em muitos casos, a mulher passa pela fecundação e pela perda gestacional sem nem mesmo tomar conhecimento desse processo, porque o embrião não conseguiu fixar-se no endométrio.
O ciclo reprodutivo é bastante semelhante para todas as mulheres – por exemplo, todas passam primeiro pela fase proliferativa e depois pela fase secretora, todas passam pela ovulação quando acontece o pico do hormônio luteinizante (LH), todas menstruam na queda de estrogênio e progesterona.
Contudo, algumas especificidades, na maior parte das vezes relacionadas com tempo de duração de cada fase ou de cada evento, fazem com que, apesar de semelhantes, os ciclos reprodutivos das mulheres sejam únicos.
Por isso, para algumas mulheres, a janela de implantação é menor do que a média ou o processo de espessamento endometrial se mostra mais sutil ou ainda podem existir alterações na secreção hormonal que modificam a dinâmica da receptividade endometrial.
Em muitos casos, essas especificidades são um reflexo de alterações genéticas, pontualmente em genes ou conjuntos de genes que codificam as proteínas, principalmente aquelas que atuam como receptores hormonais envolvidos na janela de implantação.
Quando as falhas de implantação embrionária não estão relacionadas a alterações morfológicas ou infecciosos do útero, nem estão correlacionadas a alterações genéticas dos embriões, outra possibilidade seria uma janela de implantação deslocada do período esperado e, nesses casos o teste ERA para ajudar a identificar se há alterações genéticas na paciente, responsáveis por alteração em receptores hormonais envolvidos na receptividade endometrial.
Para saber mais sobre a fertilização in vitro (FIV), toque no link!
MaisA retirada das massas celulares localizadas no endométrio, uma das principais funções da histeroscopia cirúrgica, é importante mesmo quando o casal opta pela reprodução assistida (...)
A histeroscopia é uma forma de endoscopia, realizada para visualização do útero, sendo por isso bastante utilizada nas investigações para as causas da infertilidade feminina.
A princípio, a histeroscopia era realizada apenas como método diagnóstico, ainda que o procedimento permita algumas intervenções médicas no interior da cavidade uterina, como a retirada de material para biópsia.
Atualmente existem duas modalidades de histeroscopia, a diagnóstica e a cirúrgica, sendo a primeira ambulatorial e, com o objetivo de fechar o diagnóstico de forma mais precisa, podendo ser encaminhada para o tratamento realizado pela histeroscopia cirúrgica.
A histeroscopia ambulatorial é considerada um exame de imagem e pode ser realizada na própria clínica ginecológica ou de reprodução assistida, demandando apenas o uso de analgésicos orais antes do procedimento, para diminuir o incômodo durante o exame ou podendo ser feita com sedação.
Já a modalidade cirúrgica da histeroscopia é um pouco mais complexa e precisa ser realizada em ambiente hospitalar, com sedação ou raquianestesia.
No contexto da reprodução assistida, a histeroscopia cirúrgica pode ser uma ferramenta para melhorar as possibilidades de gestação, especialmente em mulheres com miomas uterinos e pólipos endometriais, fatores que prejudicam a receptividade endometrial e a implantação do embrião após a fecundação.
Este texto mostra como a histeroscopia cirúrgica é importante para a reprodução assistida e também para o tratamento de comorbidades uterinas, inclusive para a mulher que pretende engravidar por vias naturais.
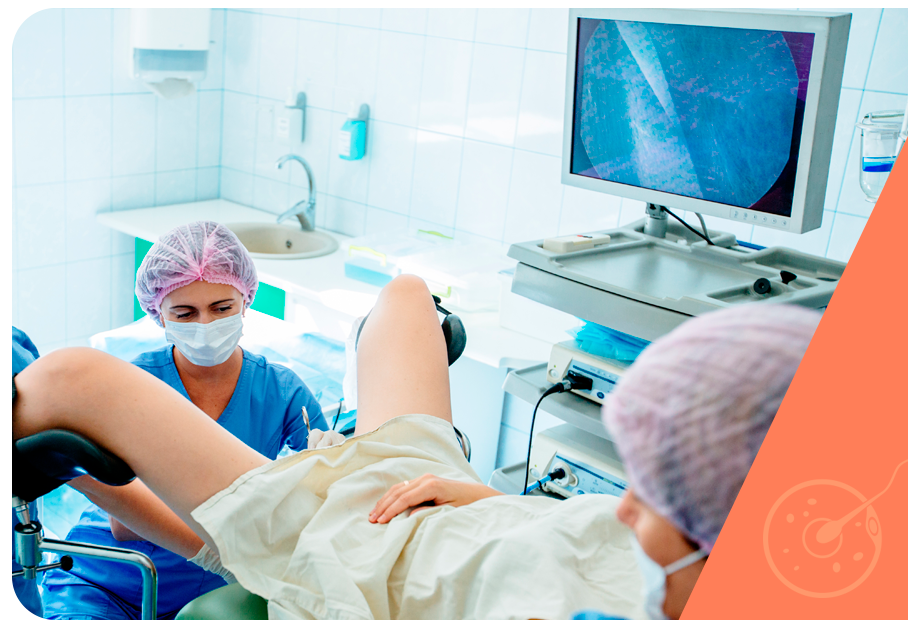
A histeroscopia cirúrgica é um procedimento minimamente invasivo, que permite a visualização do interior da cavidade uterina em tempo real e, com isso, a realização de procedimentos para correção de patologias uterinas localizadas principalmente na superfície do endométrio, mas também em outras camadas do útero.
A preparação para a histeroscopia cirúrgica é simples e demanda apenas que a mulher faça um jejum de 8 horas e não esteja com sangramento genital ou corrimentos vaginais.
Na maior parte dos casos, a histeroscopia cirúrgica pode ser realizada com sedação, porém em situações específicas, especialmente quando as massas a serem retiradas apresentam maiores dimensões ou estão infiltradas de forma mais profunda aí seria indicado uma raquianestesia.
Diferente da videolaparoscopia, na histeroscopia cirúrgica não há necessidade de realizar cortes para permitir a entrada dos instrumentos necessários para cirurgia: todos os instrumentos necessários são introduzidos por via transvaginal, fazendo deste procedimento mais simples e com pós-operatório menos complicado.
As principais indicações da histeroscopia cirúrgica são feitas às mulheres que apresentam disfunções uterinas, principalmente aquelas que já realizaram outros métodos diagnósticos por imagem.
É importante lembrar que os exames de imagem mais simples e acessíveis, como as ultrassonografia transvaginal e ressonância magnética da pelve com contraste, são capazes de indicar a presença de sinequias e massas tumorais no útero, porém alguns casos não fornecem detalhes suficientes para fechar o diagnóstico de forma segura.
Por isso, a histeroscopia cirúrgica, além de ser um procedimento interventivo, é também uma forma de obter diagnóstico mais preciso sobre as comorbidades uterinas como:
Por ser um procedimento relativamente simples, o tempo de repouso após a realização da histeroscopia cirúrgica é de aproximadamente 24 horas, podendo ser estendido de acordo com orientação médica, principalmente nos casos em que é necessário utilizar anestesia raqui.
É importante que as recomendações médicas para o período pós-cirúrgico sejam seguidas rigorosamente, já que o endométrio pode estar mais sensível devido à manipulação realizada
durante a histeroscopia cirúrgica.
Entre as principais recomendações médicas para o pós-operatório por histeroscopia cirúrgica estão abstinência sexual por um período de aproximadamente 7 dias e o reforço dos cuidados com a higiene pessoal e íntima.
Essas condutas têm como objetivo diminuir as chances de infecções, inclusive por ISTs (infecções sexualmente transmissíveis), e de outras lesões, principalmente mecânicas e resultantes da atividade sexual, que possam causar aumento de sangramento uterino e cólicas.
Mesmo que o fator da infertilidade do casal seja de ordem masculina, a histeroscopia cirúrgica continua sendo importante caso haja necessidade de retirada de tumorações benignas do endométrio.
Isso porque, mesmo não sendo a causa central da infertilidade conjugal, problemas relacionados à receptividade endometrial tendem a prejudicar os resultados finais da reprodução assistida por afetarem o processo de implantação embrionária, que dá início à gestação em si.
Acesse o link e leia mais sobre histeroscopia cirúrgica.
MaisQuando a reversão da laqueadura tubária é contra-indicada, e também para os casos em que mesmo após a realização deste procedimento, a mulher continua apresentando problemas para engravidar, a reprodução assistida pode ser a única forma de conseguir uma gestação.
A laqueadura tubária é um procedimento cirúrgico realizado em mulheres que não desejam engravidar, sendo assim é considerado um método contraceptivo.
Um dos fatores mais atrativos para realização da laqueadura tubária é o fato de que este é o único método contraceptivo definitivo, ainda que existam outros métodos para evitar a gestação – com destaque para os contraceptivos orais combinados de progesterona e estrogênio e para o DIU (dispositivo intrauterino), este último é considerado a forma mais eficiente de método contraceptivo atualmente.
Mesmo que a laqueadura tubária seja uma decisão pessoal, a autorização para realização desta cirurgia depende do preenchimento de dois principais pré-requisitos, instituídos legalmente: a mulher deve ter mais de 25 anos ou já ter dado à luz de pelo menos dois filhos que estejam vivos.
Importante lembrar que esses pré-requisitos não precisam ser preenchidos simultaneamente, ou seja, uma mulher com mais de 25 anos e sem filhos pode solicitar a realização da laqueadura, assim como aquelas com menos de 25 anos, mas que já têm dois filhos ou mais, também podem fazê-lo.
Muitas mulheres optam pela laqueadura tubária por estarem em relacionamentos estáveis e duradouros, especialmente quando já tiveram filhos com aquele parceiro e não desejam engravidar mais. Em alguns casos, porém, a mulher não manifesta qualquer desejo de ter filhos e por isso opta pela laqueadura, acreditando que não se arrependerá desta decisão.
A busca pela cirurgia de reversão da laqueadura mostra que em alguns casos a mulher chega a se arrepender de ter realizado o procedimento, especialmente aquelas que dão início a novos relacionamentos e desejam ter filhos com seus novos parceiros.
A indicação para reversão da laqueadura, no entanto, deve ser feita de forma individualizada, já que aspectos como as técnicas utilizadas na laqueadura e também a presença de outros fatores para infertilidade conjugal podem fazer da reprodução assistida o método mais eficiente na busca por novas gestações.
O objetivo deste texto é mostrar em quais situações a reversão da laqueadura pode ser indicada. Aproveite a leitura!
Um dos principais fatores a ser considerado quando a mulher pensa em reverter a cirurgia de laqueadura tubária é a forma como a própria laqueadura foi feita – dependendo da procedimento utilizado para bloquear as tubas uterinas e em qual porção da sua estrutura foi feito a ligação, essas estruturas podem ser permanentemente danificadas ou apresentar possibilidade de reversão.
Apesar de, em alguns casos, a reversão da laqueadura ser bem-sucedida para obtenção de gestações por via natural, as indicações desse procedimento devem estar baseadas em exames que comprovem a integridade atual do sistema reprodutivo da mulher e também de seu parceiro.
É comum que demore um tempo prolongado entre a realização da laqueadura e o desejo de sua reversão, vale salientar que este tempo pode diminuir as chances de restabelecer a fertilidade, seja por danos tubários eventualmente causados inclusive pela laqueadura, seja pela presença de outros fatores de infertilidade conjugal.
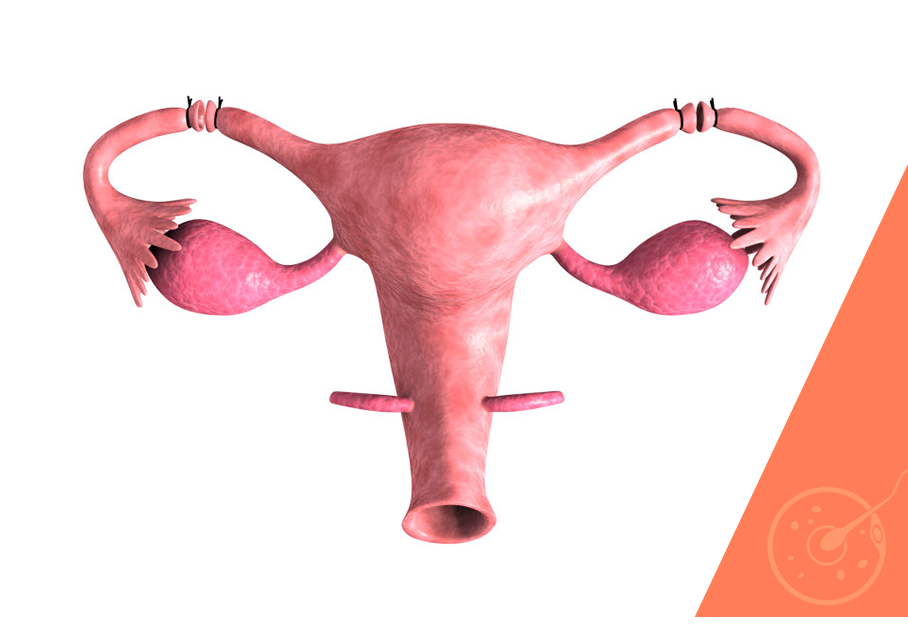
Como vimos, as formas de realizar a laqueadura afetam diretamente as chances de que a reversão desse procedimento seja ou não indicada. Dentre as principais formas de realizar o bloqueio tubário típico desta cirurgia, destacamos:
A reversão da laqueadura também só é possível quando o procedimento cirúrgico de esterilização das mulheres não deixa qualquer tipo de cicatriz, especialmente em forma de saliências aderidas às paredes internas das tubas uterinas, o que poderia manter a dificuldade para engravidar mesmo após a reversão.
Assim como a cirurgia de laqueadura, também sua reversão pode ser realizada por videolaparoscopia, um procedimento cirúrgico minimamente invasivo que consiste na inserção de microcâmeras acopladas a micro focos de luz, através de orifícios pequenos abertos nas proximidades da virilha – por onde também são introduzidos os instrumentos para realizar a reconstrução tubária.
Após a reversão, a mulher pode ficar internada de 24 horas a 2 dias e, deve evitar atividades físicas e sexuais por 30 dias.
Para que a indicação da reversão da laqueadura seja feita com mais segurança, é necessário realizar uma série de exames com o objetivo de averiguar a integridade das tubas uterinas e outros aspectos da fertilidade feminina, e também das condições relativas da função reprodutiva do parceiro.
O exame mais solicitado nesse processo investigativo é a histerossalpingografia capaz de fornecer imagens das tubas uterinas.
Assim, a cirurgia de reversão da laqueadura é indicada para os seguintes casos:
Quando a reversão da laqueadura tubária é contraindicada, e também para os casos em que, mesmo após a realização deste procedimento, a mulher continua apresentando problemas para engravidar, a reprodução assistida pode ser a única forma de conseguir uma gestação.
Exatamente porque a laqueadura consiste em obstruir as tubas uterinas, a única técnica de reprodução assistida que deve ser indicada nessas situações é a FIV (fertilização in vitro).
Essa técnica permite a coleta de óvulos diretamente nos ovários, não necessitando que os oócitos sejam transportados pelas tubas uterinas, e realiza a fecundação em ambiente laboratorial e não no interior dessas estruturas, como acontece nas gestações por vias naturais.
A FIV é igualmente indicada para os casais cujo diagnóstico de infertilidade conjugal é composto não somente pela laqueadura tubária, mas também por outros fatores, masculinos ou femininos, que também impedem a obtenção de uma gestação vias naturais.
Leia mais sobre este assunto tocando no link!
MaisAs técnicas de reprodução assistida e suas tecnologias complementares, como a estimulação ovariana, têm sido fortes aliadas no combate à infertilidade feminina, especialmente quando causada por distúrbios ovulatórios.
A função reprodutiva das mulheres acontece de forma cíclica e a partir de uma reserva ovariana limitada, com a liberação de apenas um ovócito por ciclo – bastante diferente da função reprodutiva masculina, em que os espermatozoides são produzidos diariamente e normalmente de forma ilimitada.
Além de armazenar a reserva ovariana das mulheres, os ovários também exercem a função glandular, ou seja, a partir do estímulo recebido por hormônios hipofisários, essas estruturas produzem outros hormônios, fundamentais para que o ciclo menstrual aconteça.
O ciclo reprodutivo das mulheres também é chamado de ciclo menstrual, e, por isso, convencionou-se o primeiro dia de sangramento menstrual seria também o primeiro dia do ciclo reprodutivo, embora a dinâmica dos hormônios sexuais, que regula todos esses processos, aconteça sempre de forma contínua.
As técnicas de reprodução assistida e suas tecnologias complementares, como a estimulação ovariana, têm sido fortes aliadas no combate à infertilidade feminina, especialmente quando causada por distúrbios ovulatórios.
A estimulação ovariana é um procedimento compartilhado por todas as técnicas de reprodução assistida e busca, de formas diferentes em cada uma delas, simular o ciclo reprodutivo com a administração de medicamentos hormonais.
Este texto mostra o que é estimulação ovariana e como essa técnica complementar potencializou as taxas de sucesso da FIV (fertilização in vitro).
O ciclo reprodutivo feminino é orquestrado pela ação de hormônios produzidos no hipotálamo – GnRH (hormônio liberador de gonadotrofinas) – e na hipófise – FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante).
A principal função desses hormônios é estimular os ovários para a produção de testosterona, estrogênio e progesterona, também chamados hormônios sexuais.
O formato cíclico da função reprodutiva feminina tem início apenas na puberdade, quando a secreção de GnRH deixa de ser contínua e passa a ser pulsátil, formando picos de concentração das gonadotrofinas (FSH e LH), que também passam a estimular os ovários de forma pulsátil.
O início do ciclo reprodutivo corresponde ao primeiro dia de sangramento menstrual, e até o momento da ovulação é chamado de fase folicular. A própria descida do sangue é desencadeada pelo rebaixamento nas concentrações de estrogênio e progesterona, o que estimula a produção progressiva de gonadotrofinas.
Enquanto FSH atua inicialmente no recrutamento dos folículos que amadurecerão durante aquele ciclo, o LH estimula células foliculares da teca a produzir androgênios. Na medida em que os androgênios são produzidos, também é função do FSH converter este androgênio em estrogênio, cuja concentração também vai aumentando de forma gradual.
Apesar de aproximadamente uma quinzena de folículos ovarianos serem recrutados, a cada ciclo reprodutivo, apenas um alcança o estágio final desse processo, estando apto para a ovulação.
Por volta do 14º dia após o início da menstruação, as gonadotrofinas e o estrogênio alcançam um pico de concentração simultâneo, que desencadeia a ovulação e estimula o rompimento folicular para liberação do ovócito contido nele. A partir desse momento, dizemos que o ciclo reprodutivo está em sua fase lútea.
Após a ovulação, as células foliculares que restam permanecem nos ovários e formam o corpo lúteo, cuja principal função é produzir progesterona durante os três primeiros meses de gestação, caso a fecundação aconteça.
É também na fase folicular tardia e lútea que a progesterona e estrogênio, em altas concentrações, induzem ao espessamento endometrial, preparando o útero para receber um possível embrião.
Quando a fecundação não acontece, o ovócito é reabsorvido e a concentração de progesterona e estrogênio diminui gradualmente, até atingir níveis hormonais bastante baixos – o que provoca a descamação endometrial e, consequentemente, a menstruação.
Imediatamente após o início da menstruação, o rebaixamento de estrogênio e progesterona induz ao retorno da produção gradual de gonadotrofinas – dando início a um novo ciclo menstrual.
Fisiologicamente, a mulher libera apenas um ovócito a cada ciclo reprodutivo, no processo chamado ovulação – que é regulado da forma como explicamos anteriormente.
Nos casos em que a mulher é diagnosticada com distúrbios ovulatórios, sua condição pode estar relacionada a concentrações mais baixas dos hormônios reprodutivos, ou alterações na proporção em que são produzidos.
Nesses casos – e também como uma importante ferramenta da reprodução assistida –, é possível administrar medicamentos hormonais que induzam ao ciclo reprodutivo, através da estimulação ovariana.
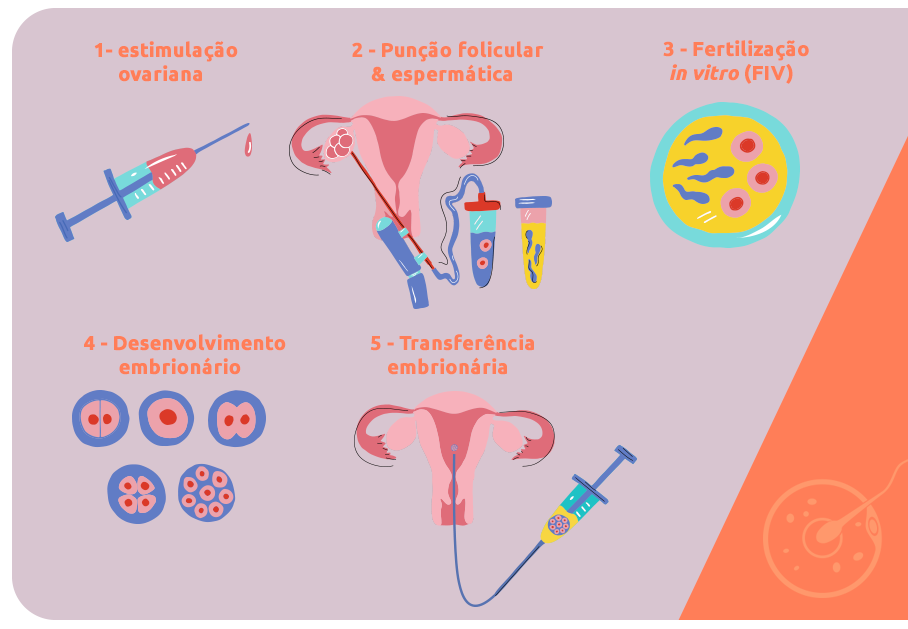
Todas as técnicas de reprodução assistida disponíveis hoje utilizam a estimulação ovariana como sua etapa inicial, já que independentemente da forma que a fecundação acontece, essa técnica complementar aumenta consideravelmente as taxas de gestação na reprodução assistida como um todo.
Embora estimulação ovariana seja uma fase importante, para cada técnica esta etapa tem objetivos diferentes que, por isso, utilizam protocolos com dosagens hormonais diferentes.
A RSP (relação sexual programada) e a IA (inseminação artificial) são técnicas de reprodução assistida de baixa complexidade, em que a fecundação acontece dentro do corpo da mulher. Para estas técnicas, os protocolos para estimulação ovariana devem prever dosagens hormonais mais baixas, que levem a ovulação de, no máximo, três ovócitos, diminuindo as chances de gestação de múltiplos.
No caso da FIV (fertilização in vitro), a estimulação ovariana é fundamental e deve ser realizada a partir de protocolos com dosagens hormonais mais altas. Nesta técnica, o objetivo da estimulação ovariana é provocar o amadurecimento de um número maior de folículos, pois a fecundação acontece a partir de gametas coletados.
Além disso, como na FIV a fecundação acontece fora do corpo da mulher, mesmo que a estimulação ovariana resulte no amadurecimento de muitos folículos, este fato não representa um aumento nas chances de gestação múltipla, em relação às outras técnicas, pois o fator de controle desse risco será o número de embriões a serem transferidos.
Independente dos protocolos utilizados, a estrutura da estimulação ovariana é a mesma para todas as técnicas: a partir do segundo ao quarto dia do ciclo menstrual, a mulher recebe doses diárias de gonadotrofinas, que potencializam seu ciclo reprodutivo, e este processo deve ser monitorado por ultrassonografia transvaginal.
Acompanhamento da estimulação ovariana através da USG-TV é importante para avaliar o nível de resposta do corpo ao tratamento, e também para indicar quando deve ser iniciada a etapa seguinte, que, na FIV é a coleta de gametas, e na RSP e IA, a indução da ovulação.
Para saber mais acesse o link.
Mais
