(...) o endometrioma é um tipo de endometriose, e se manifesta em formato de cisto, aderido fortemente aos ovários e em alguns casos também ao peritônio.
A endometriose é uma doença muito comum entre as mulheres em idade fértil, afetando aproximadamente 10% da população mundial de mulheres nessa fase, compreendida entre a menarca e a menopausa.
Caracterizada pelo crescimento de tecido endometrial fora da cavidade uterina, que é seu local de origem, os tipos de endometriose são classificados segundo o local de infiltração e o tamanho dos focos endometrióticos.
Na maior parte das vezes, esses focos surgem no peritônio, nas tubas uterinas, nas outras camadas do útero e nos ovários, formando os cistos dos endometriomas, bexiga, intestino, entre outros. Ou seja, o endometrioma é um tipo de endometriose que atinge o ovário, formando cistos em seu interior.
Os sintomas da endometriose são, principalmente, dor pélvica crônica e infertilidade, sendo este último um sintoma mais frequente no caso dos endometriomas.
Este texto aborda a endometriose geral e os endometriomas. Nos acompanhe nessa leitura e entenda mais sobre as diferenças entre essas duas doenças!

Endometriomas são cistos achocolatados que surgem dentro dos ovários e são formados por tecido endometrial ectópico – ou seja, é um tipo de endometriose. Como na endometriose, os endometriomas são estrogênio-dependentes e respondem ao estímulo hormonal que ocorre durante o ciclo reprodutivo, levando a sucessivos processos inflamatórios.
A inflamação provocada pelos cistos afeta tanto o ovário, como a cavidade abdominal como um todo, já que muitas vezes há também implantes do tecido endometrial ectópico no peritônio. O crescimento do cisto acontece progressivamente e passa a exercer uma pressão sobre o conteúdo ovariano, diminuindo progressivamente o tecido ovariano sadio.
Esse aumento da pressão interna, associado ao processo inflamatório, prejudica o amadurecimento folicular, levando à anovulação. O fato de a endometriose e os endometriomas serem doenças progressivas, portanto que se agravam com o passar do tempo, é importante estar atenta aos sintomas gerais para buscar ajuda médica o quanto antes.
Além disso nunca é demais reforçar que as consultas ginecológicas de rotina são a melhor forma de monitorar a saúde do sistema reprodutivo e prevenir o agravamento de condições como essas.
Estima-se que a endometriose seja o diagnóstico mais recorrente nas mulheres com infertilidade, cerca de 50% dos casos. Desses, o endometrioma é o mais recorrente, responsável por 55% dos casos de infertilidade por endometriose.
Os principais fatores de risco para endometriose e endometriomas são a idade da mulher, histórico familiar para a doença, especialmente se a mãe, a avó ou parentes em 1º grau apresentarem os sintomas, e a ausência de gestações prévias.
O histórico familiar está apoiado nas hipóteses genéticas para a doença, porém a idade da mulher é um dos fatores mais importantes, porque tanto a endometriose quanto os endometriomas são estrogênio dependentes.
Ou seja, as maiores chances de seu surgimento acontecem enquanto a secreção desse hormônio é ativa e a cada fluxo menstrual, assim mulheres nulíparas (sem filhos) e que iniciaram sua menarca cedo (idade da primeira menstruação) têm mais chances de ter a doença. Isso porque a gestação é uma pausa na menstruação, chegando inclusive a ser fator de regressão dos focos endometrióticos.
Tanto a endometriose quanto seu tipo ovariano, que produz endometriomas, têm como principais sintomas a infertilidade e dor pélvica crônica. Porém a infertilidade tende a ser mais constante e severa quanto se trata de endometriomas. A infertilidade é prevalente nos endometriomas e ocorre por alteração na ovulação (disovulia), piora na qualidade dos óvulos e diminuição da reserva ovariana.
Quando a doença afeta outros órgãos do sistema reprodutivo, como as tubas uterinas, pode causar infertilidade, dependendo da localização e extensão dos focos endometrióticos que podem levar a deformações na anatomia das tubas uterinas e até sua obstrução.
Os focos endometrióticos podem surgir aderidos à bexiga e ao intestino, outros dois órgãos que compartilham o mesmo espaço na cavidade abdominal. Nesses casos, sintomas relacionados à dor e dificuldades ao urinar e evacuar podem aparecer também.
Os focos peritoneais entre útero e intestino (fundo de saco de Douglas) e na parede vaginal pela fibrose e aderências decorrentes do processo inflamatório da doença podem causar sintomas como dispareunia, que é a dor durante as relações sexuais com penetração vaginal, e aumento da sensibilidade local ao toque.
A dor pélvica pode se manifestar de forma crônica ou sincronizada com algumas fases do ciclo reprodutivo, acompanhada da menstruação e na forma de cólicas intensas (dismenorreia), com irradiação ou não.
Como a dismenorreia é um quadro comum entre as mulheres em idade fértil, muitas não atentam a esse sintoma como possível indicador da endometriose.
A infertilidade decorrente da endometriose e dos endometriomas pode ocorrer por duas vias diferentes: por disovulia, no caso dos endometriomas, ou por deformações na anatomia uterina e tubária.
Nos endometriomas, a ação estrogênica estimula o crescimento dos cistos, que interfere na maturação dos folículos levando à disovulia ou anovulação. Além disso provoca piora na qualidade dos óvulos pelo perfil inflamatório da doença e diminui a reserva ovariana.
As aderências decorrentes desse processo inflamatório da doença podem afetar as tubas uterinas, causando deformação ou obstrução e, assim, impossibilitando o encontro dos gametas.
Ao acometer outras camadas do útero, como o miométrio (adenomiose), a endometriose provoca deformações na cavidade uterina ou no formato do útero como um todo, que podem dificultar ou até impedir a fixação do embrião, após a fecundação, ou levar a perdas gestacionais, já que a elasticidade do útero pode ser comprometida.
O tratamento para endometriose pode ser cirúrgico com a retirada dos focos endometrióticos, por meio de videolaparoscopia, ou de forma mais conservadora, por uso de medicamentos, dependendo do caso.
O tratamento hormonal é indicado para as mulheres que não desejam engravidar e/ou àquelas cujos sintomas são mais brandos ou inexistentes, pois está apoiado na administração de anticoncepcionais orais injetáveis ou dispositivo intrauterino hormonal, que têm por objetivo bloquear a ovulação e menstruação, visando regredir os focos de endometriose.
A intervenção cirúrgica por via videolaparoscópica é um procedimento tanto terapêutico quanto diagnóstico.
É feito com pequenas incisões na altura da virilha, através das quais são introduzidas uma câmera e uma sonda, para a retirada dos focos endometrióticos.
Em alguns casos, porém, mesmo com o fim dos sintomas dolorosos, a fertilidade pode não ser restaurada e a reprodução assistida pode ser uma forma bastante eficiente de conseguir engravidar.
As técnicas como a IIU (inseminação intrauterina) e a FIV (fertilização in vitro) são as mais eficientes nesses casos, por possibilitarem a estimulação hormonal da ovulação como primeira etapa.
A diferença principal entre as duas técnicas é o local em que a fecundação ocorre. Na IIU, a fecundação é in vivo, com a inseminação dos espermatozoides no corpo da mulher, e na FIV a coleta de ambos os gametas é feita em laboratório, e a fecundação acontece in vitro.
As taxas de sucesso da reprodução assistida para endometriose e endometriomas estão ligadas principalmente à resposta ovariana para a estimulação hormonal.
Nesse sentido, o mais indicado é reprodução assistida antes de uma cirurgia para a retirada dos focos endometrióticos. Isso porque, dependendo do grau de comprometimento dos ovários pelos endometriomas, pode-se retirar uma quantidade expressiva de tecido ovariano no ato cirúrgico.
E diante das técnicas de reprodução assistida, esse contexto de uma baixa reserva ovariana será o principal obstáculo para se conseguir a gestação, uma vez que a obtenção de poucos óvulos implica a dificuldade em se conseguir selecionar bons embriões para transferir ao útero.
A SOP afeta cerca de 16% das mulheres em idade fértil e provoca infertilidade temporária ou permanente em 75% dessas mulheres.
Anovulação é o nome dado à ausência de ovulação nas mulheres, e é um dos sintomas mais recorrentes nas doenças relacionadas à infertilidade feminina. Nem toda infertilidade, porém, é resultado de anovulação. A infertilidade feminina não é uma doença em si, mas sim um sintoma ou uma consequência de outras doenças ou condições.
Doenças como a endometriose ovariana (endometriomas) e a SOP (síndrome dos ovários policísticos), ambas relacionadas a desequilíbrios na secreção e regulação dos hormônios sexuais, têm a anovulação como causa comum para os quadros de infertilidade decorrentes dessas doenças, além dos sintomas específicos.
A SOP afeta cerca de 16% das mulheres em idade fértil e provoca infertilidade temporária ou permanente em 75% dessas mulheres.
Os tratamentos disponíveis variam de acordo com a gravidade e cronicidade da doença, e também com o desejo ou não que a mulher com SOP tem de engravidar a curto prazo. Nesse sentido, a reprodução assistida é também uma possibilidade, especialmente nos casos em que a infertilidade causada pela SOP é muito severa ou irreversível.
Este texto aborda a infertilidade e seus tratamentos na SOP. Nos acompanhe nessa leitura e entenda melhor quais são as possibilidades para quem quer engravidar.
A SOP é uma síndrome, ou seja, um conjunto de sinais e sintomas que definem um estado clínico, mas que podem ser observados também em outras doenças diferentes e, principalmente, cujas causas não podem ser perfeitamente delimitadas.
Na SOP, esses sinais e sintomas apontam para alterações metabólicas envolvidas no aumento da testosterona circulante em mulheres e todas as suas consequências.
Três hormônios são chamados sexuais, no corpo humano: a testosterona, os estrogênios e a progesterona, e sua síntese pode acontecer nas gônadas (testículos e ovários), na placenta (atuando na diferenciação sexual embrionária e fetal) e nas glândulas adrenais, localizadas próximas aos rins.
Apesar de ser conhecido como um hormônio tipicamente masculino, a testosterona também é produzida no corpo das mulheres, mas em concentrações muitíssimo menores. Sua produção é feita pelas células da teca (uma região dos folículos ovarianos) e sob estímulo dos picos de LH (hormônio luteinizante).
O pico de FSH (hormônio folículo estimulante), por sua vez, converte a testosterona ativa em estrogênios. Isso faz com que os picos de LH, FSH e estrogênio aconteçam simultaneamente, disparando a ovulação.
O corpo lúteo, formado a partir da cápsula do folículo roto após a ovulação, passa a produzir progesterona, que atua tanto na proliferação do tecido endometrial, como na inibição da secreção de GnRH pelo eixo hipotálamo-hipofisário.
Como GnRH é o indutor da produção de LH e FSH, enquanto há progesterona circulando, a produção desses permanece inibida.
Na SOP, os picos simultâneos de LH, FSH e estrogênios não acontecem: o LH é produzido em quantidades maiores que as fisiológicas, enquanto a secreção do FSH apresenta um rebaixamento que chega a impedir a formação de um pico de concentração desse hormônio.
Isso faz com que as células da teca produzam mais testosterona que o normal (pela ação do LH) e essa testosterona não seja metabolizada em estrogênios (pela diminuição do FSH), permanecendo circulante em concentrações maiores.
A ovulação é o mecanismo pelo qual os folículos ovarianos são recrutados para o amadurecimento, sendo que apenas um conclui esse processo e libera, para as tubas uterinas, o ovócito contido em seu interior.
Esse processo é disparado pelo pico de FSH e mantido pela ação dos estrogênios – que são produzidos também a partir da ação metabólica do FSH, porém sobre a testosterona.
Na SOP, a infertilidade é causada por um tipo de anovulação, em que a secreção de FSH diminuída e a de LH aumentada fazem com que os folículos sejam aptos a serem recrutados, mas não finalizam seu amadurecimento, pela falta do FSH e do pico do estrogênio.
Esses folículos permanecem nos ovários, em forma de cistos, mantendo essa alteração hormonal e impossibilitando a ovulação.
A mulher com SOP que deseja engravidar deve se submeter à tratamentos que promovam a ovulação, revertendo a infertilidade.
É importante lembrar que esses tratamentos não dão conta de sanar as questões levantadas pelos demais sintomas da SOP, especialmente dos derivados do hiperandrogenismo, causado pelo aumento da testosterona.
O tratamento geral para esses casos são as terapias hormonais para estimulação ovariana, em que a mulher recebe doses, injetáveis ou orais, de alguns hormônios que visam regular a secreção dos hormônios sexuais, que está desequilibrada.
A estimulação ovariana é a peça chave de duas técnicas de reprodução assistida, a RSP (Relação sexual programada), de baixa complexidade, e a FIV (fertilização in vitro), de alta complexidade. Na RSP, a mulher se submete à estimulação ovariana e ao monitoramento do processo de ovulação.
O ultrassom transvaginal é capaz de identificar o momento mais preciso da ovulação, indicando os melhores dias para manter relações sexuais com mais chance de resultar em gravidez. Nessa técnica a fecundação acontece in vivo, dentro do corpo da mãe e é indicada principalmente para casais em que a infertilidade seja devida somente à SOP, sem a participação de nenhum fator masculino ou tubário.
Na FIV, a fecundação acontece fora do corpo da mãe e os embriões são transferidos para o útero materno, após o cultivo embrionário.
Nessa técnica, a mulher também se submete à estimulação hormonal ovariana, porém o monitoramento indica o momento exato para a coleta dos óvulos, feita por punção, diretamente nos ovários.
A FIV também pode ser útil, especialmente nos casos em que, além da SOP, a mulher também apresenta outras alterações que dificultam ainda mais a gestação e quando há infertilidade conjugal, devido a problemas masculinos associados.
As mulheres portadoras de SOP que não têm planos de engravidar a curto prazo costumam buscar tratamento médico em função dos sintomas ligados ao hiperandrogenismo e à irregularidade do ciclo menstrual.
Os principais sintomas do hiperandrogenismo que acomete as mulheres com SOP são o hirsutismo (crescimento de pelos faciais e corporais em volume e locais atípicos), a alopecia (queda acentuada de cabelos, especialmente no topo da cabeça), a acne e a obesidade.
Esses sintomas incidem, além da saúde do corpo físico, na saúde mental dessas mulheres, pelo seu potencial em causar constrangimentos sociais.
Nesses casos, o tratamento principal é medicamentoso, feito com a administração de contraceptivos orais combinados. Isso porque os contraceptivos regulam o ciclo menstrual relativamente rápido, porém seus efeitos sobre o hiperandrogenismo podem ser mais lentos. Por isso, recomenda-se que a mulher faça tratamentos paliativos que combatam as manifestações visíveis do hiperandrogenismo.
Tratamentos para pele e cabelos podem ser indicados nos casos de acne mais severa e alopecia, bem como procedimentos de retirada manual dos pelos faciais e corporais, nos casos de hirsutismo.
A obesidade deve ser tratada com regulação da dieta e prática de atividade física.
Pode-se também usar medicamento para ajudar na resistência insulínica comum nessas pacientes, e até medicamentos para que regulem apetite e/ou ativem o metabolismo, desde que acompanhadas do seu médico endocrinologista
Em raros casos pode se fazer procedimento cirúrgico como drilling (eletrocoagulação da camada externa do ovário) por videolaparoscopia ou fertiloscopia. Como esse procedimento pode causar uma redução, às vezes severa na reserva ovariana, não seria uma das melhores opções de tratamento em mulheres que ainda desejam ter filhos.
Leia mais tocando no link.
MaisA endometrite, quando não é tratada, pode provocar infertilidade e outras complicações. Clique aqui e saiba identificar os seus principais sintomas!
Abortamentos de repetição e falhas na implantação do embrião podem ser provocados pela endometrite. As consequências da doença para a fertilidade feminina atinge tanto mulheres que engravidam naturalmente, quando aquelas que optam por uma técnica de reprodução assistida.
A endometrite é uma das principais doenças que atingem o endométrio, camada interna do útero Durante o ciclo menstrual, por influência dos hormônios, o endométrio se torna mais espesso para receber o embrião. Caso a gravidez não aconteça, as suas paredes descamam e a mulher menstrua.
Como problemas nessa região afetam diretamente a fertilidade, a mulher deve conhecer quais são os principais sinais da endometrite e quando é necessário procurar um especialista. Além dos sintomas, vamos mostrar também como ela é diagnosticada e como é o seu tratamento.
Continue lendo e confira!
A endometrite é uma infecção, aguda ou crônica, que provoca a inflamação do endométrio. A sua principal causa é a infecção bacteriana, principalmente por infecções sexualmente transmissíveis, como a sífilis, a clamídia e a gonorreia.
Ela também pode ser provocada por procedimentos ginecológicos, como a colocação de um dispositivo intrauterino (DIU) e cesarianas. A endometrite também é uma consequência de infecção puerperal. Esse tipo de infecção hospitalar acontece após o parto ou aborto.
Os casos agudos de endometrite são tratados facilmente e não se relacionam com a fertilidade. Porém, os casos crônicos são de longa duração e podem afetar a saúde reprodutiva da mulher.
A endometrite causa infertilidade devido a dois fatores: abortamentos de repetição e falhas na implantação do embrião. O abortamento de repetição é caracterizado pela interrupção da gestação em mais do que duas vezes consecutivas. A falha na implantação do embrião ao útero pode ocorrer por algum problema no embrião, endométrio ou de ambos.
O fato de ser uma doença silenciosa, na maioria dos casos crônicos, dificulta o diagnóstico. É comum encontrarmos casos em que a dificuldade para engravidar foi o alerta para investigar se a paciente está com endometrite.
Porém, quando apresentam sintomas, os sinais mais comuns da doença são:
Os casos crônicos e assintomáticos são os mais difíceis de serem diagnosticados. Porém, de acordo com a presença de algum sintoma ou o histórico da paciente, o médico pode suspeitar da endometrite. Durante a consulta, o exame físico pode identificar a presença de sensibilidade uterina e de secreções vaginais.
A endometrite é confirmada a partir de alguns exames. Entre os mais solicitados estão a biópsia do endométrio e a histeroscopia. A biópsia retira uma pequena amostra do endométrio para detectar alterações no tecido endometrial (camada interna do útero). A histeroscopia utiliza uma microcâmera para visualizar o interior da cavidade do útero.
Para complementar o diagnóstico, também podem ser solicitados os exames de secreção vaginal e de urina (para detectar infecções sexualmente transmissíveis), de sangue e de imagem.
A endometrite é tratada com antibióticos para eliminar a infecção e com anti-inflamatórios para aliviar os sintomas. Caso ela tenha sido causada por uma infecção sexualmente transmissível, o parceiro deve ser avisado para que ele também seja testado e tratado.
A falta de tratamento adequado da endometrite aumenta os riscos de infertilidade e de outras complicações, como espalhar a doença para outros órgãos do sistema reprodutor feminino. A endometrite pode evoluir para uma doença inflamatória pélvica (DIP) e até mesmo, septicemia (quadro muito grave caracterizado pela presença de bactérias no sangue).
O recomendado é que a paciente receba o tratamento antes de tentar engravidar, seja de forma espontânea ou por reprodução assistida. A fertilização in vitro (FIV) muitas vezes será a técnica mais indicada para os casos de infertilidade causada por endometrite, pelo fato de a maioria dessas mulheres terem suas tubas uterinas também comprometidas.
A FIV é uma técnica de alta complexidade, indicada para casos graves de infertilidade feminina e masculina. A fecundação é realizada em laboratório, após a coleta dos gametas do casal e portanto não precisa das tubas uterinas para o sucesso do tratamento.
Para aumentar as chances de sucesso, a paciente pode fazer o teste ERA, técnica complementar que possibilita aumentar a probabilidade de identificar a janela de implantação do embrião. Ou seja, descobrir qual é o melhor momento para transferir os embriões para o útero materno.
A endometrite é caracterizada por um processo inflamatório do endométrio causado por bactérias. O seu quadro pode ser agudo ou crônico, sendo esta última, em geral, assintomática. Nos casos em que apresenta sintomas, os principais são: dores abdominais, sangramentos e corrimentos anormais, febre e inchaço abdominal. Se a fertilidade for afetada, a FIV é a técnica de reprodução assistida mais indicada pelo risco maior de as tubas também estarem acometidas.
A dificuldade para engravidar está relacionada com diversas doenças e condições. Como vimos, a endometrite é apenas uma delas. Para mais informações sobre esse tema, confira a nossa página sobre a infertilidade feminina!
MaisA SOP é um dos distúrbios mais comuns durante a vida reprodutiva da mulher. O diagnóstico precoce é essencial para melhorar a sua qualidade de vida. Clique aqui e descubra como ele é realizado!
Os hormônios cumprem uma função essencial para a fertilidade feminina e masculina. Para as mulheres, a ação dos hormônios influencia a ovulação, o ciclo menstrual, a qualidade e a quantidade de óvulos, por exemplo.
Por isso, desequilíbrios hormonais podem causar diversos problemas para a saúde reprodutiva da mulher. A síndrome dos ovários policísticos (SOP) é um exemplo disso.
Ela é classificada como um distúrbio endócrino e causa problemas na ovulação, dificultando a gravidez. As manifestações da SOP podem afetar a autoestima das mulheres, por isso, saber quais são os sintomas do distúrbio é o melhor caminho para o diagnóstico precoce.
Ao longo desse artigo, vamos mostrar quais são os seus sintomas e como é realizado o diagnóstico e o tratamento da SOP.
Boa leitura!
A síndrome dos ovários policísticos, também conhecida como SOP, é um distúrbio endócrino que provoca surgimento de múltiplos cistos nos ovários. Além disso, ela causa o aumento de hormônios androgênicos, provocando o crescimento de pelos e acne. Por isso, além da doença em si, muitas mulheres passam por problemas de autoestima e depressão.
Com relação à saúde reprodutiva da mulher, uma das complicações da SOP é a ausência e/ou distúrbio da ovulação. Apesar de ser possível engravidar com a doença, a presença de ciclos anovulatórios é uma das principais causas de infertilidade feminina.
O desequilíbrio hormonal característico da SOP gera um aumento da produção da testosterona. Com isso, traços tipicamente masculinos ficam mais aparentes. A produção excessiva de hormônios androgênicos é chamada de hiperandrogenismo. Entre os seus principais sintomas estão:
Os sintomas acima são perceptíveis a olho nu, porém, eles não são os únicos sintomas da SOP. O hiperandrogenismo também afeta a ovulação. Ele prejudica o processo de seleção do folículo dominante e dificulta sua liberação, por isso, é mais difícil para a mulher engravidar naturalmente.
O ciclo menstrual da mulher portadora de SOP também apresenta alterações, como:

Diversos estudos foram realizados nas últimas décadas sobre a SOP, o que possibilitou um conhecimento maior sobre a doença. Por ser uma doença complexa e ter sintomas parecidos com outras doenças, o diagnóstico da SOP é feito por exclusão.
Atualmente, os critérios de Rotterdam são os mais utilizados para o diagnóstico da SOP. Eles foram divulgados no Consenso de Rotterdam pela Sociedade Americana de Medicina Reprodutiva (ASRM) e a Sociedade Europeia de Reprodução Humana e Embriologia (ESHRE).
O diagnóstico da SOP é confirmado pela presença de dois entre os três critérios abaixo:
Também é levado em consideração o histórico da paciente (genética e obesidade são consideradas como fatores de risco para a SOP) e os resultados de exames. Os mais solicitados são: a avaliação da reserva ovariana e a ultrassonografia transvaginal.
A avaliação da reserva ovariana analisa a qualidade e a quantidade dos óvulos da paciente. A ultrassonografia transvaginal é um exame de imagem utilizado para avaliar o volume ovariano e a presença de cistos.
Os sintomas da SOP afetam a qualidade de vida e a autoestima de muitas mulheres. Por isso, o quanto antes a paciente iniciar o tratamento, melhor. Apesar de não ter cura, o tratamento tem o objetivo de aliviar os sintomas.
A escolha do tratamento depende da vontade da paciente em engravidar naquele momento. Se ela não quiser engravidar, em geral, é recomendado o uso de anticoncepcionais orais e de hormônios para diminuir os sintomas de hiperandrogenismo.
Enquanto que, o tratamento voltado para pacientes que desejam engravidar é feito com uma das técnicas de reprodução assistida. São elas: relação sexual programada (RSP), inseminação artificial (IA) e fertilização in vitro (FIV).
Cada uma delas possui as suas particularidades, porém, todas possuem como primeira etapa a estimulação ovariana. Esse processo é fundamental para o tratamento de mulheres com SOP porque estimula o crescimento dos folículos ovarianos e a liberação dos óvulos.
É possível engravidar naturalmente com SOP, porém, pode ser necessário o uso de técnicas de reprodução assistida. Para saber mais sobre esse distúrbio.
Confira o nosso material exclusivo sobre a síndrome dos ovários policísticos!
MaisVocê costuma sentir cólicas, dores e dificuldades para engravidar? Entenda o que são endometriomas e quais sintomas podem gerar suspeitas. Acesse o link e leia em nosso site agora.
A endometriose é uma das doenças mais comuns em mulheres, especialmente aquelas com problemas de infertilidade. Caracteriza-se pela presença de implantes de células endometriais (camada que reveste a parede mais interna do útero) em outros órgãos, como ovários, trompas de Falópio, bexiga, intestino, entre outros órgãos e, em estágio moderado, está associada ao surgimento de endometriomas.
Endometriomas são cistos ovarianos decorrente desse implante endometrial no ovário, com interior constituído por fluído castanho. Existem diferentes teorias que se propõem a explicar como eles surgem, mas ainda não há um consenso, embora acredite-se que sejam estimulados pela ação do estrogênio, hormônio do qual a endometriose é doença dependente.
Este texto aborda os sintomas relacionados aos endometriomas, exames que pode ajudar no diagnóstico e possíveis tratamentos. Acompanhe a leitura e descubra o que pode ser feito para solucionar os desconfortos da doença e recuperar a fertilidade.

A endometriose é uma patologia complexa que causa um processo inflamatório e sinais que podem variar conforme seu grau de evolução, local de desenvolvimento e profundidade dos seus implantes. No estágio moderado, os endometriomas são sinais indicativos da doença e, nesses casos, dores e infertilidade são os principais sintomas.
Os principais desconfortos são as cólicas, que costumam piorar no período da menstruação, e a dispareunia (dor na relação sexual), que geralmente é intensa, prejudica a frequência de relações sexuais entre o casal.
As dores pélvicas também podem acometer mulheres com endometriomas, seja repentinamente, seja de maneira intermitente. Estas podem ser pulsantes, agudas e piorar ao longo do dia.
As dores abdominais também podem ser severas, repentinas e costumam se manifestar no lado onde se desenvolveu os endometriomas. Muitas vezes surgem devido à ruptura nos cistos, e, sendo assim, por haver sangramento pélvico, e, nesses casos, queixas como náuseas, tontura e febre podem estar associadas e é uma situação que exige um cuidado médico o mais breve possível, pois caracteriza uma emergência.
A dificuldade para ter filhos também é um dos sintomas mais comuns. Entre outros motivos, a infertilidade acontece por que os óvulos são desenvolvidos e liberados pelo ovário, portanto cistos na região podem prejudicar a rotura desses folículos (ovulação), além de poder causar uma diminuição do tecido ovariano sadio, implicando uma diminuição da reserva ovariana, ou seja, menor quantidade de folículos antrais e até qualidade dos gametas.
Os sintomas dos endometriomas são comuns a outras doenças do sistema reprodutor feminino e, portanto, é importante diagnosticar apropriadamente a doença antes de propor uma solução.
A mulher deve procurar uma ginecologista para realização de anamnese, exame físico, exame de imagem que irão detectar cisto nos ovários e, em alguns casos, pode haver indicação de análise histopatológica, para excluir a hipótese de malignidade, como sugere a Febrasgo (Federação Brasileira das Associações de Ginecologia e Obstetrícia).
A ultrassonografia pélvica é o principal exame utilizado, com excelente sensibilidade, especificidade e valor preditivo, mas encontra apenas cistos ovarianos com mais de 1 cm.
Nos casos de endometriomas menores, pode ser necessário solucionar a ressonância magnética ou a videolaparoscopia para uma análise mais avançada dos cistos e aderências, respectivamente.
O objetivo principal ao tratar mulheres com endometriose é eliminar os desconfortos e, se houver desejo reprodutivo, recuperar sua fertilidade. Para indicar o tratamento ideal, após avaliação dos exames complementares, o médico deverá verificar aspectos individuais, como idade da paciente e intensidade dos sintomas.
Uma linha de tratamento é a administração de hormônios, o que pode ser realizado via oral, injetável ou por meio de um DIU (dispositivo intrauterino) ou anel com progesterona, por exemplo. Outra abordagem possível é a cirurgia, geralmente a videolaparoscopia, por meio da qual remove-se os endometriomas, o que pode recuperar a fertilidade da paciente.
No entanto, os hormônios administrados no tratamento hormonal são anticoncepcionais, não sendo possível engravidar durante seu uso. Já a cirurgia pode causar aderências e lesionar a reserva ovariana que afetam a fertilidade. Assim, em alguns casos, a reprodução assistida pode ser uma melhor solução para pacientes com desejos reprodutivos, até mesmo de modo complementar à videolaparoscopia sem sucesso.
A FIV (fertilização in vitro) é a indicação nesses casos, pois a técnica permite não só a coleta de óvulos diretamente dos ovários, sem influência de endometriomas, como viabiliza a seleção dos melhores gametas, o que aumenta as chances de sucesso.
Se você quiser saber mais a respeito da doença da qual endometriomas são um dos principais indicativos, leia a nossa página sobre a endometriose.
MaisOs endometriomas são uma das manifestações mais comuns de endometriose. Clique aqui e saiba tudo sobre a formação de cistos ovarianos e a sua relação com a fertilidade!
A endometriose é uma das principais causas de infertilidade feminina. Uma das suas consequências é a formação de cistos nos ovários, chamados de endometriomas. De forma geral, cistos são nódulos que podem se desenvolver em qualquer local do corpo. O seu interior é preenchido com material líquido, semissólido ou gasoso.
Os endometriomas são uma das manifestações da endometriose, que podem afetar a fertilidade, a reserva ovariana e a qualidade dos óvulos. Eles são cistos de conteúdo líquido que se formam em um ou em ambos os ovários.
Continue a leitura para descobrir o que são os endometriomas, e ainda, como é feito o seu diagnóstico e tratamento.
Boa leitura!
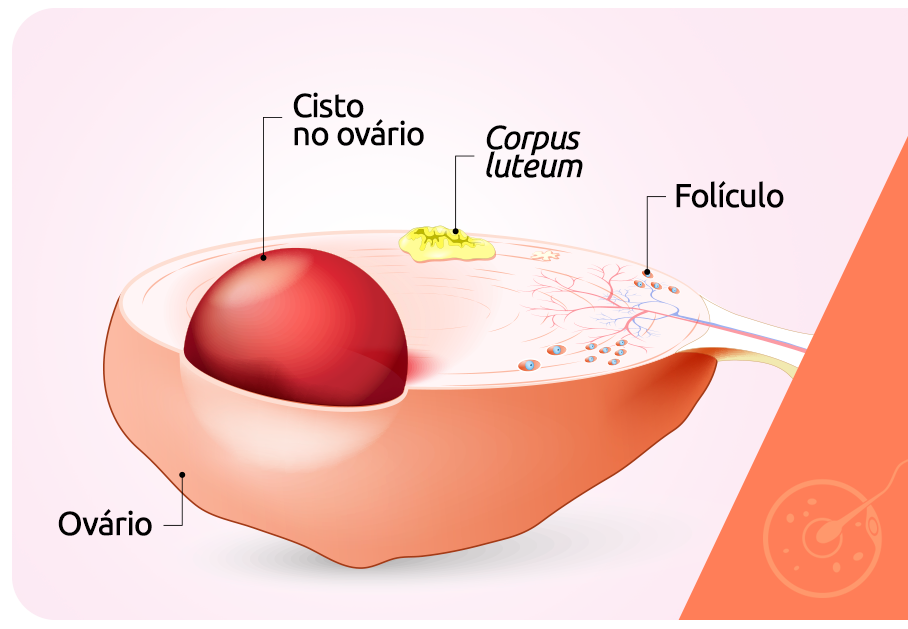
A endometriose é uma doença conhecida pela presença de tecido endometrial fora do útero. De acordo com a localização onde se implanta esse tecido ectópico, ela é classificada como:
A endometriose ovariana é confirmada pela presença de endometriomas. Eles são cistos de cor achocolatada (devido às células endometriais presentes no local) e de tamanhos variados, por isso, também são conhecidos como “cistos de chocolate”. Os cistos são mais frequentes no ovário esquerdo, mas podem ser bilaterais.
Os endometriomas causam um grande impacto na reserva ovariana da paciente. A mulher nasce com uma quantidade limitada de folículos ovarianos, que são utilizados ao longo da sua vida reprodutiva. A formação dos cistos prejudica o bom funcionamento do ovário, afetando também a ovulação e a qualidade dos gametas femininos.
A intensidade dos sintomas causados pelos endometriomas depende da profundidade e do tamanho das lesões. Em geral, eles afetam a qualidade de vida da mulher e, até mesmo, o seu potencial fértil.
Entre os sintomas mais comuns dos endometriomas, temos:
A infertilidade é uma das principais consequências dos endometriomas. A formação de cistos ovarianos altera o processo de desenvolvimento dos folículos ovarianos e, consequentemente, a ovulação. Desse modo, os endometriomas fazem com que a mulher ovule com menos frequência, e ainda, diminui a qualidade dos óvulos.
Além disso, é muito comum que a mulher apresente mais de um tipo de endometriose ao mesmo tempo. Por isso, o diagnóstico de endometriose em outro local pode ser um alerta para que o médico investigue a presença de cistos ovarianos. No entanto, há casos de pacientes com endometriomas que são assintomáticas.
O exame físico e de imagem são fundamentais para o diagnóstico dos endometriomas. Durante a consulta, o médico faz o exame físico. Os endometriomas com mais de 3 cm podem ser percebidos durante o toque vaginal.
Os exames de imagem possibilitam a visualização precisa do volume dos endometriomas. A ultrassonografia transvaginal é o exame mais indicado para detectar a presença dos cistos ovarianos. Outros exames de imagem que podem ser solicitados para complementar o diagnóstico são a ressonância magnética da pelve e até a cirurgia por vídeo, que é a videolaparoscopia com biópsia.
O tratamento da endometriose deve ser individualizado, considerando o perfil da paciente e a gravidade da doença. O tratamento cirúrgico é indicado para pacientes com sintomas que atrapalham a sua qualidade de vida, independentemente de desejar ou não filhos, e para aquelas que desejam ter filhos, mas sem endometriomas nos ovários.
Quando há implantes do endométrio nos ovários e a paciente deseja ter filhos, o ideal seria primeiro realizar a fertilização in vitro (FIV) ou congelamento dos óvulos pela redução da reserva ovariana já documentada em vários artigos médicos quando se faz a videolaparoscopia com retirada dos endometriomas.
A cirurgia, em geral, é feita por videolaparoscopia. Durante o procedimento, os endometriomas são drenados ou retirados dos ovários, com o objetivo de preservar, ao máximo, o tecido ovariano sadio da paciente, porém, quanto maior o endometrioma, maior é a lesão nos ovários.
Para as mulheres que estão próximas da menopausa, fase que marca o fim do período reprodutivo da mulher, a retirada do ovário (ooforectomia) é uma opção de tratamento que pode ser considerada.
Um dos riscos da cirurgia para a retirada dos endometriomas é a redução da reserva ovariana da paciente. Por isso, é aconselhável que a mulher congele os seus óvulos antes do procedimento. Assim, caso ela queira engravidar no futuro, poderá usá-los na fertilização in vitro.
Em caso de infertilidade devido à endometriose, muitas pacientes recorrem à reprodução assistida para terem filhos. Entre elas, a fertilização in vitro (FIV) é a mais indicada pelas aderências frequentemente presentes nessa doença e que geralmente comprometem as tubas.
A FIV é recomendada para mulheres com mais de 35 anos ou mesmo mais jovens que tenham endometriomas pelo risco de diminuir a reserva ovariana, e para outras causas associadas de infertilidade feminina e masculina.
Os gametas do casal são coletados e fecundados em laboratório. Após alguns dias de desenvolvimento, os embriões formados são transferidos para o útero da paciente.
Os endometriomas são cistos ovarianos formados por células endometriais, sendo a principal característica da endometriose ovariana. Eles provocam dores, alterações no ciclo menstrual e, até mesmo, infertilidade feminina. Nesses casos, a mulher pode optar pela fertilização in vitro para realizar o seu sonho de ter filhos.
A endometriose é uma doença complexa, sendo uma das principais causas de infertilidade feminina. Para saber como ela se manifesta e os seus principais sintomas, confira a nossa página dedicada à endometriose!
MaisVocê vai iniciar um ciclo de fertilização in vitro? Entenda o que é um blastocisto e como pode influenciar o resultado da reprodução assistida. Acesse o site e leia o artigo no blog!
O embrião é uma estrutura celular que começa se formar com a fecundação de um óvulo por um espermatozoide. Antes de se implantar no útero, o que configura o início da gestação, várias divisões acontecem, até que chegue a fase conhecida como blastocisto, quando está preparado para a nidação.
O sucesso dessa implantação e da gestação ainda depende da qualidade dos embriões, além de alterações genéticas que podem influenciar na presença de doenças no bebê ou abortos espontâneos.
No caso de pacientes em tratamento de reprodução assistida, existe ainda a quantidade e qualidade dos embriões como variáveis que influenciam nas taxas de sucesso.
Este texto comenta um pouco sobre essa possibilidade, mas foca em esclarecer o que são blastocistos e as etapas do desenvolvimento embrionário. Acompanhe a leitura e entenda mais sobre essa importante fase do início da gravidez.
Blastocisto é o nome que representa um dos estágios do desenvolvimento de um embrião, processo que tem início na formação do zigoto, célula que se origina com a fecundação do óvulo, e segue até a 8ª semana, quando o embrião passa a ser um feto, um bebê em formação.
A fase de desenvolvimento conhecida como blastocisto encontra-se entre o 5º e o 7º dia após a fecundação, quando há aproximadamente 200 células, que já se diferenciam por função.
Nessa fase, as células formam a blastocele, uma cavidade no centro do blastocisto que facilita novas divisões e a especialização de tecidos, o trofoblasto, que contribui para a geração da placenta, e o embrioblasto, que ajuda no desenvolvimento do embrião.
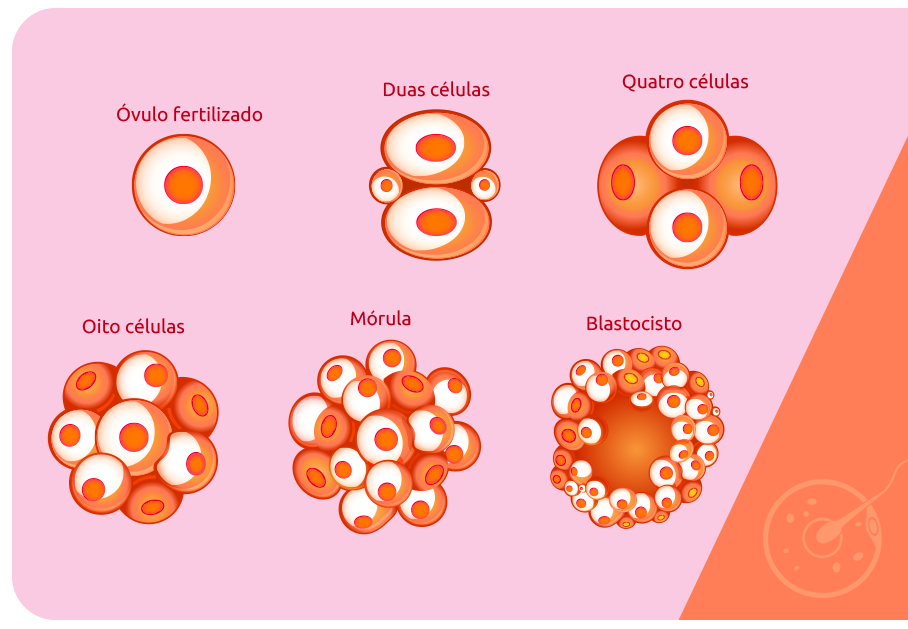
Após a fecundação — que em condições normais acontece nas trompas de Falópio —, o zigoto desce até o interior do útero, onde se fixará ao endométrio, o que costuma acontecer em blastocisto.
Esse processo é conhecido como clivagem, quando o zigoto apresenta diversas divisões em seu volume citoplasmático e, assim, gera blastômeros, pequenas células nucleadas que costumam se formar no segundo dia, após a fecundação.
A divisão continua e o embrião é formado por 8 células e, a partir desse estágio, estas começam a se compactar. Essa fase é conhecida como mórula e acontece com cerca de 4 dias após a fecundação.
Nessa fase de desenvolvimento, as células já chegaram ao ambiente uterino, que contribui com a formação por meio de fluidos, o que faz com que surjam pequenos espaços cheios de líquidos nas células embrionárias e, assim, forma-se a blastocele.
O blastocisto é formado em seguida, entre o 5º e o 7º dia após a fecundação, quando acontece uma atividade metabólica intensa que cria uma diferenciação celular. Nesse estágio, o embrião está pronto para se implantar no endométrio e, assim, dar início à gestação.
Esse processo ocorre tanto na gestação natural quanto em técnicas de reprodução assistida. Mesmo na FIV (fertilização in vitro), quando a fecundação ocorre em laboratório, as células se desenvolvem sob acompanhamento de especialistas em embriologia e a transferência embrionária para o útero acontece no momento ideal, ainda que não seja na fase de blastocisto.
Após a coleta dos gametas masculinos e femininos e fecundação em laboratório, a transferência para o útero materno pode acontecer na fase de blastocisto ou em um estágio menos desenvolvido do embrião (embrião em dia 2/3/4).
Não existe uma orientação definitiva e a opção ideal varia de acordo com as características do casal — em alguns casos, por exemplo, o desenvolvimento é mais favorável em ambiente uterino —, e por isso é importante analisar o quadro antes e durante o ciclo de FIV, individualizando cada caso.
A transferência deve estar de acordo, no entanto, com a resolução do CFM (Conselho Federal de Medicina) que normatiza a reprodução assistida no Brasil.
Blastocisto é o nome que representa um embrião com 5 a 7 dias após fecundação do óvulo por um espermatozoide. Nesse estágio, suas células têm funções diferentes e estão preparadas para a implantação no endométrio.
Embora este seja o momento natural para a fixação, na FIV, realizar a transferência em uma fase de menor desenvolvimento pode ser interessante, para que as células continuem a evoluir naturalmente no ambiente uterino.
Se você quiser saber um pouco mais sobre o assunto, acesse a página ‘Transferência de Blastocisto‘ aqui no site.
MaisReserva ovariana é o termo usado para definir a qualidade e quantidade dos folículos (bolsas que armazenam os óvulos) presente nos ovários. É uma espécie de marcador da fertilidade feminina. Leia este texto para entender como ela é avaliada!
Os ovários são as glândulas sexuais femininas, responsáveis pela síntese de hormônios sexuais e armazenamento dos folículos, bolsas que contêm as células reprodutivas, os óvulos. Eles possuem um formato semelhante a uma amêndoa estão localizados em cada lado do útero.
Durante a fase fértil, no ciclo menstrual, estimulados pela ação de diferentes hormônios, vários folículos são recrutados, mas somente um desenvolve, amadurece e rompe liberando o óvulo, a ovulação.
A quantidade de folículos presentes nos ovários é chamada reserva ovariana, que pode ser alterada por várias condições, resultando em distúrbios de ovulação, considerados a causa mais comum de infertilidade feminina.
Continue a leitura para saber mais sobre a reserva ovariana e como ela é avaliada.
As mulheres já nascem com uma reserva ovariana, enquanto os homens produzem espermatozoides a vida toda. Assim, como o termo indica, reserva ovariana define a quantidade de folículos disponíveis nos ovários.
A mulher possui aproximadamente 2 milhões de folículos ao nascer. Esse número diminui na puberdade e se torna menor a cada ciclo menstrual, pois os recrutados que não desenvolveram, naturalmente são perdidos por atrofia.
A reserva ovariana, portanto, naturalmente diminui com o avanço da idade, até não existirem mais folículos, o que acontece na menopausa, quando há a última menstruação. Por outro lado, também pode ser afetada por diferentes condições.
Algumas condições, além da idade, podem provocar alterações na reserva ovariana, resultando em problemas de ovulação, alterações na qualidade dos óvulos ou na interrupção da função dos ovários.
Entre elas estão os distúrbios hormonais, processos inflamatórios, endometriomas e a falência ovariana precoce (FOP), conhecida ainda como menopausa precoce.
O mais simples e bastante eficaz para avaliar a reserva ovariana é a ultrassonografia transvaginal, entretanto outros podem ser solicitados, de forma complementar ou como alternativa. Veja abaixo os mais frequentemente realizados:
Resultados que apontam alterações nos níveis da reserva ovariana, geralmente indicam distúrbios de ovulação ou alterações na quantidade dos folículos e óvulos, indicando urgência reprodutiva. As técnicas de reprodução assistida são o tratamento mais indicado se os níveis estiverem alterados, causando infertilidade.
Quando o diagnóstico indica diminuição dos níveis da reserva ovariana, causando problemas de ovulação, é possível obter a gravidez por técnicas de reprodução assistida, de acordo com a necessidade de cada paciente.
No entanto, em todas elas a primeira etapa é a estimulação ovariana, procedimento realizado com medicamentos hormonais para estimular o desenvolvimento e amadurecimento de mais folículos, garantindo mais óvulos para serem fecundados, aumentando as chances de gravidez.
As técnicas de baixa complexidade, relação sexual programada (RSP) e inseminação artificial (IA), são mais adequadas quando os níveis da reserva ovariana não estão tão baixos, pois, como a fecundação ocorre naturalmente, nas tubas uterinas, não é possível avaliar a qualidade dos óvulo e embriões, além de ter taxas de sucesso menores, não sendo portanto a melhor opção em casos de urgência reprodutiva.
Enquanto na fertilização in vitro (FIV), mais complexa, prevê a fecundação em laboratório. Na técnica são utilizadas dosagens hormonais maiores para assegurar aproximadamente 10 óvulos. Dessa forma, é mais adequada quando os níveis da reserva ovariana estão mais baixos por ter maiores chances de sucesso em menor prazo de tempo.
Além disso, na FIV técnicas complementares ao tratamento possibilitam a solução de vários problemas. Quando há suspeita de má qualidade do óvulo, por exemplo, além da seleção inicial, as células do embrião, na fase de desenvolvimento chamada blastocisto (entre o quinto e sexto dia), podem ser analisadas pelo teste genético pré-implantacional (PGT), que detecta anormalidades cromossômicas características de má qualidade os gametas ou embrionária.
Após a análise, apenas os embriões saudáveis são transferidos para o útero, diminuindo o risco de falhas na implantação e abortamento.
As chances de gravidez nas técnicas de baixa complexidade são semelhantes à da gravidez natural: cerca de 25% a cada ciclo. Já a FIV é a técnica que possui os percentuais mais altos: em média 50% por ciclo, caso se obtenham 2 bons embriões para transferir ao útero.
Siga o link para ler nosso texto sobre a avaliação da reserva ovariana.
Mais
