A perda gestacional é um evento que causa dor e sofrimento na maioria dos casais que passam por ela. Quanto mais planejada a gestação, mais frustrante é essa perda, que ganha proporções maiores ainda para os casais que abortam repetidas vezes.
Existe uma diferença entre aborto e abortamento. Enquanto o abortamento é o evento de eliminação do concepto antes da 22ª semana ou se peso do feto for inferior a 500g, o aborto é o produto do abortamento. Dessa forma, podemos dizer que o aborto de repetição se caracteriza por duas ou mais perdas consecutivas antes da 22ª semana de gestação.
São chamados abortos espontâneos aqueles que ocorrem sem que causas externas intencionais sejam responsáveis pela perda gestacional. O aborto provocado no Brasil é proibido por lei, com as devidas exceções para os casos de gestação resultante de estupro, anencefalia e risco de vida para a mãe.
A perda gestacional pode ser um processo bastante dolorido para o casal, por isso o acolhimento é muito importante. Quanto mais planejada a gestação, mais frustrante é essa perda, que ganha proporções maiores ainda para os casais que abortam repetidas vezes.
As causas mais comuns que levam as mulheres a perder a gestação de forma muito precoce são anomalias no processo de implantação embrionária causada por problemas genéticos, a presença de miomas e pólipos, além de doenças como endometriose, adenomiose e SOP (síndrome dos ovários policísticos), trombofilias, entre outras.
Nos acompanhe na leitura do texto a seguir e entenda o que é aborto de repetição e como é possível cuidar dessa condição e devolver o sonho de ter filhos aos casais que passam por isso.
Quando qualquer gravidez não resulta em pelo menos um nascimento vivo, sendo interrompida antes do feto ser viável para a vida extra uterina, seja essa interrupção espontânea, seja induzida (independentemente dos motivos), chamamos “perda gestacional”.
A gestação costuma ser um processo que carrega consigo, além das transformações fisiológicas que pressupõe, também uma carga emocional grande, que inclui tanto as esperanças da realização de um sonho, como pressões externas, cobranças e autocobranças e muita expectativa.
Quando as perdas gestacionais não intencionais acontecem duas ou mais vezes seguidas, são chamadas aborto de repetição. O casal que passa pelas diversas perdas gestacionais que caracterizam o aborto de repetição corre o risco de desenvolver patologias psicológicas, como depressão e ansiedade, nesse processo.
O aborto espontâneo é uma condição relativamente frequente, com frequência estimada entre 15% e 25% de todas as gestações. Já o aborto de repetição tem prevalência bem menor, em torno de 1% a 5%. Por isso, diante de um primeiro aborto, o mais provável é que esse evento não se repita, sendo uma fatalidade isolada e ao acaso.
Acredita-se que em até 60% dos casos de aborto espontâneo uma ou mais anomalias relacionadas ao aborto de repetição estejam envolvidas na etiologia dessas situações.
Os problemas de saúde que podem resultar nesse quadro incluem alterações cromossômicas, imunológicas, endócrinas, trombofílicas, anatômicas, infecciosas, ambientais e psicológicas.
O acolhimento é uma das condutas mais importantes dos profissionais de saúde com a mulher e mesmo com o casal que passou por uma perda gestacional, independentemente das suas causas.
Assim, a mulher deve esperar apoio emocional imediato, reforço da importância da mulher, buscando estimular sua autoestima e respeitando seu estado emocional, assim como a abordagem de assuntos como o contexto da relação em que se deu a gravidez e as possíveis repercussões do abortamento no relacionamento com o parceiro e dentro dos grupos sociais em que essa mulher está inserida, como família, amigos, colegas etc.
As condutas médicas fisiológicas envolvidas no cuidado após a perda gestacional podem incluir a aspiração manual intrauterina (AMIU), ou por meio da curetagem convencional, repouso nas 2 horas seguintes ao procedimento e atenção a alterações que possam significar complicações pós-aborto.
O casal deve ficar atento e procurar atendimento médico imediato caso observem cólicas por tempo prolongado, sangramento por mais de duas semanas ou mais abundante do que uma menstruação normal, dor intensa ou prolongada e principalmente febre, calafrios, mal-estar geral e desmaios.
A investigação deve incluir uma boa anamnese (história clínica do processo de abortamento para ajudar o médico a nortear a investigação da causa), bateria de exames laboratoriais e de imagem que possam rastrear a saúde da mulher como um todo.
Entre os exames laboratoriais estão a análise genética do casal, a dosagem hormonal, que pode identificar doenças estrogênio-dependentes (como miomas e endometriose), e alterações de androgênios (como na SOP, síndrome dos ovários policísticos), entre outras, como distúrbios de hormônios da tireoide, prolactina e até glicemia.
Também muito importantes são os testes sorológicos para suspeitas de ISTs (infecções sexualmente transmissíveis) e os testes para trombofilias, caso sejam detectados casos de trombofilia durante a análise do histórico familiar e individual da mulher. Entre os exames de imagem, a ultrassonografia endovaginal e a RM (ressonância magnética) são especialmente úteis em avaliar patologias uterinas como causa do aborto.
O tratamento mais adequado para cada caso é, como era de se esperar, definido com base nos resultados diagnósticos.
Quando a repetição sequencial de perdas gestacionais tem origens cromossômicas ou quando suas causas não podem ser identificadas, a melhor alternativa será a FIV (fertilização in vitro).
A FIV abre a possibilidade de seleção embrionária após a aplicação de testes que promovem análises genéticas do embrião, evitando a implantação de embriões que podem ter riscos de não serem implantados no útero materno.
O teste genético pré-implantacional (PGT) é feito, dentro dos procedimentos da FIV, na etapa de cultivo embrionário e ajuda a identificar alterações cromossômicas e algumas alterações gênicas, não necessariamente hereditárias, que podem estar causando os abortos de repetição.
Leia mais sobre abortos de repetição, suas causas e tratamento tocando aqui.
MaisOs miomas uterinos são um grande fantasma na vida de muitas mulheres que desejam ter filhos, mas muitas vezes esse medo é infundado, pois, apesar de ser uma doença de alta incidência, em muitos casos os miomas não causam infertilidade feminina. Para os casos que […]
Os miomas uterinos são um grande fantasma na vida de muitas mulheres que desejam ter filhos, mas muitas vezes esse medo é infundado, pois, apesar de ser uma doença de alta incidência, em muitos casos os miomas não causam infertilidade feminina. Para os casos que há esse diagnóstico, as técnicas de reprodução assistida têm altos índices de sucesso.
Pesquisas apontam que 75% das mulheres portadoras de miomas são assintomáticas e muitas passam a vida sem saber dessa condição, e muitas vezes engravidam e têm seus filhos sem maiores problemas, nos mostrando que não é a simples presença dos miomas que interfere na fertilidade.
O que faz dos miomas possíveis causadores de infertilidade é o tamanho e quantidade que podem atingir, e a região uterina em que se instalam.
Conhecer mais profundamente a dinâmica da doença ajuda as mulheres a enxergar melhor as possibilidades de cura, melhorando inclusive os quadros de ansiedade que podem acompanhar a mulher e o casal quando planejam ter filhos.
Acompanhe conosco a leitura do texto e entenda melhor o que são miomas uterinos e como eles realmente afetam a fertilidade da mulher.
Miomas são formações benignas que surgem a partir da multiplicação irregular das células do miométrio, camada intermediária e muscular do útero. Tanto seu surgimento quanto seu crescimento e multiplicação são processos mediados por alterações na secreção de estrogênios. Essa característica coloca os miomas entre as doenças estrogênio-dependentes, grupo no qual também se incluem a endometriose e a adenomiose.
A etiologia dos miomas, ou seja, suas causas, ainda não é consenso, porém podemos identificar alguns fatores de risco que indicam maiores probabilidades de desenvolver miomas durante o período reprodutivo.
Adotar estilos de vida estressantes, que incluem má alimentação e sedentarismo ou excesso de atividade física, aumentam as chances de a mulher desenvolver a doença, mas também outros fatores, como histórico familiar, etnia, alterações hormonais e obesidade, assim como fatores genéticos, podem desencadear a doença.
Mulheres que nunca tiveram filhos (nulíparas) têm 4 vezes mais chance de desenvolver miomas uterinos que as mulheres que já tiveram filhos (multíparas). Da mesma forma, as mulheres obesas têm mais tendência a apresentar miomas, assim como as portadoras de diabete mellitus e hipertensão arterial.
Quanto à questão étnica, especialmente dados norte-americanos apontam que há uma prevalência da ocorrência de miomas nas mulheres negras, porém no Brasil essa estatística é bastante falha, já que a obrigatoriedade da coleta de dados em saúde que considere o quesito étnico como obrigatório data de 2017.
Porém, um estudo registrou que, entre as mulheres com miomas pesquisadas, 41,6% eram negras e 22,9% brancas.
Entre os sintomas gerais mais relatados estão dor localizada na região do abdômen, sensação de pressão pélvica, dor nas relações sexuais, maior frequência urinária e sangramento uterino irregular podendo ser confundido com os ciclos menstruais, além de maior fluxo e duração. Quando não tratados, alguns dos sintomas podem resultar em patologias secundárias, como anemia.
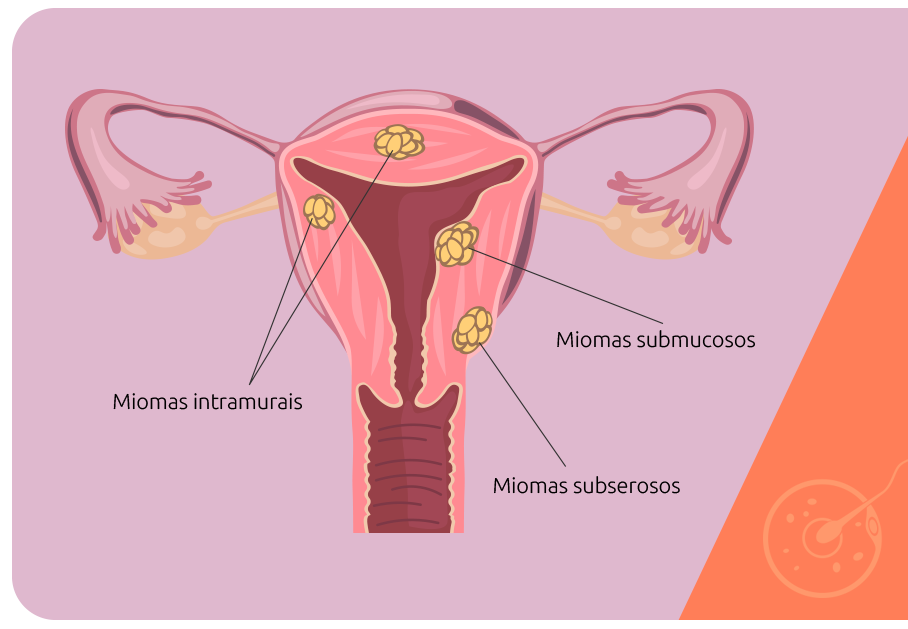
A classificação dos miomas é feita a partir da sua localização no útero. É importante lembrar que os miomas surgem sempre das células do miométrio, mas podem se projetar para outras regiões. Quanto mais próximos da cavidade uterina, maior a possibilidade de infertilidade:
Dependendo do tamanho dos miomas, o feto não consegue se desenvolver e nesse caso geralmente é feita indicação cirúrgica para tratamento previamente a gestação, chamada miomectomia.
Cada caso deve ser analisado individualmente, entretanto dois tratamentos podem ser indicados: a via hormonal e a via cirúrgica, lembrando sempre que, quando os miomas são diagnosticados no início, são mais simples de tratar.
Nesse caso e também para o tratamento de mulheres que não desejam engravidar, a terapêutica hormonal é a mais adotada, feita com contraceptivos hormonais orais, injetáveis, dispositivo intrauterino (DIU com hormônio), implantes, sendo todos com progestagênios isolados, sem serem conjugados a estrogênios.
Mesmo nos casos em que a cirurgia é necessária, é possível fazer terapia pré-cirúrgica breve com análogos de GnRH para diminuir o tamanho dos miomas, outro tratamento hormonal que simula uma menopausa temporária.
Dois são os procedimentos cirúrgicos indicados para o tratamento de miomas: histeroscopia ou videolaparoscopia. A histeroscopia cirúrgica é indicada para casos de miomas menores, menos numerosos e que estejam localizados na cavidade uterina, os submucosos. Já a videolaparoscopia é indicada para os miomas intramurais e subserosos de tamanho e acesso possível para serem retirados por vídeo. Caso a cirurgia por vídeo não seja possível, a retirada pode ser via aberta por laparotomia.
Alguns miomas submucosos se estendem para o interior do útero, tornando-se intracavitários e, assim como os miomas que crescem na parede ou bem embaixo do endométrio, podem distorcer o formato do interior do útero e ocupar o espaço destinado ao feto durante a gestação.
Essa deformação e diminuição do espaço disponível para o desenvolvimento fetal, potencializado pelo crescimento dos miomas durante a gestação, podem provocar abortos de repetição ou partos prematuros.
No caso dos outros tipos de miomas, a fertilidade é afetada apenas quando atingem tamanhos significativos, como é o caso dos miomas intramurais e subserosos.
A reprodução assistida pode ajudar as mulheres portadoras de miomas a engravidar. Nos casos menos graves, a RSP (relação sexual programada), uma técnica de baixa complexidade, aumenta as possibilidades de gravidez por estimular os ovários a liberarem até 3 óvulos para fecundação.
Nos casos mais severos, é aconselhável que se busque tratamento cirúrgico como primeira opção, porém muitas vezes, mesmo após a miomectomia, a mulher ainda encontra dificuldades em engravidar e torna-se necessário buscar técnicas mais complexas de RA, como a FIV (fertilização in vitro).
Leia mais sobre miomas uterinos tocando aqui.
MaisAlterações na anatomia uterina decorrentes de miomas, pólipos, endometriose e adenomiose, podem interferir na fertilidade, provocando abortos de repetição e partos prematuros,com possibilidade de óbito neo natal, além de problemas ovulatórios.
A fertilidade das mulheres depende principalmente de três fatores relacionados à saúde do sistema reprodutivo: o equilíbrio dos hormônios, a qualidade dos óvulos e a anatomia de útero e tubas uterinas preservada. A infertilidade feminina é causada por alterações nesses fatores, cujas origens são diversas: doenças, idade e outras condições, como laqueadura.
Entre as doenças, aquelas que desenvolvem formações tumorais, ainda que benignas, nas diversas camadas do útero, compostas por diversos tipos de células, e alteram a anatomia uterina e a secreção de alguns hormônios merecem destaque quando falamos em infertilidade por fator feminino, já que, suas fisiopatologias podem além de dificultar a fecundação, podem também atrapalhar no processo de implantação embrionária ou o desenvolvimento do feto.
Alterações na anatomia uterina decorrentes de miomas, pólipos, endometriose e adenomiose podem interferir na fertilidade, provocando dificuldade de engravidar, favorecendo abortos de repetição e até partos prematuros, com possibilidade de óbito neonatal, além de problemas ovulatórios.
Identificar os sintomas da adenomiose pode ser fundamental para um tratamento precoce e com mais sucesso. Saiba mais sobre isso!
Entre essas doenças, a adenomiose é uma das mais recentes. Durante algum tempo, a adenomiose foi considerada uma variação da endometriose, sendo definida como uma doença apenas em 1972.
A adenomiose consiste no crescimento de tecido endometrial no miométrio, a camada intermediária do útero – situada entre o perimétrio, a camada mais externa, que tem contato com a cavidade abdominal, e o endométrio, a camada mais interna, em que acontece a implantação embrionária depois da fecundação.
O aparecimento de tecido endometrial no miométrio pode resultar em um útero aumentado, que microscopicamente mostra glândulas endometriais, que respondem ao estrogênio, assim como na endometriose.
Isso faz da adenomiose uma doença classificada como estrogênio-dependente e nos mostra que sua presença afeta também em alterações das concentrações séricas dessa classe de hormônios sexuais.
Trata-se de uma doença benigna de alta incidência, porém, devido à carência de parâmetros globais para seu diagnóstico, esses valores permanecem incertos. Ainda assim, alguns estudos estimam que a adenomiose atinja de 20% a 30% da população geral.
Uma das dificuldades de identificar a adenomiose é que em cerca de 35% dos casos ela é assintomática. Nesses casos, o diagnóstico pode acontecer com base em resultados de exames de rotina ou quando a mulher procura atendimento médico devido a dificuldades de engravidar.
Quando apresenta sintomas, eles incluem sangramento menstrual abundante e prolongado, presença de dismenorreia (dor ao menstruar), ocorrendo durante e após o fluxo menstrual.
Na adenomiose, a formação de tecido endometrial no miométrio faz com que ele se distenda, aumente de tamanho e apresente deformidades. Esse aumento muitas vezes pode ser observado no próprio exame clínico, por palpação.

Por ser uma doença estrogênio-dependente, a adenomiose provoca um aumento da concentração sérica de estrogênios, o que leva a um aumento do peristaltismo uterino. Dessa forma, a alteração na capacidade de contração e distensão uterinas, que naturalmente expelem o sangue da menstruação, leva ao quadro de cólicas fortes e metrorragia (sangramento fora do período menstrual) típico da adenomiose.
Dependendo da extensão que a adenomiose ocupa no miométrio, toda a anatomia do sistema reprodutivo feminino pode ser alterada por essa doença, inclusive o canal vaginal, interferindo no prazer sexual e causando dor e incômodo nas relações sexuais, aumento da quantidade e duração do fluxo menstrual.
Como o tecido endometrial que se projeta em crescimento para o endométrio é também um tecido glandular, a produção de estrogênios fica aumentada de forma anormal.
O espessamento do revestimento endometrial da fase proliferativa do ciclo menstrual é feito pela ação dos estrogênios, que, quando aumentados pela adenomiose, aumentam também esse espessamento e resultam em fluxos menstruais mais intensos e duradouros.
A frequência e gravidade do quadro clínico da adenomiose estão sempre relacionadas com a sua extensão e cronicidade.
Por ser uma doença estrogênio-dependente, a adenomiose tende a retroceder após a menopausa, quando a produção dos hormônios sexuais da mulher, bem como sua capacidade reprodutiva como um todo terminam.
O diagnóstico da adenomiose começa no exame clínico, em que muitas vezes é possível observar um aumento relevante no volume uterino, porém somente os exames de imagem e, nos casos mais extremos, a biópsia podem oferecer conclusões diagnósticas mais acuradas.
Entre os exames de imagem mais úteis está o ultrassom transvaginal, que fornece imagens bastante precisas e apresenta boa sensibilidade e especificidade. Uma das imagens sugestiva da doença são áreas anecoicas (pretas) no miométrio, transformando a textura do miométrio heterogênea e o volume uterino aumentado.
A ressonância magnética também apresenta altas taxas de sensibilidade e especificidade e sua mais importante contribuição para o diagnóstico de adenomiose é diferenciar os leiomiomas dos adenomiomas, sendo os últimos prevalentes na adenomiose. Outro método de diagnóstico é a histeroscopia (endoscopia do útero) que ao visualizar imagens violáceas no endométrio pode dar o diagnóstico da doença.
O tratamento pode ser feito com objetivo de diminuir os sintomas, utilizando anti-inflamatórios ou contraceptivos orais combinados de estrogênios e progestagênios de forma contínua ou apenas progestagênios isolados e de forma contínua, o que leva à amenorreia prolongada.
Já a terapêutica farmacológica com análogos da GnRH demonstrou uma diminuição das lesões adenomióticas e, consequentemente, do tamanho uterino, levando a uma possibilidade de regressão da doença, além de atuar nos sintomas.
Quando o tratamento hormonal não é capaz de fazer cessar os sintomas ou quando a extensão da adenomiose é muito grande, é preciso intervir cirurgicamente.
Os procedimentos cirúrgicos para adenomiose podem retirar o excesso de tecido endometrial do miométrio, caso os adenomiomas não estejam tão internos ao músculo ou não sejam tão grandes.
Aos casos mais extremos, porém, a cirurgia para retirada do útero, a histerectomia total, pode ser a única forma de cessar os sintomas. Essa decisão deve ser tomada com bastante cuidado, pois, ainda que não inclua a retirada dos ovários e não interfira na capacidade reprodutiva da mulher, a remoção completa do útero inviabiliza a gestação, sendo necessária a cessão temporária de útero.
Nesses casos, o desejo de engravidar só pode se realizar com o uso da FIV (fertilização in vitro) com cessão temporária de útero, em que a mulher ainda pode fornecer os óvulos para fecundação, porém a gestação precisa obrigatoriamente acontecer no útero de outra mulher. Esse procedimento é relativamente comum e é regulamentado pela resolução do CFM de 2017.
A FIV pode ser indicada também para mulheres que trataram a adenomiose previamente, seja por via farmacológica, seja por intervenção cirúrgica, mas a mulher ainda tem dificuldade de engravidar.
Leia mais sobre adenomiose e sua relação com a fertilidade feminina em nosso conteúdo especial sobre o assunto tocando aqui.
MaisA reserva ovariana é, portanto, uma estimativa da quantidade de óvulos disponíveis para fecundação uma mulher tem em um momento de sua vida reprodutiva e sua medida pode fornecer importantes informações sobre sua fertilidade.
Quando pensamos em fertilidade, duas são as diferenças primordiais na produção de gametas (células reprodutivas) entre homens e mulheres: a frequência com que são produzidos e o tempo de duração das suas vidas férteis.
Enquanto homens só produzem espermatozoides após a puberdade, o corpo das mulheres já nasce com o número total de células reprodutivas que estarão disponíveis para toda sua vida, os óvulos, que ficam protegidos por folículos individualmente.
O tempo de duração das suas vidas férteis também é diferente, já que os homens produzem gametas até a velhice (ainda que com uma queda na qualidade) e nas mulheres a quantidade de folículos diminui ao longo do tempo, praticamente terminando próximo à 5ª década de vida, na menopausa.
A reserva ovariana é, portanto, uma estimativa da quantidade de óvulos disponíveis para fecundação que uma mulher tem em um momento de sua vida reprodutiva e sua medida pode fornecer importantes informações sobre sua fertilidade.
Quer entender o que é reserva ovariana e qual sua relação com a fertilidade feminina? Então nos acompanhe na leitura do texto!
Denomina-se reserva ovariana a quantidade de folículos armazenados nos ovários. Um grande número desses folículos, durante o ciclo menstrual, cresce, mas apenas um torna-se dominante e com óvulo maduro pronto para ser liberado, processo chamado de ovulação. A mulher nasce com um número predeterminado de folículos.
Estima-se que esse número gire entre 1 e 2 milhões, que diminui ao longo da vida. Essa perda é tão representativa e contínua que a mulher entra na adolescência com uma reserva ovariana estimada de 300 a 500 mil folículos.
Além de envolver os óvulos, os folículos produzem, durante o ciclo menstrual, hormônios, entre eles o hormônio antimülleriano, além de estrogênios e progestagênios.
Esses hormônios regulam desde a formação embrionária do sistema reprodutor feminino, até os processos da puberdade, incluindo o desenvolvimento dos caracteres sexuais secundários e os ciclos férteis da mulher até a menopausa.
A reserva ovariana é, portanto, um indicativo da fertilidade da mulher. Quanto maior sua reserva ovariana, maiores são as chances de engravidar por vias naturais e melhor será o resultado da hiper estimulação ovariana.
A fertilidade, no entanto, não depende somente do número de folículos disponíveis. A qualidade e estabilidade genética desses gametas é de fundamental importância para permitir que a mulher não somente consiga a gestação, como também mantenha a gravidez até o final e dê à luz um bebê saudável.
A mulher atinge a menopausa geralmente perto dos 50 anos, embora isso varie significativamente de mulher para mulher. Em algumas pacientes, os sintomas e sinais da menopausa se iniciam antes dos 40 anos (frequentemente perto dos 35 anos), o que caracteriza a menopausa precoce.
A “menopausa precoce” ou FOP (falência ovariana prematura) é muito estudada hoje, mas ainda não são conhecidas as causas, embora pareça uma condição de origem genética, muitas vezes identificada na análise do histórico familiar da mulher, havendo um esgotamento precoce dos folículos ovarianos, tanto em número quanto em qualidade, reduzindo consideravelmente a reserva ovariana e, por isso, diminuindo o tempo de vida fértil da mulher.
Outras causas de FOP são devido a procedimentos cirúrgicos nos ovários, seja para intervenção em cistos, como disgerminomas, teratomas e endometriomas, seja por apresentar tumores. A consequência do ato cirúrgico é o declínio abrupto no estoque de óvulos e deve-se sempre pensar em ser o mais conservador possível ao se retirar parte ou todo o ovário de uma mulher que ainda deseja engravidar. Estão também nesse grupo de risco mulheres que se submeteram a quimioterapia ou radioterapia.
Como na menopausa em tempo normal, os sintomas incluem fogachos, oligo ou amenorreia e episódios seguidos de anovulação. Um dos tratamentos possíveis é a terapia hormonal, também indicada para o acompanhamento do processo natural de menopausa, porém nem sempre a fertilidade pode ser recuperada.

Ainda assim, nos casos de menopausa precoce, a gravidez pode ser obtida por meio de técnicas de RA (reprodução assistida), como a criopreservação de óvulos coletados previamente (nos casos em que a FOP é diagnosticada precocemente) e a FIV (fertilização in vitro), que é necessária também para a utilização dos óvulos congelados.
Nos casos de mulheres em estágios avançados da menopausa precoce, é possível engravidar com a FIV utilizando óvulos de uma doadora anônima.
A FIV é a técnica mais complexa e que tem as melhores taxas de sucesso atualmente. Pode ser indicada para praticamente todos os casos de infertilidade, como menopausa precoce e quando a mulher quer fazer a preservação social da fertilidade. Nos casos em que a reserva ovariana encontra-se já bastante diminuída, vêm surgindo artigos com tratamentos coadjuvantes para potencializar o recrutamento de folículos imaturos a crescer e se tornarem aptos a ficarem maduros, além de tentar otimizar a qualidade dos óvulos.
Entre esses tratamentos estão as vitaminas do complexo B e vitamina D, coenzima Q10, androgênios (DHEA, testosterona), inibidores da aromatase (impedem a conversão dos androgênios em estrogênios), visando tentar melhorar a qualidade e aumentar a afinidade dos folículos primordiais (pequenos) a ficarem aptos a se tornarem folículos dominantes ao serem estimulados pelas gonadotrofinas (FSH e LH). Mais recentemente, alguns artigos demonstraram melhora dos marcadores de reserva ovariana após a aplicação de PRP (plasma rico em plaquetas), injetado nos ovários de forma semelhante à punção dos folículos na FIV.
A reprodução assistida pode ser útil mesmo para lidar com o processo natural de declínio da fertilidade a partir dos 35 anos, quando a reserva ovariana diminui consideravelmente e, com ela, as chances de engravidar por vias naturais.
Toque aqui e leia mais sobre infertilidade feminina!
MaisO tema deste post é a Síndrome dos ovários policísticos (SOP), uma doença comum em mulheres na idade reprodutiva, que pode causar infertilidade. Entenda como.
Para que a gravidez ocorra, é importante que os hormônios envolvidos no processo reprodutivo estejam em equilíbrio. O estrogênio e a progesterona são os principais hormônios sexuais femininos, enquanto o masculino é a testosterona, embora também seja produzida pelos ovários, porém, em menor quantidade.
Além deles, que atuam, ainda, no desenvolvimento das características sexuais como o crescimento de seios ou pelos corporais e na libido, outros também estão envolvidos no processo reprodutivo.
As gonadotrofinas, por exemplo, hormônio folículo-estimulante (FSH) e hormônio luteinizante (LH), produzidos pela hipófise, são fundamentais para o desenvolvimento e amadurecimento folicular e, consequentemente para a ovulação, ao mesmo tempo que estimulam a produção de estrogênio e progesterona durante o ciclo menstrual.
Diferentes patologias ovarianas podem causar alterações nos níveis hormonais, resultando em infertilidade. A síndrome dos ovários policísticos, SOP, está entre as mais comuns.
Continue a leitura e saiba mais sobre a SOP neste texto. Ele explica como identificar, diagnosticar e tratar a doença.
A síndrome dos ovários policísticos (SOP) é bastante comum e uma das principais causas de infertilidade feminina: interfere nos níveis dos hormônios sexuais femininos, resultando em distúrbios de ovulação e em alterações na imagem corporal.
O desequilíbrio hormonal leva à formação de múltiplos cistos na parte externa dos ovários (ovários policísticos). Também há um aumento na produção de testosterona e androgênios, provocando o desenvolvimento de excesso de pelos, oleosidade e acne.
O excesso de hormônio masculino e o desequilíbrio dos hormônios reprodutivos, dificultam o desenvolvimento e amadurecimento do folículo, ao mesmo tempo que inibe o rompimento dele e a liberação do óvulo, levando à ausência de ovulação ou anovulação e, consequentemente, infertilidade. A SOP é considerada a principal causa de infertilidade feminina por anovulação.
Por ser uma Síndrome, ou seja, provocada pela associação de características e sintomas que ocorrem frequentemente juntos, a SOP não tem uma única causa definida, embora diversos estudos sugiram fatores de risco, como a genética e a resistência à insulina, condição comum à mulheres obesas, que representam um percentual expressivo das que são portadoras.
Alguns sintomas característicos de SOP podem contribuir para mulher suspeitar da doença. Em algumas podem ocorrer de forma mais severa, comprometendo a qualidade de vida. No entanto, se for diagnosticada precocemente, a severidade pode ser evitada, assim como os sintomas são facilmente aliviados.
Os problemas de ovulação, por exemplo, são identificados por irregularidades menstruais, que manifestam os seguintes sintomas:
Já o hirsutismo (excesso de pelos) pode ser reconhecido pelas alterações que ocorrem na imagem corporal:
O desequilíbrio hormonal tende ainda a causar aumento repentino de peso, da mesma forma que as mulheres em que os sintomas são de maior severidade, podem desenvolver condutas como o afastamento social e, consequentemente, transtornos emocionais, incluindo a depressão.
Vários exames são realizados para excluir a possibilidade de outras patologias com sintomas semelhantes e, ao mesmo tempo, confirmar a possibilidade de SOP.
Entre eles estão: testes hormonais, para analisar os níveis dos hormônios envolvidos no processo reprodutivo, e exames de imagem, como a ultrassonografia transvaginal e a ressonância magnética (RM).
Alguns critérios também devem ser observados:
1 – Ciclos menstruais longos e/ou anovulação;
2 – Hiperandrogenismo clínico e/ou bioquímico;
3 – Ovários com morfologia policística no ultrassom, com presença de 12 folículos ou mais, entre 2 mm e 9 mm; volume ovariano acima de 10 cm3.
A SOP é confirmada se houver a presença de pelo menos dois desses critérios de acordo com o Consenso de Rotterdam em 2003.
O tratamento de SOP é realizado de acordo com a queixa principal de cada paciente e o desejo de engravidar no momento.
Para mulheres com sintomas severos que não querem engravidar, são prescritos anticoncepcionais orais, que controlam as irregularidades menstruais e hormônios esteroides de ação antiandrogênica, que inibem os sintomas masculinos. E Para as pacientes que têm resistência insulínica é indicado um agente sensibilizador.
Se houver a intenção de engravidar, por outro lado, as técnicas de reprodução assistida são a melhor opção para garantir maiores chances.
Em todas elas a primeira etapa é a estimulação ovariana. Procedimento em que o uso de medicamentos hormonais estimula o desenvolvimento e amadurecimento de mais folículos, obtendo, assim, mais óvulos para a fecundação.
Nas técnicas de baixa complexidade, como a relação sexual programada (RSP) e a inseminação intrauterina (IIU) a fecundação ocorre naturalmente, nas tubas uterinas, por isso os ciclos são minimamente estimulados com o propósito de obter até três óvulos.
São indicadas para mulheres com até 37 anos, preferencialmente, com as tubas uterinas saudáveis e parceiro com espermograma normal. Os percentuais de sucesso são semelhantes aos da gravidez natural: entre 20% e 25%
Já a FIV (fertilização in vitro), de alta complexidade, é mais adequada para mulheres acima dos 37 anos. Como a fecundação ocorre em laboratório, as dosagens são mais altas para obter cerca de 10 óvulos.
A FIV é a técnica que possui os percentuais mais expressivos de sucesso por ciclo de realização: em média 50%, nos casos como esses que geralmente as mulheres possuem boa reserva ovariana.
Saiba mais detalhadamente sobre a SOP aqui.
MaisAs consequências das ISTs para o corpo de homens e mulheres são inúmeras e graves, mas muitas vezes pela doença ser assintomática, a demora em buscar tratamento pode deixar sequelas indesejáveis, como a infertilidade.
Toda infecção subentende a interferência de agentes externos ao corpo, como fungos, vírus e bactérias, que se instalam em tecidos ou órgãos específicos e usam a estrutura das células afetadas para se alimentar e se reproduzir.
Normalmente o corpo ataca esses agentes pela ação do sistema imunológico, causando inflamações nos tecidos afetados, que, ao se tornarem crônicas, podem alterar sua anatomia ou fisiologia.
Quando a via de transmissão dessas infecções se dá por contato sexual, elas são chamadas ISTs ou infecções sexualmente transmissíveis. As consequências das ISTs para homens e mulheres são inúmeras e podem ser graves, mas muitas vezes são assintomáticas e, por isso, a demora em buscar tratamento pode deixar sequelas indesejáveis, como a infertilidade.
As ISTs que mais causam infertilidade, em homens e mulheres, são o papilomavírus humano ou HPV, a sífilis, herpes genital, gonorreia e a clamídia – essa última considerada a IST de maior prevalência do mundo, sendo 5% da população mundial adulta portadora de clamídia, que, ao lado da gonorreia, é responsável por cerca de 25% dos casos de infertilidade.
Acompanhe a leitura a seguir e conheça melhor os sintomas da clamídia e saiba identificá-la, procurando atendimento médico adequado!
Chamamos clamídia a infecção causada pela bactéria Chlamydia trachomatis, uma IST que pode atingir não somente os órgãos do aparelho sexual, mas também os olhos, pulmão, uretra e intestinos.
A infecção por clamídia é a IST de maior frequência nos países desenvolvidos, de acordo com a Organização Mundial da Saúde (OMS), algumas regiões de países desenvolvidos têm cerca de 90% da sua população infectada.
A clamídia infecta homens e mulheres, e sua transmissão se dá principalmente por duas vias: a sexual (incluindo sexo anal e oral) e também pode ser transmitida da mãe para o feto na passagem pelo canal do parto.
O fato de a clamídia ser uma IST muito comum faz com que alguns mitos surjam a seu respeito. Por isso, lembramos que não se pega clamídia em banheiros ou piscinas públicas, nem pelo contato bucal durante um beijo.
Porém, é possível aumentar as áreas de contaminação da doença, especialmente para os olhos, se as mãos estiverem contaminadas com secreções vaginais e o indivíduo coçar os olhos sem lavá-las antes.
Apesar de ser uma bactéria com potencial para atacar uma diversidade de órgãos no corpo humano, a clamídia é, na maior parte das vezes, assintomática. Estima-se que até 80% das mulheres não apresente sintomas claros dessa doença, que atinge especialmente a uretra e órgãos genitais, mas pode também se manifestar no reto e ânus, na faringe e pulmões, em ambos os sexos.
Nos homens, as principais manifestações da clamídia são ardência ou dor ao urinar, corrimento purulento saindo pela uretra, dor nos testículos, inchaço da bolsa testicular e proctite, que é uma inflamação na mucosa do reto, causando dor local e sensação contínua de necessidade de evacuar.
Ainda que a maioria das mulheres seja assintomática, alguns sintomas são bastante comuns às que os manifestam. Dentre eles podemos destacar corrimento e coceira vaginais, acompanhados de sangramento vaginal, dor abdominal e durante o sexo, além de ardência ou dor ao urinar.
A principal complicação da falta de tratamento da clamídia está relacionada à infertilidade tanto em homens quanto em mulheres.
Como consequências da infecção por clamídia nos homens, os quadros mais comuns são epididimite e orquite, com processos inflamatórios obstrutivos que impedem a passagem dos espermatozoides dos testículos para a uretra, e por isso levam à infertilidade masculina por azoospermia obstrutiva.
Já nas mulheres, as complicações mais graves acontecem quando a infecção atinge outros órgãos do sistema reprodutivo feminino, levando à DIPA, doença inflamatória pélvica aguda, especialmente quando essa atinge as tubas uterinas, causando salpingite e levando à obstrução tubária. Dentro das possibilidades de manifestação da DIPA, a obstrução ou dano tubário é a que mais causa infertilidade feminina.
Estudos mostram que entre mulheres cujos exames não apontaram a presença de anticorpos para clamídia (mostrando que nunca tiveram contato com a bactéria), somente 6% tinham lesões tubárias severas, enquanto entre mulheres com exames que indicaram a presença de clamídia essa porcentagem sobre para 73%.
O foco da ação preventiva da clamídia hoje, em todo o mundo, é obter cada vez mais o diagnóstico dessa infecção antes que suas consequências evoluam para uma DIPA.
A infecção por clamídia durante a gestação ou em mulheres gestantes chega a atingir o feto em 50% a 75% das vezes. Acredita-se que pelo menos 30% das crianças nascidas de mães portadoras de clamídia tenham conjuntivite e cerca de 50% tenham infecção nasofaríngea, que em 30% dos casos chega ao quadro de pneumonia por clamídia.
Além disso, prejudica muito a gestação, podendo provocar parto prematuro, amniorrexe prematura (ruptura da bolsa amniótica), baixo peso do bebê ao nascer, e até mesmo óbito neonatal e endometrite pós-parto.
O diagnóstico de clamídia é bastante simples. Ele começa no exame clínico, em que se observa a presença ou não de secreções purulentas nos órgãos genitais e dor à palpação abdominal em mulheres.
Ainda assim, são necessários exames laboratoriais que confirmem o diagnóstico. O exame laboratorial é feito em amostras dessas secreções da uretra (em homens) e do colo do útero (mulheres). Para ambos, quando há também a prática de sexo anal, amostras colhidas do reto também podem ser solicitadas.
Quando os exames apontam para a presença de anticorpos para clamídia, mesmo em casos assintomáticos, o diagnóstico é positivo.
O tratamento da clamídia, como da maior parte das ISTs, é feito com antibióticos, como por azitromicina ou doxiciclina, ou, no caso de gestantes portadoras, com antibióticos específicos para cada caso e monitoramento especial no pré-natal. Essa é uma terapêutica eficiente e bastante para erradicar completamente a bactéria.
O tratamento deve se estender ao parceiro ou parceira e não evita reinfecção, portanto é importante sempre usar preservativos durante o tratamento de ambos ou se for ter novos parceiros.
Ainda que o tratamento com antibióticos seja altamente eficiente na cura da clamídia, por sua prevalência assintomática, muitas vezes o diagnóstico é feito depois que os efeitos dessa infecção sobre a fertilidade já são graves.
Nesses casos, os casais que sonham ter filhos são aconselhados a recorrer especificamente à FIV (fertilização in vitro) para conseguir engravidar. De qualquer forma, é imprescindível que a clamídia seja devidamente tratada antes de se submeter à FIV, porque a infecção pode chegar ao feto.
A FIV é uma boa ferramenta porque a maior parte dos danos à fertilidade feminina causados pela clamídia afetam as tubas uterinas, causando obstrução parcial, e na fiv coleta os óvulos da mulher diretamente do ovário, faz a fecundação em laboratório e transfere os embriões já para o útero e no homem causando como consequência a azoospermia obstrutiva.
Por isso não é indicada a IIU (inseminação intrauterina) nem a relação sexual programada (RSP), já que nessas técnicas a fecundação ocorre nas tubas uterinas e precisa de espermatozoides no ejaculado em boa concentração e motilidade progressiva.
Leia mais sobre clamídia tocando aqui.
MaisOs miomas são classificados segundo o local em que aparecem e a sua localização, assim como o número em que aparecem produzem sintomas específicos.
O útero é um dos órgãos muito dinâmico do corpo humano. Forma-se no período intrauterino, modifica-se em tamanho e composição celular com a puberdade, chega a aumentar muitas vezes seu tamanho original durante a gestação e atrofia com a menopausa.
Durante a gravidez, o útero se transforma significativamente para proteger e sustentar o feto em desenvolvimento, e atua diretamente no processo do parto, contraindo-se para dar à luz o bebê.
A saúde uterina é, por isso, fundamental para que a mulher exerça sua fertilidade com plenitude, por isso é preciso acompanhar o aparecimento de sinais e sintomas que indiquem problemas com esse órgão para que a fertilidade e a saúde como um todo não sejam prejudicadas.
Dores durante as relações sexuais, cólicas intensas, sangramento excessivo, ausente ou fora do período menstrual, presença de coágulos grandes na menstruação, além de dor e sensação de peso abdominais podem indicar que o bom funcionamento desse órgão esteja prejudicado.
Doenças como câncer de colo de útero, endometriose, adenomiose, pólipos e miomas uterinos costumam estar por trás desses sintomas e podem levar a mulher a um quadro grave de infertilidade. Quando os tratamentos para essas doenças não se mostra efetivo à recuperação da infertilidade, a mulher pode recorrer às técnicas de reprodução assistida, como a FIV (fertilização in vitro).
Confira o textoentenda melhor como identificar os miomas uterinos! e
Os miomas são formações tumorais benignas, normalmente compostas por tecido muscular ou fibroso, que surgem nas diferentes camadas do útero (miométrio, perimétrio e endométrio). O crescimento dos miomas é estimulado por estrogênios, sendo, por isso, uma das doenças chamadas hormônio-dependentes.
Por isso, a maior parte dos miomas tende a regredir durante a menopausa, quando as concentrações séricas desses hormônios caem de forma significativa.
Os miomas são classificados segundo o local em que aparecem, e os sintomas dependem de uma série de fatores, como localização, quantidade e tamanho.
O que leva ao surgimento dos miomas ainda é incerto para a medicina, especialmente porque, apesar de atingir cerca de 80% das mulheres em idade fértil, cerca de 75% dessas mulheres são assintomáticas e podem passar a vida sem ter ciência dessa condição.
Como dissemos, a classificação dos miomas é feita a partir da sua localização no útero, assumindo uma composição celular e comportamento específicos que resultam em sintomas também específicos.
Ainda morfologicamente, o nível de aderência do mioma ao substrato uterino em que está apoiado (pediculado ou completamente aderido) também influencia na ocorrência de alguns sintomas.
Desenvolvem-se próximos à camada mais externa do útero, o perimétrio, e podem projetar-se em direção ao interior da cavidade abdominal, comprimindo outros órgãos. Apresenta baixo risco de infertilidade.
Quando surgem no interior do miométrio, podem ser múltiplos e microscópicos ou macroscópicos, chegando a atingir o tamanho de uma laranja. Também apresentam baixo risco de infertilidade, exceto quando o tamanho excede 5 cm.
Projetam-se para o interior da cavidade uterina, atingindo inclusive o endométrio e ocupando espaço na cavidade uterina. Esse tipo de formação tumoral é mais raro, porém também é o que mais está relacionado à infertilidade e hipermenorragia.
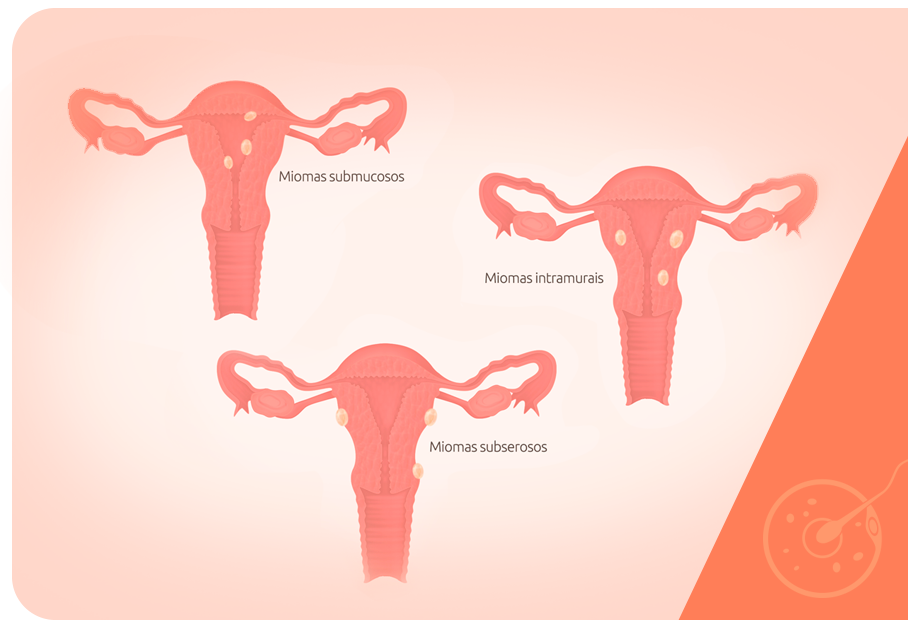
A sintomatologia associada aos miomas uterinos está diretamente relacionada com o tipo de aderência do mioma, a sua localização, número e tamanho. Quanto mais numerosos e maiores, mais intensos são os sintomas e mais drásticas as consequências da falta de tratamento dos miomas uterinos. Já os aspectos ligados a possíveis alterações degenerativas desses miomas são resultado do tipo de aderência desse mioma.
Os miomas que surgem no perimétrio são chamados subserosos, e exatamente por se encontrarem mais próximos aos outros órgãos da cavidade abdominal produzem sintomas muitas vezes relacionados a esses órgãos. É comum que haja sensação de pressão abdominal generalizada e, já que podem projetar-se para dentro da cavidade abdominal, diminuem o espaço disponível para esses órgãos, especialmente os intestinos e todo o sistema urinário.
Como consequências sobre a bexiga e vias urinárias a mulher pode apresentar aumento na frequência urinária e até mesmo incontinência, disúria (dor ao urinar) e, mais raramente, hidronefrose (dilatação da pelve e dos cálices do rim, como consequência da obstrução do trato urinário).
Quando afeta o funcionamento dos intestinos, pode ser comum o aparecimento de quadros como prisão de ventre ou constipação rebelde, tenesmo (vontade constante de evacuar, mesmo sem necessidade real), sensação de pressão no reto e ânus, bem como oclusão intestinal (obstrução mecânica significativa ou bloqueio completo da passagem das fezes pelo intestino).
Os miomas intramurais são assim chamados por estarem entre duas camadas distintas de tecido: estão no miométrio, entre o perimétrio e o endométrio, a camada mais interna. Seja quando aparecem em grande número, seja quando crescem muito, esses miomas podem comprometer a capacidade elástica do útero e levar a abortos de repetição ou partos pré-termo.
Além disso, costumam apresentar sintomas como aumento do fluxo menstrual e dismenorreia (menstruação dolorosa). Ainda que a razão pela qual estes miomas causam hemorragia uterina anormal não seja clara, sabe-se que seu crescimento pode obstruir os vasos uterinos, o que resulta na sua dilatação e consequente rompimento.
Além disso, aumentam a área de superfície do endométrio, elevando o volume de sangue aportado ali na fase proliferativa do ciclo menstrual, já que o tamanho do útero como um todo acaba maior.
Quando pensamos em infertilidade, porém, os miomas submucosos são os que mais podem levar a esse tipo de condição. Os sintomas mais comuns nesse caso são os sangramentos irregulares e com maior frequência.
Por mais que a relação direta entre infertilidade e a presença desses miomas ainda esteja sendo elucidada pela medicina, estudos apontam vários mecanismos pelos quais esses tumores podem reduzir a fertilidade, como a distorção ou obstrução das tubas uterinas, a alteração do contorno endometrial, ocupação da cavidade uterina por um corpo estranho e persistência de sangue ou coágulos intrauterinos, que interferem na implantação do embrião.
Da mesma forma, o aumento e deformação do útero, bem como alteração da contratilidade uterina, podem influenciar tanto no transporte e no acesso dos espermatozoides ao oócito, quanto na permanência do feto durante a gestação (abortos de repetição e gestações pré-termo).
Dependendo do tipo de aderência dos miomas, no entanto, episódios de dor aguda podem ocorrer em casos de miomas pediculados que sofrem qualquer tipo de torção, que leva a um processo de degeneração.
Esse processo ocorre quando o crescimento do mioma supera o seu aporte vascular ou quando as células são substituídas por tecido fibroso denso, chegando a constituir um componente cístico. Outra consequência disso é a possibilidade de enfarte da rede venosa local que alimenta o mioma, causando dor aguda e febre.
A infertilidade é comum nas mulheres portadoras de miomas e variam desde a incapacidade de engravidar, à ocorrência de partos prematuros e abortos de repetição. Estima-se que os miomas estejam associados com disfunção reprodutiva em 5% a 10% dos casos.
A terapêutica pode buscar saídas menos invasivas, como tratamento hormonal, porém em alguns casos a fertilidade só pode ser restaurada com a retirada cirúrgica dos miomas (miomectomia). Cerca de 75% das pacientes que se submetem à miomectomia conseguem engravidar no período de um ano.
Quando isso não acontece, as técnicas de reprodução assistida, como a FIV (fertilização in vitro), são a única saída para a mulher que quer engravidar.
No entanto, quando os miomas são muito numerosos ou grandes e comprometem as funções uterinas, é fundamental que o tratamento para involução ou retirada dos miomas seja feito antes da FIV, minimizando danos e melhorando a função do útero para sustentar a gestação, após o procedimento.
Quer saber mais sobre miomas uterinos? Toque aqui e leia nosso artigo principal sobre o assunto.
MaisDados internacionais mostram que em torno de 15% dos casais apresentam o diagnóstico de infertilidade, sendo que 50% se devem a fatores masculinos.
O medo de muitos casais de ter seu sonho de ter filhos interrompido por diagnósticos relacionados à infertilidade é muito comum e causa ansiedade e angústia em homens e mulheres.
Dados mostram que em torno de 15% dos casais apresentam o diagnóstico de infertilidade, dos quais de 30% a 50% resultam de fatores masculinos. Diversos testes são propostos para a avaliação da fertilidade, porém o espermograma continua sendo o principal exame para o diagnóstico de infertilidade masculina.
Outras patologias, que não são diretamente identificáveis pelo espermograma, podem causar infertilidade transitória em consequência de sua fisiopatologia, como é o caso da orquite, epididimite e prostatite.
Em 2010, entretanto, a Organização Mundial da Saúde (OMS) revisou seus critérios de normalidade dos parâmetros seminais novamente e publicou novos pontos de corte, reforçando a importância da realização do exame. Os parâmetros de análise seminal incluem a observação de aspectos como concentração, morfologia e motilidade progressiva dos espermatozoides.
O espermograma é um exame de ampla aplicação, útil na identificação de praticamente todas as doenças que causam infertilidade masculina. Além de sua baixa complexidade, a coleta do líquido seminal é feita por masturbação e a análise é laboratorial.
Nos acompanhe na leitura do texto e saiba o que e quando é solicitado o espermograma!
No momento em que um homem ejacula, o líquido seminal deve estar pronto para ser eliminado pela uretra, porém esse processo é precedido de uma série de acontecimentos fisiológicos que acontecem no trajeto entre os testículos e a uretra.
Espermatozoide é o nome do gameta masculino na espécie humana, ou seja, das células reprodutivas dos homens, produzidas pelas células de Leydig, localizadas na parede dos canais seminais, com auxílio das células de Sertoli, responsáveis pela nutrição dos espermatozoides.
Depois de sua formação na região interna dos testículos, os espermatozoides percorrem um trajeto que passa por duas outras glândulas exclusivas dos homens: as glândulas seminais e a próstata. Ambas atuam na produção de substâncias que compõem o líquido seminal ejaculado.
Tanto as glândulas seminais quanto a próstata produzem substâncias alcalinas e nutritivas que alimentam os espermatozoides antes da ejaculação e durante seu trajeto dentro do sistema reprodutor feminino, na ocasião das relações sexuais. Enquanto as glândulas seminais produzem cerca de 60% do líquido ejaculado, a próstata é responsável por cerca de 30% dessa composição. O sêmen, como é chamado o líquido ejaculado, é composto basicamente por aminoácidos, enzimas e frutose.
A alcalinidade do fluido seminal tem como principal função ajudar a neutralizar a acidez do trato vaginal e evitar a morte dos espermatozoides nesse ambiente, além de impedir que estes percam sua motilidade, pelo mesmo motivo.
Espermograma é chamado o exame que analisa a qualidade do sêmen. É hoje o exame mais importante quando se trata de averiguar a capacidade reprodutiva masculina, qualitativa e quantitativamente.
Por meio da análise laboratorial, é possível avaliar os parâmetros como volume e capacidade de liquefação do sêmen, bem como concentração, número, tamanho e formato dos espermatozoides (toda sua morfologia), capacidade de movimento (motilidade) dessas células e também sua velocidade.
Normalmente o espermograma é o primeiro exame solicitado quando se desconfia de infertilidade masculina, porém deve-se ressaltar que o simples resultado alterado do espermograma não indica indubitavelmente que haja infertilidade masculina, mas é o marco inicial do processo investigativo sobre a possibilidade desse quadro.
O espermograma é um exame muito simples, requer pouco preparo prévio e seu resultado é rápido. Porém, alguns fatores podem interferir no resultado, e por isso é importante estar atento a eles.
Alguns medicamentos ou remédios para quimioterapia ou até mesmo terapia hormonal (testosterona e androgênios) alteram de forma temporária processos ligados à espermatogênese, além de medicamentos como finasterida, omeprazol por tempo prolongado, entre outros.
Da mesma forma, o uso prolongado ou intenso de cafeína, álcool, cocaína, maconha ou tabaco, e a exposição à radiação, químicos (como pesticidas e espermicidas), ou calor prolongado podem alterar alguns aspectos da análise do líquido seminal.
A forma mais comum de coleta do líquido seminal é por masturbação, feita em ambiente discreto e reservado, geralmente já dentro do laboratório em que será feita a análise. Recomenda-se que o homem fique em abstinência sexual total (o que inclui a masturbação) de 2 a 7 dias, não mais nem menos do que isso.
É importante ressaltar esse tempo, mínimo de 2 dias e máximo de 7, porque ao mesmo tempo que as ejaculações frequentes diminuem naturalmente o volume ejaculado, períodos muito prolongados de abstinência também alteram a motilidade e vitalidade dos espermatozoides, o que pode trazer erros ao resultado do exame.
No momento da coleta, é importante ter em mente que esse procedimento precisa evitar qualquer contato do sêmen com agentes externos, por isso, antes de iniciar a masturbação, o homem deve lavar as mãos e higienizar conforma orientação do laboratório.
O sêmen deve ser armazenado em um recipiente esterilizado e de boca larga, e encaminhado imediatamente para a análise, no próprio laboratório. Não há restrições após a realização do exame e o homem pode seguir com sua rotina normalmente.
O espermograma analisa o líquido seminal tanto em seus aspectos macro quanto microscópicos. A análise macroscópica avalia basicamente o que se pode ver ou medir sem o auxílio de um microscópio.
Os parâmetros observados são:
Já a análise microscópica pode constatar a presença de infecções nos testículos, entre outras, por meio da concentração de leucócitos no líquido seminal, além de avaliar a qualidade dos próprios espermatozoides.
Essa qualidade é determinada pelos resultados sobre:
A presença de muitas células indiferenciadas, que “sobram” da espermatogênese incompleta, pode indicar a ocorrência de problemas com as células de Leydig ou de Sertoli.
Quer saber mais sobre esse exame tão solicitado aos homens que buscam investigar a infertilidade? Toque aqui e leia nosso conteúdo especial sobre o assunto.
Mais
