A laqueadura tubária e a vasectomia, os procedimentos de esterilização voluntária para mulheres e homens respectivamente, são formas definitivas de interromper a atividade reprodutiva que, embora muito eficientes, têm sido desaconselhadas atualmente, pelas dificuldades em realizar a reversão desses procedimentos. Às mulheres especialmente recomenda-se o […]
A laqueadura tubária e a vasectomia, os procedimentos de esterilização voluntária para mulheres e homens respectivamente, são formas definitivas de interromper a atividade reprodutiva que, embora muito eficientes, têm sido desaconselhadas atualmente, pelas dificuldades em realizar a reversão desses procedimentos.
Às mulheres especialmente recomenda-se o uso de outros métodos contraceptivos, como os anticoncepcionais orais, adesivos e injetáveis e o DIU (dispositivo intrauterino), este último com menos possibilidade de efeitos colaterais que a medicação hormonal tradicional.
A cirurgia de reversão da laqueadura tubária é mais complexa que a própria laqueadura e sua indicação depende também de outros aspectos, como a idade da mulher e a presença de outros fatores de infertilidade, como infertilidade masculina ou outras comorbidades do sistema reprodutivo feminino, como miomas uterinos, pólipos endometriais e endometriose.
Acompanhe a leitura do texto a seguir e entenda melhor o que é e como é realizada a reversão da laqueadura tubária, conhecendo também as possibilidades oferecidas pela reprodução assistida, nestes casos.
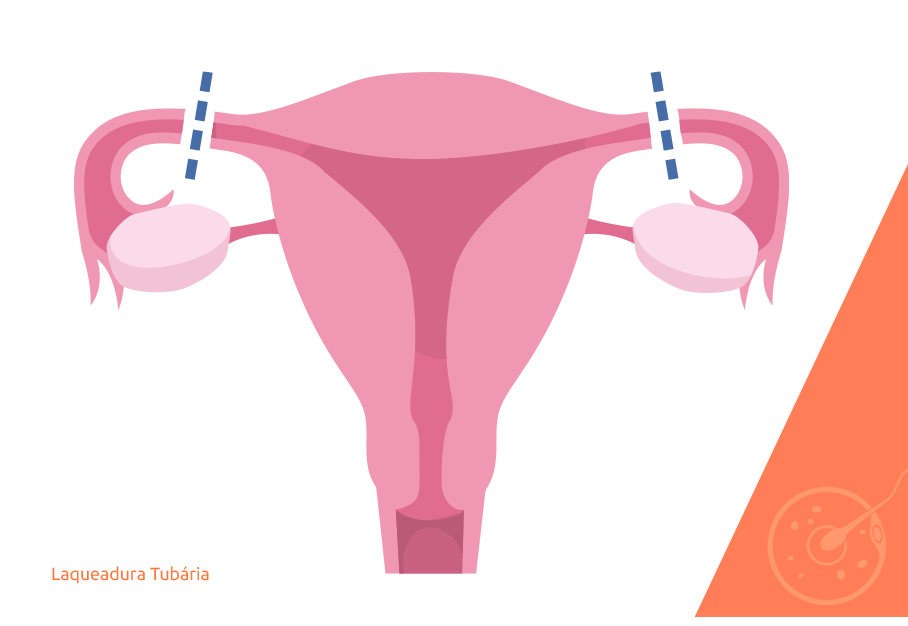
Por definição a laqueadura tubária é uma cirurgia voluntária, que promove um quadro de infertilidade feminina por obstrução tubária, um procedimento definitivo, com praticamente 100% de eficiência, quando realizado adequadamente.
Para isso, existem algumas formas de interromper as tubas uterinas, que também implicam diretamente nas chances de sucesso de uma possível reversão, por isso devem ser escolhidas cuidadosamente: bloqueio por clips cirúrgicos (titânio), por anéis de constrição, por sutura e por cauterização – as duas últimas atualmente em desuso.
Com as tubas interrompidas, a mulher continua passando pelo ciclo reprodutivo e o período menstrual normalmente, porém após a ovulação, o oócito fica retido nas tubas, onde é reabsorvido, e não fica disponível para fecundação.
A laqueadura, assim como sua reversão, são procedimentos que podem ser realizados com auxílio da videolaparoscopia, uma técnica em que são feitas pequenas incisões próximas à virilha, através das quais são introduzidos os instrumentos para a cirurgia e uma microcâmera, acoplada a um foco de luz, que transmite imagens em tempo real para um monitor, guiando a cirurgia.
Assim como acontece com os homens que passam pela vasectomia e buscam a reversão para voltar a poder ter filhos, um dos principais motivos pelos quais a mulher se arrepende da laqueadura tubária são as mudanças nas estruturas familiares e conjugais, com o início de novos relacionamentos.
Nestes casos, a indicação para reversão da laqueadura é feita com base em alguns critérios que levam a maiores chances de a cirurgia dar certo, como a idade da mulher e os procedimentos utilizados na laqueadura.
Embora o desejo da mulher por engravidar por vias naturais seja importante para a decisão sobre como lidar com a laqueadura tubária, em alguns casos a reversão da infertilidade só é possível com auxílio da reprodução assistida.
A reversão da laqueadura tubária é um procedimento cirúrgico, que pode ser realizado por via videolaparoscópica, ou por laparotomia, com objetivo de reconectar as tubas uterinas, permitindo novamente a passagem e encontro dos gametas, para a fecundação.
A indicação para reversão da laqueadura é feita principalmente para mulheres que realizaram a laqueadura com a colocação de clip de titânio ou anéis, que tenham menos de 35 anos, livres de outras formas de infertilidade feminina e nos casos em que não há infertilidade masculina associada ao quadro geral.
A reversão da laqueadura tubária é um procedimento que deve ser feito em ambiente hospitalar, com anestesia geral e, assim como a laqueadura, também é realizada por videolaparoscopia ou por laparotomia.
A forma como a reversão é feita depende diretamente da técnica utilizada na laqueadura, e normalmente consiste na retirada dos clips e anéis e, nos casos em que foi necessário retirar uma parte da tuba uterina na laqueadura, a reversão busca reconectar os trechos interrompidos, dando preferência para aqueles mais próximos do útero, pela fragilidade do tecido ovariano.
A cirurgia dura pelo menos 1h e a recuperação pós-cirúrgica com internação, pode variar de 24h a três dias. Após a reversão, a mulher passa por um período de recuperação, com repouso leve e abstinência sexual de cerca de 4 semanas.
Assim como acontece nos homens, a fertilidade após a reversão ainda pode demorar um pouco para se restabelecer, mostrando se a cirurgia deu certo ou não.
A complexidade da cirurgia de reversão da laqueadura tubária e o fato de o tecido tubário ser bastante delicado, são alguns dos principais fatores que podem levar a reversão ao insucesso.
Nestes casos, a mulher pode receber indicação para reprodução assistida, que deve ser feita por FIV (fertilização in vitro), única técnica capaz de lidar com infertilidade por fator tubário, como a provocada pela laqueadura.
A FIV também pode ser indicada diretamente para mulheres que fizeram a laqueadura e têm mais de 35 anos no momento em que desejam engravidar, já que a reversão tem chances de não ser bem sucedida, e a partir desta idade, a reserva ovariana pode se mostrar sensivelmente diminuída, o que rebaixa também as chances de engravidar por vias naturais.
Leia mais sobre laqueadura tubária tocando o link.
MaisA manutenção da integridade dos órgãos e estruturas que compõem os sistemas reprodutivos de homens e mulheres é fundamental para a fertilidade de ambos, assim como o equilíbrio da dinâmica hormonal e a saúde do sistema endócrino, que coordena os processos reprodutivos, entre outras funções […]
A manutenção da integridade dos órgãos e estruturas que compõem os sistemas reprodutivos de homens e mulheres é fundamental para a fertilidade de ambos, assim como o equilíbrio da dinâmica hormonal e a saúde do sistema endócrino, que coordena os processos reprodutivos, entre outras funções metabólicas.
Embora muitas doenças que provocam infertilidade masculina e infertilidade feminina – fatores que contribuem para o diagnóstico geral de infertilidade conjugal – sejam já descritas pela medicina, a grande complexidade da reprodução humana e do funcionamento das estruturas envolvidas nela faz com que alterações mínimas, muitas vezes imperceptíveis aos exames, possam prejudicar as chances de engravidar.
A esta condição chamamos ISCA (infertilidade sem causa aparente) e justamente a ausência de diagnóstico pode trazer angústia e ansiedade ao casal que busca atendimento médico, quando encontra dificuldades para engravidar.
Por isso, acompanhe a leitura do texto a seguir e entenda melhor em que situações especificamente não é possível identificar as causas da infertilidade, e como a medicina reprodutiva oferece técnicas de reprodução assistida, com grande potencial para ajudar mesmo casais sem diagnóstico preciso, a ter filhos.
Boa leitura!

A condição de ISCA, ou infertilidade sem causa aparente, não é exatamente um diagnóstico, mas justamente a ausência dele. Ou seja, ISCA não é uma doença, mas sim uma condição, que pode inclusive ser reversível.
Em linhas gerais, podemos dizer que a ISCA é determinada quando, mesmo após uma intensa investigação diagnóstica em busca das causas da infertilidade conjugal, os motivos pelos quais um casal não consegue ter filhos por vias naturais não são determináveis.
A própria definição desta condição nos indica que a determinação dos casos de ISCA só pode ser feita na ausência de resultados determinantes nos exames que avaliam a saúde do sistema reprodutivo de homens e mulheres.
Entre os principais exames utilizados para avaliação da integridade da fertilidade em homens e mulheres são:
No que tange a identificação dos casos em que a infertilidade conjugal é causada por fatores masculinos, o espermograma é um dos exames mais importantes, por indicar em que condições estão os parâmetros seminais.
Algumas das alterações mais relevantes nos parâmetros seminais, como azoospermia, podem ser assintomáticas e por isso precisam ser especialmente investigadas nos casais que apresentam infertilidade, mas sem outros sintomas relevantes.
Os exames de imagem – como as ultrassonografias, histerossalpingografia, histeroscopia e a ressonância magnética – são importantes para a identificação de doenças como a varicocele, miomas uterinos, pólipos endometriais e endometriose, em alguns casos até mesmo em estágios iniciais e assintomáticos.
Estes exames também podem fornecer imagens das tubas uterinas e epidídimos, observando se existem aderências nessas estruturas, provocadas pela cicatrização de tecidos possivelmente acometidos por infecções, como a clamídia, que podem estar presentes de forma silenciosa, mesmo após o tratamento da infecção.
Alterações hormonais que afetam a ovulação, como acontece na SOP (síndrome dos ovários policísticos), também podem ser assintomáticas e em muitos casos a mulher só descobre que é portadora quando apresenta dificuldades para engravidar.
Por isso é importante que também dosagens hormonais sejam realizadas, para descartar não somente a possibilidade de SOP, como também de outras alterações do sistema endócrino que prejudicam a fertilidade de forma geral.
A determinação da condição de ISCA, como observamos melhor até aqui, só pode ser feita após a realização da bateria de exames mencionados anteriormente e em face do resultado negativo para alterações que justifiquem a dificuldade do casal em ter filhos.
Na ausência de um diagnóstico específico, o casal normalmente recebe indicação direta para reversão da infertilidade com auxílio das diversas técnicas de reprodução assistida, disponíveis atualmente.
A reprodução assistida é comumente a primeira abordagem para os casos de ISCA, justamente porque não existe um diagnóstico que possa direcionar outros tipos de tratamento – embora a idade da mulher possa ser um fator limitante na escolha da técnica mais adequada para cada caso.
Isso porque a reserva ovariana, e consequentemente a fertilidade da mulher, tende a diminuir naturalmente com a passagem do tempo, fazendo com que as técnicas de baixa complexidade – RSP (relação sexual programada) e IA (inseminação artificial) – somente sejam boas indicações para mulheres com menos de 37 anos, mesmo aquelas sem qualquer diagnóstico que aponte infertilidade.
Assim, para a maior parte dos casos de ISCA, a indicação com maiores chances de resultar em gravidez é a FIV (fertilização in vitro).
Nesta técnica, as células reprodutivas femininas e masculinas são obtidas, respectivamente, por punção folicular (após a estimulação ovariana) e por masturbação ou recuperação espermática – e todas passam por alguma forma de seleção, com objetivo de obter os melhores gametas e, assim, mais chances de sucesso na promoção da gestação.
A fecundação é então realizada fora do corpo da mulher e os embriões são cultivados entre 3 e 5 dias, para que se desenvolvam até a fase de blastocisto e para que seu crescimento seja observado, com objetivo de selecionar somente os melhores para a transferência embrionária.
É possível, com a FIV, realizar também o preparo endometrial de forma controlada, com medicamentos hormonais, e em um ciclo diferente daquele em que se obteve os gametas e os embriões.
Em todo caso, o monitoramento desta etapa é feito com ultrassonografia transvaginal e indica o momento ideal para a transferência dos embriões para o útero, o que deve acontecer somente quando o endométrio se mostra realmente adequado para auxiliar a implantação embrionária.
Como podemos ver, justamente porque as alterações responsáveis pela infertilidade não são conhecidas, a FIV oferece maiores chances de gravidez aos casais com ISCA, por realizar praticamente todos os passos para a gestação de forma controlada, em laboratório, diminuindo as chances de falha em cada etapa.
Ficou interessada em conhecer melhor os casos de infertilidade sem causa aparente? Então toque o link e conheça melhor nosso conteúdo sobre o assunto.
MaisA infertilidade masculina é responsável por aproximadamente 40% dos casos de infertilidade conjugal, e pode ser causada por diversas doenças e comorbidades, especialmente as metabólicas e aquelas relacionadas ao processo de formação dos gametas masculinos, os espermatozoides. As doenças e condições que provocam infertilidade masculina […]
A infertilidade masculina é responsável por aproximadamente 40% dos casos de infertilidade conjugal, e pode ser causada por diversas doenças e comorbidades, especialmente as metabólicas e aquelas relacionadas ao processo de formação dos gametas masculinos, os espermatozoides.
As doenças e condições que provocam infertilidade masculina podem ter origens genéticas ou adquiridas, como as listadas a seguir:
A varicocele pode provocar, além de infertilidade, também outros sintomas, como dor e sensação de peso nos testículos, averiguados no momento do diagnóstico. O tratamento para varicocele na maioria das vezes é cirúrgico, porém sua indicação depende de fatores específicos, assuntos dos quais falaremos no texto a seguir.
Boa leitura!
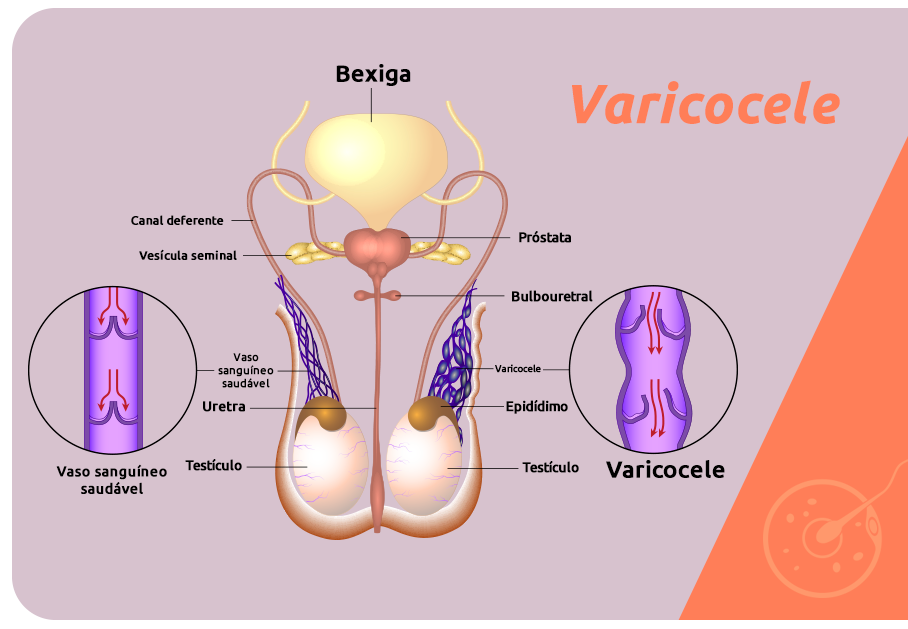
A varicocele é uma doença vascular, em que algumas veias localizadas no cordão espermático – constituído por artérias, nervos, ducto deferente, vasos linfáticos, e veias – são incapazes de manter o fluxo unidirecional do sangue, prejudicando o processo de retorno venoso.
Isso acontece porque essas veias são varicosas, ou seja, suas válvulas são defeituosas e não conseguem impedir o acúmulo de sangue no local, provocando inchaço e aumento no volume testicular.
Esse processo pode aumentar a pressão interna da bolsa escrotal, onde localizam-se os testículos, estruturas nas quais são produzidos os espermatozoides.
As alterações de pressão também modificam a temperatura local, o que prejudica a espermatogênese, provocando um quadro de azoospermia não obstrutiva, que leva à infertilidade masculina.
Mesmo que a varicocele possa ser assintomática e identificada ainda na adolescência, homens adultos também podem manifestar a doença, inclusive com sintomas perceptíveis, relacionados à irrigação sanguínea dos testículos.
Embora nem todos os casos apresentem o mesmo conjunto de sintomas, os sinais gerais que indicam a possibilidade de varicocele são:
É importante que, na presença de quaisquer desses sintomas, o homem busque atendimento médico, pois a varicocele é uma doença progressiva e, além do incômodo causado pelos sintomas dolorosos, também os danos à fertilidade podem ficar mais acentuados com o passar do tempo.
O diagnóstico para varicocele começa já na primeira consulta, quando o exame clínico recolhe o relato dos sintomas, que levaram ao atendimento médico, e realiza procedimentos, que podem incluir palpação e a manobra de Valsalva, específica para varicocele.
Na manobra de Valsalva, o homem deve ficar em pé e exalar o ar com força, porém com os lábios fechados e nariz tapado. Essa força empurra o diafragma e consequentemente se reflete no assoalho pélvico.
As reações a esse procedimento podem não só apontar a possibilidade de varicocele, como estimar o grau de estadiamento da doença, classificado nas seguintes categorias:
Aos casos de Grau I e assintomáticos pode ser solicitada a realização da ultrassonografia de bolsa testicular com Doppler, que permite observar o fluxo sanguíneo do cordão espermático e identificar a quantidade e localização das veias varicosas, para confirmar o diagnóstico.
Quando a investigação diagnóstica chega à conclusão de que a infertilidade e os demais sintomas relatados indicam a presença de varicocele, a escolha pela melhor abordagem depende da intensidade desses sintomas, associada à diminuição ou não da qualidade de vida do homem – e seu desejo para ter filhos.
Uma das principais abordagens para varicocele são o monitoramento dos testículos, sem intervenção cirúrgica ou medicamentosa, indicada para os casos assintomáticos ou de Grau I, quando não há desejo reprodutivo.
O monitoramento avalia se existe ou não algum grau de evolução na varicocele e é feito também com ultrassonografia de bolsa testicular com Doppler, de forma periódica.
Aos casos mais severos, especialmente quando o homem deseja ser pai, a abordagem mais indicada é a intervenção microcirúrgica, nestes casos chamada varicocelectomia.
Neste procedimento, os testículos são retirados da bolsa escrotal e com auxílio de um microscópio e um ultrassom cirúrgico, as veias varicosas são identificadas e cauterizadas.
A microcirurgia realizada por via inguinal é hoje o método mais utilizado para varicocelectomia, por permitir o acesso aos vasos do cordão espermático com maior taxa de preservação de outras estruturas – diminuindo a chance de hidrocele –, e oferecendo um pós operatório mais simples e rápido.
Embora a varicocelectomia ofereça boas taxas de reversão dos quadros de infertilidade decorrente de varicocele, em algumas situações o homem continua apresentando dificuldades para ter filhos.
Nestes casos, a reprodução assistida pode ser indicada, especialmente a FIV (fertilização in vitro), por proporcionar a possibilidade de realizar a recuperação espermática, adequada para abordagem de casos de azoospermia obstrutiva ou não obstrutiva.
Como a varicocele provoca um tipo de azoospermia não obstrutiva, por prejudicar a formação dos espermatozoides e não seu trajeto até o sêmen, as técnicas de recuperação espermáticas empregadas são a TESE e Micro-TESE, que buscam espermatozoides diretamente dos túbulos seminíferos, onde são produzidos.
Ficou interessado? Toque o link e acesse nosso conteúdo completo sobre varicocele.
MaisEmbora existam muitos métodos contraceptivos reversíveis para mulheres, os homens somente podem contar com os preservativos de barreira, como forma reversível de evitar uma gestação. A vasectomia é a forma mais eficiente de evitar novas gestações, contudo o procedimento é definitivo, provocando um quadro severo […]
Embora existam muitos métodos contraceptivos reversíveis para mulheres, os homens somente podem contar com os preservativos de barreira, como forma reversível de evitar uma gestação.
A vasectomia é a forma mais eficiente de evitar novas gestações, contudo o procedimento é definitivo, provocando um quadro severo de infertilidade masculina – o que faz dessa decisão um processo que demanda reflexão e cuidado.
Principalmente porque, embora a reversão da vasectomia seja possível, nem sempre esse procedimento é a saída mais indicada, caso o homem volte a desejar ter filhos, após a vasectomia. A escolha da melhor abordagem depende de diversos fatores e pode incluir a indicação direta da reprodução assistida.
Conhecer a complexidade da cirurgia de reversão da vasectomia é importante não somente para o homem que está buscando informações sobre este procedimento, mas também àqueles que pensam em fazer a vasectomia, para que conheçam também as possibilidades após a cirurgia de esterilização masculina.
Por isso convidamos para a leitura do texto a seguir que aborda o que é como é feita a cirurgia de reversão da vasectomia.
Aproveite!
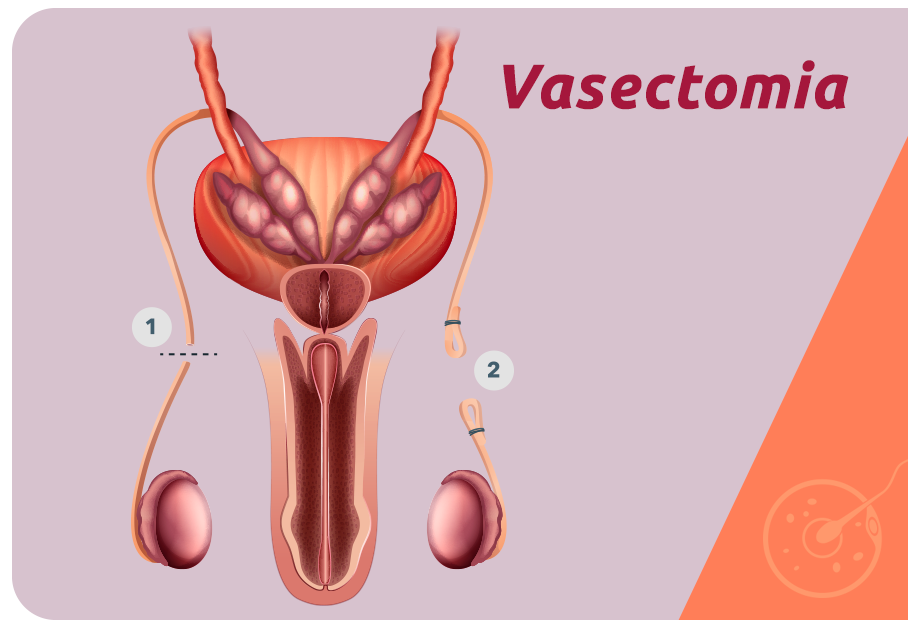
Chamamos vasectomia a cirurgia que interrompe o trajeto dos espermatozoides em direção aos ductos deferentes, local onde o sêmen se forma, provocando infertilidade por azoospermia. É realizada de forma voluntária, por homens que não desejam ter filhos.
O procedimento cirúrgico é simples, feito com anestesia local, em que se realiza uma pequena incisão em cada lado da bolsa escrotal, que dá acesso aos ductos deferentes, onde normalmente se concentram espermatozoides e os líquidos glandulares, componentes do sêmen.
Essas estruturas são então interrompidas e bloqueadas por grampos cirúrgicos ou fios de sutura. Isso faz com que a produção de espermatozoides não seja interrompida, porém essas células não são expelidas durante a ejaculação, sendo reabsorvidas pelos próprios testículos.
Segundo o Conselho Federal de Medicina (CFM), somente é permitida a vasectomia em homens maiores de vinte e cinco anos ou com pelo menos dois filhos vivos, justamente porque este é um método definitivo de interrupção da fertilidade em homens, embora a reversão da vasectomia seja possível, em alguns casos.
Embora o fato de a vasectomia ser um procedimento definitivo de interrupção da fertilidade masculina, é relativamente comum que algumas situações, especialmente familiares, como divórcios e novos casamentos, tragam de volta o desejo de ter filhos.
Este é um dos principais motivos pelos quais homens procuram atendimento médico para a reversão da vasectomia, com desejo de voltar a poder ter filhos por vias naturais. Em alguns casos isso é possível, em outros o casal recebe indicações para reprodução assistida.
Vamos entender melhor como essa escolha é feita.
A reversão da vasectomia é um procedimento cirúrgico mais complexo que a própria vasectomia, que busca reconectar os ductos deferentes, restabelecendo o contato entre os espermatozoides e os líquidos que compõem o sêmen.
A cirurgia deve ser feita em ambiente hospitalar, com anestesia local ou geral e pode durar de 2h a 4h, e embora a recuperação seja relativamente simples, a confirmação da reversão só é visível após o período de 6 meses a um ano.
A cirurgia de reversão da vasectomia é indicada de forma geral para homens vasectomizados que desejam retomar seu potencial reprodutivo, embora alguns aspectos possam influenciar as taxas de sucesso da reversão, como o tipo de procedimento utilizado na vasectomia, o tempo decorrido entre a vasectomia e o desejo pela reversão e a idade da parceira, que deve ser menor que 35 anos.
Essas restrições existem porque os aspectos mencionados influenciam diretamente nas chances de que o casal consiga engravidar por vias naturais, após a reversão.
Atualmente a vasovasostomia e a vasoepididimostomia são as duas principais formas de reconectar os ductos deferentes, e assim reverter a vasectomia, e a escolha do melhor procedimento depende das condições em que esses ductos se encontram.
Na vasovasostomia, os ductos deferentes são reconectados no precisamente no local onde foram interrompidos, pela vasectomia. Essa técnica é indicada para os casos em que a vasectomia foi feita há pouco tempo e, ao acessar o trecho testicular interrompido, já é possível encontrar espermatozoides vivos.
A técnica de vasoepididimostomia é mais utilizada quando a vasectomia foi feita há mais tempo, e não existem espermatozoides nas proximidades do local de interrupção dos ductos deferentes.
Neste caso, parte dos ductos deferentes podem ser retirados e a reconexão somente é feita onde existem espermatozoides vivos, mais próximo aos epidídimos.
A indicação da reprodução assistida para homens vasectomizados pode ser feita de forma direta, dispensando a reversão, ou após a reversão, nos casos em que a cirurgia não é capaz de restabelecer as funções reprodutivas masculinas.
Como a vasectomia leva à infertilidade por provocar um quadro de azoospermia obstrutiva, a FIV (fertilização in vitro) é a única técnica capaz de permitir a gestação, por contar com a possibilidade de recuperação espermática.
A recuperação espermática na FIV é um conjunto de procedimentos que permite a coleta de espermatozoides diretamente dos túbulos seminíferos (TESE e Micro-TESE) ou dos epidídimos (PESA e MESA), para a fecundação, que é feita em laboratório.
Após a fecundação, os embriões são observados por um período de 3 a 5 dias, quando podem ser transferidos para o útero, onde espera-se que a gestação comece.
Leia mais sobre reversão da vasectomia tocando o link.
MaisA possibilidade de realizar a doação de gametas masculinos e femininos aumentou muito a abrangência da FIV (fertilização in vitro), em relação às demandas reprodutivas atendidas pela técnica, que passou a incluir também casais que não podem contar com os próprios gametas e casais homoafetivos […]
A possibilidade de realizar a doação de gametas masculinos e femininos aumentou muito a abrangência da FIV (fertilização in vitro), em relação às demandas reprodutivas atendidas pela técnica, que passou a incluir também casais que não podem contar com os próprios gametas e casais homoafetivos que desejam ter filhos.
Embora a doação de sêmen seja mais simples, é possível também realizar a doação de óvulos, o que atualmente pode ser feito de duas formas: ovodoação voluntária, possível desde 2017 e a ovodoação compartilhada, uma forma mais antiga de compartilhamento de gametas.
Acompanhe a leitura deste texto e compreenda melhor o que é a ovodoação compartilhada e em quais contextos essa possibilidade é indicada.
A ovodoação compartilhada é uma das principais formas de algumas mulheres, diagnosticadas com infertilidade por problemas relacionados à reserva ovariana, conseguirem uma gestação, já que nestes casos, elas não podem contar com os próprios gametas.
Além da possibilidade de obter óvulos, a ovodoação compartilhada também permite a divisão dos custos, dos tratamentos com FIV, entre o casal doador e o casal receptor, tornando a técnica mais acessível. Embora haja a divisão de custos, mantém-se sigilosa a identidade dos casais e mulheres envolvidos na ovodoação compartilhada.

O processo de ovodoação compartilhada é dividido em etapas, que incluem a seleção de mulheres doadoras e receptoras, o compartilhamento de gametas em si e o tratamento com a FIV, para conseguir a gestação.
Para realizar a ovodoação compartilhada, as mulheres – doadora e receptora – devem atender a alguns pré-requisitos, incluindo estar em um tratamento para infertilidade obrigatoriamente com a FIV.
Nesse sentido, a mulher doadora deve ter menos de 35 anos e estar em tratamento com FIV por motivos que não incluem problemas ovarianos, especialmente relacionados à reserva ovariana.
Além disso, é importante que esteja afastada a possibilidade de doenças genéticas, que possam ser transmitidas para os embriões conseguidos por ovodoação compartilhada, outro requisito que deve ser atendido pela mulher doadora.
É comum que as mulheres que doam os óvulos estejam envolvidas em casos de infertilidade masculina ou decorrente de fator uterino ou tubário, que não interferem na saúde dos óvulos.
No que tange os pré-requisitos da mulher receptora, normalmente envolvem casos em que a mulher apresenta problemas relacionados à ovulação e reserva ovariana, como os casos de menopausa precoce, além de SOP (síndrome dos ovários policísticos) e endometriose ovariana severas, em que a função dos ovários foi muito comprometida.
A combinação de casos que atendam a esses requisitos é feita pela clínica, que age selecionando e intermediando doadora e receptora, e mantendo totalmente preservada a identidade dessas mulheres e casais.
Nesse sentido, o papel da clínica é importante para aumentar as chances de que as mulheres envolvidas na ovodoação compartilhem semelhanças físicas e fisiológicas adequadas, evitando inclusive perdas gestacionais por incompatibilidade imunológica.
É importante lembrar que as taxas de gestação com tratamentos envolvendo ovodoação não é menor, quando comparadas aos números encontrados nos tratamentos tradicionais.
A FIV é a única técnica de reprodução assistida que permite a gestação por ovodoação, principalmente porque, após a retirada dos folículos ovarianos contendo os oócitos, só é possível realizar a fecundação destes óvulos em ambiente laboratorial.
Nas demais técnicas disponíveis atualmente, RSP (relação sexual programada) e a IA (inseminação artificial), a fecundação ocorre obrigatoriamente no interior das tubas uterinas, durante o período fértil, o que impossibilita o uso de óvulo conseguidos por doação nestes processos.
No ano de 2017, o Conselho Federal de Medicina, órgão que regula a reprodução assistida no Brasil, passou a permitir outra modalidade de ovodoação, agora de forma totalmente voluntária.
Na ovodoação voluntária, a mulher doadora não precisa necessariamente estar em um tratamento para FIV, embora o próprio processo de doação dos óvulos envolva os procedimentos utilizados nas etapas iniciais desta técnica.
Para ser selecionada como doadora, a mulher deve ter menos que 35 anos e realizar exames que comprovem a integridade de sua reserva ovariana e a ausência de doenças genéticas hereditárias.
Após a doação, esses exames, bem como as características físicas e psicológicas da mulher doadora, formam um registro que permite a combinação com a futura receptora dos óvulos.
Se aprovada, a mulher precisa realizar o tratamento para estimulação ovariana, feito com medicamentos à base de hormônios que aumentam a taxa de recrutamento e amadurecimento dos folículos, no início do ciclo reprodutivo.
Este processo é monitorado por ultrassonografia transvaginal, que identifica o momento auge do amadurecimento folicular, quando deve ser realizada a coleta, por punção ovariana. Os gametas são então encaminhados para criopreservação, ficando preservados por congelamento, até que surja uma mulher apta a ser receptora.
Toque o link e acesse nosso conteúdo completo sobre ovodoação.
MaisA reprodução assistida é uma importante aliada no combate à infertilidade e, atualmente, oferece saída às demandas reprodutivas mais diversas, com suas três principais técnicas: RSP (relação sexual programada), a IA (inseminação artificial) e a FIV (fertilização in vitro). Neste texto abordaremos os principais contextos […]
A reprodução assistida é uma importante aliada no combate à infertilidade e, atualmente, oferece saída às demandas reprodutivas mais diversas, com suas três principais técnicas: RSP (relação sexual programada), a IA (inseminação artificial) e a FIV (fertilização in vitro).
Neste texto abordaremos os principais contextos em que a FIV, técnica mais complexa e bem sucedida entre as três, é indicada, mostrando como o procedimento ajuda casais a realizar o sonho da maternidade.
A FIV é considerada uma técnica de alta complexidade, pois permite que a fecundação seja feita fora do corpo da mulher, além de tornar possível a seleção dos melhores gametas para esse processo, melhorando tanto as chances de gestação, como a perspectiva de ter um bebê com menor potencial para desenvolver doenças e problemas genéticos.
Assim como as demais técnicas de reprodução assistida, a FIV é dividida em etapas sequenciais, em que se realizam procedimentos interdependentes, ou seja, o sucesso de uma etapa depende de que a fase anterior seja bem sucedida.
De forma geral, as etapas que compõem um tratamento com a FIV são:
Embora a FIV seja a técnica mais abrangente, as indicações dependem sempre de um rigoroso processo de investigação diagnóstica, que identifique as causas da infertilidade conjugal e permite um planejamento mais acertado para a aplicação da técnica.

Embora os procedimentos de reprodução assistida sejam mais conhecidos por seu papel no combate à infertilidade conjugal, a medicina reprodutiva – especialmente com auxílio da FIV – também atende a outras demandas, inclusive preventivas, das quais vamos falar mais detalhadamente a seguir.
É importante lembrar que, independentemente dos motivos pelos quais um casal não consegue ter filhos, as chances de sucesso de todas as técnicas podem ser afetadas pela idade da mulher, já que após os 35 anos é possível observar uma queda mais sensível no potencial reprodutivo feminino, em função da diminuição da reserva ovariana, tanto em quantidade, quanto em qualidade oocitária.
Alterações hormonais ou nas estruturas do aparelho reprodutivo masculino podem afetar a fertilidade dos homens, levando à infertilidade masculina. Na maior parte dos casos, esses problemas se refletem em alterações seminais, que podem ser identificadas pelo espermograma.
Entre as principais causas de infertilidade masculina, destacamos:
Ainda que a inseminação artificial possa ser útil quando a infertilidade masculina é provocada por alterações leves, como os casos de oligozoospermia, astenozoospermia e teratozoospermia, a FIV é a técnica mais indicada, inclusive nestes casos, e também quando não há disponibilidade de espermatozoides no sêmen, como os casos de azoospermia, obstrutiva e não obstrutiva.
Isso porque a técnica permite não somente o preparo seminal, utilizado também na IA, mas a aplicação de diversas técnicas de recuperação espermática, capazes de coletar espermatozoides diretamente dos túbulos seminíferos (TESE e Micro-TESE) ou dos epidídimos (PESA e MESA).
As causas femininas respondem por 50% dos casos de infertilidade conjugal, sendo um pouco mais prevalentes que as causas masculinas. Estas ainda podem ser mais complexas, já que o potencial reprodutivo das mulheres depende não somente da produção de gametas, mas também da integridade de todas as estruturas que atuam na fecundação e na manutenção da gestação.
Vamos conhecer as principais causas de infertilidade feminina:
A FIV é indicada principalmente para mulheres com infertilidade por anovulação – como acontece na SOP e alguns tipos de endometriose –, por obstrução das tubas uterinas e por problemas na receptividade endometrial.
Além da endometriose, outra causa muito frequente de infertilidade por obstrução tubária são as aderências, que são cicatrizes que o contato com algumas DSTs pode deixar no interior das tubas, o que – assim como a endometriose – atrapalha tanto a passagem e encontro dos gametas, para a fecundação, como a saída do embrião para implantação embrionária, no útero.
Os problemas na receptividade endometrial podem ser causados também por alterações hormonais que interferem no preparo endometrial e por lesões uterinas – como miomas e pólipos –, que dificultam a fixação do embrião, após a fecundação, levando à perda gestacional.
A FIV é indicada nestes contextos, por permitir uma intensa estimulação ovariana, atuando sobre os casos de anovulação, além de realizar a coleta de gametas por punção folicular, diretamente dos ovários, contornando os inconvenientes dos casos de obstrução tubária.
Também é possível atuar diretamente no preparo endometrial, nos contextos em que a mulher apresenta perdas gestacionais sequenciais ou dificuldades com a implantação embrionária, com auxílio do freeze-all e do preparo endometrial controlado.
Nestes casos, os embriões obtidos após um ciclo de tratamento com a FIV são congelados, e somente são transferidos quando a mulher consegue um preparo endometrial adequado, podendo inclusive ser estimulado por medicação à base de hormônios.
Embora seja possível, atualmente, realizar profundas investigações sobre as causas da infertilidade conjugal, em alguns casos pode ser impossível determinar realmente as origens deste quadro.
A ISCA (infertilidade sem causa aparente) não é um diagnóstico, mas a ausência dele, normalmente determinada somente quando todos os exames para investigação da infertilidade já foram feitos e não apontaram qualquer alteração relevante, que justificasse as dificuldades para engravidar.
Nestes casos, o casal pode receber indicações para FIV e RSP, contudo a FIV é a técnica que mais oferece chances de conseguir a gestação, por realizar todos os procedimentos de forma altamente controlada.
Diferente dos tratamentos para infertilidade, em que alguns casos podem também ser atendidos por outras técnicas, a preservação da fertilidade é uma exclusividade da FIV. Este conjunto de procedimentos permite a coleta e congelamento de gametas, que ficam criopreservados até a mulher ou o casal decidir que é o momento ideal para ter filhos.
A preservação da fertilidade normalmente é indicada para mulheres que desejam adiar a maternidade – e coletam seus óvulos antes que a redução da reserva ovariana seja mais acentuada – e também para pessoas que receberam diagnósticos de câncer, já que os tratamentos oncológicos podem afetar severamente a fertilidade.
Além das demandas reprodutivas dos casos de infertilidade e para a preservação da fertilidade, a FIV também pode atender aos casais homoafetivos que desejam ter filhos. Nestes casos, a fecundação só pode ser feita utilizando ao menos um dos gametas oriundos de doação.
No que tange os casais homoafetivos femininos, as mulheres podem optar pela gestação compartilhada, em que os óvulos são fornecidos por uma das parceiras e, após a fecundação com auxílio de espermatozoides adquiridos de um banco de sêmen, os embriões obtidos são transferidos para o útero da outra parceira.
Para que a FIV auxilie também os casais homoafetivos masculinos, além de buscar a doação de óvulos, o casal precisa também encontrar uma mulher que aceite passar pela gestação, num processo chamado útero de substituição.
Quer conhecer melhor esta técnica? Toque no link.
MaisA reprodução assistida é definida hoje como o conjunto das técnicas desenvolvidas pela medicina para auxiliar casais com as mais diversas demandas reprodutivas a terem filhos biológicos – a despeito dos obstáculos que possam existir na trajetória em direção à realização do desejo de ter […]
A reprodução assistida é definida hoje como o conjunto das técnicas desenvolvidas pela medicina para auxiliar casais com as mais diversas demandas reprodutivas a terem filhos biológicos – a despeito dos obstáculos que possam existir na trajetória em direção à realização do desejo de ter filhos.
Atualmente, a medicina reprodutiva oferece três principais técnicas de reprodução assistida – RSP (relação sexual programada), a IA (inseminação artificial) e a FIV (fertilização in vitro) –, cujas indicações dependem primariamente dos motivos pelos quais o casal buscou auxílio médico para ter filhos biológicos.
Conhecer as razões que motivam a dificuldade para engravidar é tão importante quanto observar as metodologias de cada uma das técnicas de reprodução assistida, já que as indicações são resultado da interação desses dois fatores.
Por isso convidamos você para a leitura deste texto, que apresenta a inseminação artificial em todas as suas especificidades, para que você possa saber se ela é ou não indicada para sua situação.
A inseminação artificial é uma técnica de reprodução medicamente assistida, considerada de baixa complexidade e em que uma amostra de sêmen, previamente coletada, é depositada na cavidade uterina, durante o período fértil da mulher.
Esta foi a técnica mais utilizada durante a primeira metade do século XX, e suas indicações eram feitas principalmente para casos de infertilidade masculina leve e para mulheres com distúrbios oligovulatórios, com dificuldade para engravidar.
Atualmente, no Brasil, a IA também é indicada para casais homoafetivos femininos que desejam ter filhos biológicos, principalmente pelo desenvolvimento das técnicas complementares de criopreservação, já que nestes casos é preciso utilizar sêmen de doador.
As principais situações em que a IA pode ser indicada estão listadas a seguir:
A infertilidade masculina leve é compreendida de forma geral, quando o espermograma revela alterações seminais relacionadas à baixa concentração de espermatozoides (oligozoospermia) e a problemas na motilidade (astenozoospermia) e morfologia (teratozoospermia) dessas células.
Essas alterações não impedem, mas dificultam a fecundação e têm origem na espermatogênese, podendo inclusive ser causadas por desequilíbrios hormonais ou fatores genéticos.
A IA também pode ser indicada para casos de infertilidade feminina, em que a mulher com menos de 35 anos, apresenta problemas ovulatórios leves, que não chegam a configurar um quadro de anovulação.
A IA pode ser adequada também para mulheres com endometriose leve, cujos focos são pequenos, pouco numeroso e estão fixados em locais afastados das tubas uterinas. Quando a endometriose afeta as tubas, pode dificultar a passagem dos gametas, caracterizando um problema obstrutivo, o que prejudica os resultados da IA e por isso, impede a indicação desta técnica.
Nos casos em que o casal já passou pelos exames que realizam a investigação pelas causas da infertilidade conjugal, e nenhum motivo relevante foi revelado, fazendo com que a infertilidade permaneça aparentemente sem uma causa fundamental, a IA também pode ser uma saída.
Os casais homoafetivos femininos, diferente do que acontece com os homens, podem ser atendidos tanto pela IA quanto pela FIV, realizando a fecundação a partir de espermatozoides obtidos por meio de doação anônima.
A principal diferença entre estas técnicas, para casais homoafetivos femininos, é que na IA a mulher que fornece o oócito é a mesma que gesta o bebê, enquanto na FIV é possível realizar a gestação compartilhada, em que uma das mulheres fornece os oócitos, e a gestação acontece no corpo de sua companheira.
É importante lembrar que as indicações e restrições do tratamento com inseminação artificial dependem do diagnóstico que motivou a infertilidade ou das especificidades das demandas reprodutivas, em cada caso.
A principal restrição da inseminação artificial é a realização da fecundação no interior do corpo da mulher. Como a fecundação ocorre naturalmente no interior das tubas uterinas, mulheres que apresentam obstruções nesse ducto podem não obter sucesso com a IA.
As obstruções tubárias normalmente são causadas pela endometriose mais severa, miomas e pólipos, nas proximidades da desembocadura das tubas no útero, e infecções tubárias, ativas ou não, decorrentes de DTS (doenças sexualmente transmissíveis).
As mulheres com distúrbios anovulatórios, que podem estar relacionados a diagnósticos de SOP (síndrome dos ovários policísticos) e endometriomas, também não costumam ter indicação para IA.
Também por prever a fecundação no interior do corpo da mulher, a IA não é indicada para homens que manifestem infertilidade por azoospermia, seja ela obstrutiva ou não.
A IA é dividida em 4 etapas: estimulação ovariana, indução da ovulação, coleta e preparo do sêmen e a inseminação em si.
 Na primeira etapa, a estimulação ovariana é feita com a administração de medicamentos hormonais que disparam os processos de recrutamento e amadurecimento folicular.
Na primeira etapa, a estimulação ovariana é feita com a administração de medicamentos hormonais que disparam os processos de recrutamento e amadurecimento folicular.
Na IA, esses protocolos utilizam dosagens hormonais menores do que na FIV, para prevenir o amadurecimento de muito folículos e assim diminuir as chances de gestação múltipla, já que nesta técnica a fecundação não é feita de forma controlada.
A indução da ovulação é feita com indutores a base de hCG (gonadotrofina coriônica humana), quando o monitoramento ultrassonográfico da etapa anterior indica o auge do processo de amadurecimento folicular, e a coleta de sêmen – ou o descongelamento do sêmen de doador, no caso dos casais homoafetivos femininos – deve ser realizada também nesse momento.
Como a amostra de sêmen para IA é conseguida por masturbação, nos casos de infertilidade masculina leve esta amostra é submetida ao preparo seminal, que é capaz de selecionar subamostras com um percentual maior de espermatozoides saudáveis, do que o observado na amostra original.
A FIV também pode utilizar o preparo seminal, mas esta técnica conta com procedimentos complementares mais precisos para recuperação espermática, especialmente para os casos de azoospermia, obstrutiva ou não – são eles PESA, MESA, TESE e micro–TESE.
Finalmente, após o preparo seminal, a amostra selecionada é depositada no útero, com auxílio de uma agulha especial, conectada a uma seringa.
Justamente por não realizar a fecundação de forma controlada, as chances de gestação oferecidas pela IA são semelhantes àquelas encontradas nos processos de gestação por vias naturais, cerca de 20% a cada ciclo de tratamento.
Leia mais sobre IA tocando no nosso link.
MaisA infertilidade é um tema complexo, pois existem uma série de fatores relacionados a ela, mesmo que de forma sutil. O fator ambiental é um deles. Por isso, podemos estabelecer uma relação entre o nosso estilo de vida e a fertilidade. A boa notícia é […]
A infertilidade é um tema complexo, pois existem uma série de fatores relacionados a ela, mesmo que de forma sutil. O fator ambiental é um deles. Por isso, podemos estabelecer uma relação entre o nosso estilo de vida e a fertilidade.
A boa notícia é que a adição de hábitos saudáveis, como parar de fumar, praticar exercícios físicos e ter uma alimentação balanceada, além de trazer benefícios para a saúde em geral, também provocam impactos positivos na capacidade reprodutiva.
Continue lendo para descobrir como os fatores ambientais afetam a fertilidade feminina e masculina!
O que são fatores ambientais de infertilidade?
A infertilidade impacta milhares de casais no mundo, por isso, cada vez mais buscamos entender as causas desse problema. Nesse contexto, o estilo de vida e o ambiente podem causar alterações no sistema reprodutor provocando sérias complicações.
Confira, a seguir, 5 fatores ambientais e como eles se relacionam com a infertilidade.
Os gametas também envelhecem com o passar dos anos. Os efeitos da idade são mais perceptíveis a partir dos 35 anos, mas de formas diferentes de acordo com o sexo. Os homens produzem espermatozoides ao longo de toda a sua vida, no entanto, há uma queda na qualidade do seu material genético a partir dos 40 anos, principalmente.
Nas mulheres, o processo de formação dos gametas ocorre de forma diferente. Elas nascem com uma quantidade definida de óvulos, que são liberados ao longo da sua vida reprodutiva. Assim, tanto a quantidade quanto a qualidade dos óvulos são impactados com o avanço da idade.
Nos homens, o excesso de peso pode desequilibrar o nível de testosterona e aumentar o risco de azoospermia (ausência de espermatozoides no sêmen) e oligozoospermia (redução na quantidade de gametas no líquido ejaculado), levando à infertilidade masculina.
A obesidade nas mulheres pode causar desequilíbrios hormonais, aumentando a probabilidade de ciclos anovulatórios (marcados pela ausência da ovulação), abortamentos espontâneos e doenças como a síndrome dos ovários policísticos.
Os extremos de peso são um risco para a saúde em geral. Por isso, assim como a obesidade, ter um peso muito abaixo do adequado também pode causar problemas na reprodução.
Os efeitos do cigarro na saúde são amplamente conhecidos. O seu consumo está associado a infertilidade masculina devido à queda da qualidade espermática.
Nas mulheres, o tabagismo pode afetar a reserva ovariana, aumentar o risco de abortamento espontâneo e reduzir a chance de sucesso do tratamento de reprodução assistida. O impacto também atinge as pessoas que convivem com fumantes, por isso, as fumantes passivas também têm a fertilidade afetada.
O álcool, quando consumido de forma exagerada, possui um efeito negativo nos parâmetros seminais e uma deterioração progressiva da qualidade do sêmen. Nelas, os efeitos do excesso de bebida alcoólica estão associados a distúrbios ovulatórios e queda da reserva ovariana, tornando a fecundação mais difícil.
Contato com substâncias nocivas
Os fatores ambientais também estão relacionados com o local onde vivemos ou trabalhamos. O contato com substâncias tóxicas pode provocar alterações na qualidade dos gametas e aumentar o risco de abortamento espontâneo.
Entre os tipos de substâncias nocivas, temos:
A poluição do ar das grandes cidades também é apontada como um fator que pode levar à infertilidade. Ela pode prejudicar a produção dos espermatozoides, alterar os parâmetros seminais nos homens e diminuir a reserva ovariana das mulheres.
Diversas condições e doenças provocam uma alteração no sistema reprodutor, causando a infertilidade. A adição de hábitos saudáveis na rotina é uma forma de prevenir esses fatores.
 A alimentação tem um papel muito importante, pois, a partir do que comemos o nosso organismo retira os nutrientes necessários para nos manter vivos. Uma dieta balanceada contribui para a saúde de uma forma geral, inclusive para a fertilidade. Além disso, praticar exercícios físicos, parar de fumar e beber com moderação também são hábitos recomendados.
A alimentação tem um papel muito importante, pois, a partir do que comemos o nosso organismo retira os nutrientes necessários para nos manter vivos. Uma dieta balanceada contribui para a saúde de uma forma geral, inclusive para a fertilidade. Além disso, praticar exercícios físicos, parar de fumar e beber com moderação também são hábitos recomendados.
A infertilidade deve ser investigada se, após 12 meses de tentativas frequentes sem o uso de métodos contraceptivos, o casal não conseguir engravidar. Como a fertilidade diminui com a idade da mulher, esse período diminui para 6 meses se a parceira tiver mais do que 35 anos.
É recomendável que o casal seja investigado porque a infertilidade pode ser causada por fatores femininos, masculinos ou de ambos. Por isso, os dois devem passar por uma série de exames para descobrir o motivo da dificuldade para a mulher engravidar.
Todo esse processo considera as necessidades do casal, sendo totalmente individualizado. A partir dos resultados, o médico pode indicar o tratamento. No entanto, quando todas as hipóteses são descartadas e a causa não é detectada, chamamos de infertilidade sem causa aparente (ISCA). Nesses casos, a reprodução assistida é recomendada.
Como vimos, a infertilidade está relacionada a diversos fatores ambientais. Os nossos hábitos diários e o local onde vivemos e trabalhamos são capazes de influenciar a saúde reprodutiva e devem ser considerados durante a investigação de infertilidade. Assim, manter um estilo de vida saudável é uma forma de evitar algumas causas que podem dificultar a gestação.
Devido ao avanço da ciência, sabemos que os homens e as mulheres possuem a mesma probabilidade de serem inférteis. Confira o nosso material institucional sobre esse assunto e conheça as principais causas e tratamentos para a infertilidade masculina!
Mais
