A varicocele é uma das principais causas de infertilidade masculina. A boa notícia é que ela tem tratamento, principalmente, quando é detectada cedo. Para isso, clique aqui e conheça os seus principais sintomas!
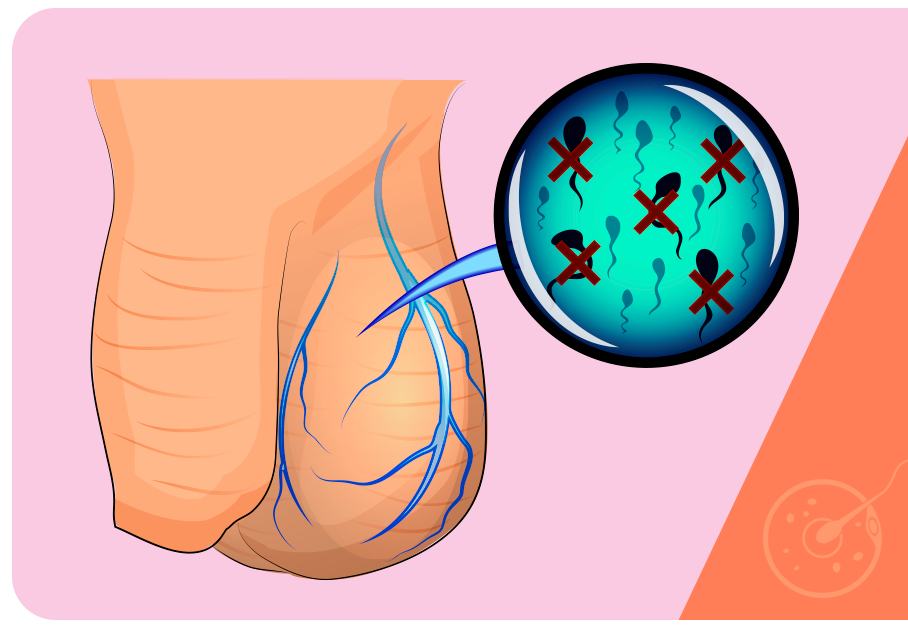
A infertilidade masculina está relacionada com a queda na qualidade ou na produção dos espermatozoides. Diversas doenças e condições estão relacionadas a ela, como a varicocele. Esta é caracterizada por varizes nas veias espermáticas, causando dores, atrofia testicular e, até mesmo, infertilidade.
Neste artigo, o foco será nos principais sintomas da doença. Mas antes, precisamos entender o que é varicocele.
Continue lendo e confira!
A varicocele é uma doença conhecida por um problema na dilatação das veias (varizes) do cordão espermático. Ela pode atingir os homens durante a adolescência ou a vida adulta. Portanto, podemos dizer que a varicocele se assemelha ao efeito das varizes nas pernas, mas nos testículos.
O testículo esquerdo é o mais atingido, devido à anatomia do sistema reprodutor. Porém, a varicocele pode surgir em qualquer um dos testículos ou nos dois.
A varicocele causa diversos sintomas que, em muitos casos, afetam a qualidade de vida do homem. A intensidade dos sintomas varia de acordo com o grau da doença, sendo dividida em uma escala de I (mais leve) a III (mais grave).
Identificar a doença precocemente é a melhor forma de evitar que ela evolua e cause complicações graves, como a infertilidade. Por isso, conhecer mais sobre a varicocele é muito importante. Ao perceber algum dos sintomas listados abaixo, o homem deve procurar um urologista. No entanto, a varicocele também pode ser assintomática, principalmente nos casos leves.
Entre os principais sintomas da varicocele, temos:
Com o avanço da doença, a intensidade dos sintomas também aumenta, comprometendo a qualidade de vida do paciente. Atividades comuns, como ficar em pé por muito tempo ou praticar exercícios que provoquem pequenos traumas nos testículos, como o ciclismo, podem ser fator de risco.
A infertilidade é uma das consequências mais graves da varicocele, pois ela altera a produção e a qualidade dos espermatozoides. Os testículos precisam estar em uma temperatura mais baixa do que o resto do corpo para que a produção dos gametas aconteça corretamente.
Para isso, as bolsas testiculares possuem um mecanismo para se afastar ou se aproximar do corpo para manter a temperatura ideal. Uma das consequências da varicocele é o aumento da temperatura da região testicular. Com isso, a produção dos espermatozoides é afetada.
O aumento da dilatação das veias espermáticas também pode provocar atrofiamento e desequilíbrio na produção de testosterona. E ainda, o problema de circulação sanguínea aumenta o acúmulo de substâncias nocivas na região, causando danos no tecido testicular. Todos esses fatores contribuem para a infertilidade masculina.
Os casos assintomáticos da varicocele, geralmente, são identificados durante uma investigação de infertilidade devido a uma dificuldade para o casal engravidar ou durante um exame de rotina.
O diagnóstico é feito por um exame físico realizado durante a consulta médica. O profissional visualiza e palpa a região testicular para avaliar a presença das veias dilatadas. Durante o exame, o paciente realiza a manobra de Valsalva, em que ele prende a respiração e faz pressão para a saída do ar.
Além do exame físico, o médico também pode solicitar exames complementares para confirmar o diagnóstico. Os principais são: o ultrassom com doppler e o espermograma. Este último é utilizado para avaliar a fertilidade, pois analisa a qualidade e a quantidade de gametas.
A varicocele é reversível, ou seja, o tratamento pode restaurar a fertilidade masculina na maioria dos casos. O tratamento cirúrgico é indicado para casos graves, principalmente, quando a fertilidade masculina é afetada. A técnica mais utilizada é a microcirurgia por abordagem subinguinal.
A correção da varicocele pode reestabelecer a fertilidade. No entanto, há casos em que os parâmetros seminais do homem não são restaurados. Nesses casos, é recomendado que o casal procure uma técnica de reprodução assistida.
A opção mais recomendada para fatores graves de infertilidade masculina é a fertilização in vitro (FIV). Ela se diferencia das demais técnicas de reprodução assistida por ser a única em que a fecundação ocorre em laboratório. Os gametas do casal são coletados e fecundados fora do corpo da mulher com o auxílio da técnica ICSI.
Após alguns dias de cultivo embrionário, os embriões de maior qualidade são transferidos para o útero da paciente. A FIV é a técnica mais moderna e de maior taxa de sucesso, por isso, é recomendada para a maioria dos casos de infertilidade.
A varicocele é a causa tratável mais comum de infertilidade masculina. Ela atinge homens de qualquer idade, sendo caracterizada pela dilatação anormal das veias que envolvem os testículos. Quando não é assintomática, ela pode causar os seguintes sintomas: dores intensas, inchaço, atrofia testicular e infertilidade.
Para os casos graves, o tratamento cirúrgico é recomendado. Geralmente, o casal consegue engravidar naturalmente após a correção da varicocele. Caso contrário, a FIV é a alternativa com maior taxa de sucesso para o casal ter filhos, mas em casos que a alteração do sêmen é menor pode também conseguir engravidar com a técnica da inseminação intrauterina.
Assim como os homens, as mulheres também podem ser inférteis. Toque aqui e conheça os diversos fatores que podem provocar a infertilidade feminina!
MaisDiversas DSTs são transmitidas por práticas sexuais inseguras. Além da saúde, a fertilidade também pode ficar comprometida pela falta de tratamento. Clique aqui e saiba mais sobre a relação entre DSTs e infertilidade!
Gonorreia, clamídia, sífilis, tricomoníase, uretrite e HPV. Essas são alguns exemplos de doenças sexualmente transmissíveis (DSTs). Elas são disseminadas, principalmente, por meio das relações sexuais sem o uso de preservativos. Segundo a Organização Mundial de Saúde (OMS), em média, um milhão de novos casos de DSTs curáveis são confirmados diariamente.
A falta de tratamento, ou o tratamento inadequado de algumas DSTs afetam a saúde dos portadores, incluindo, o seu potencial reprodutivo. Por isso, ao longo deste artigo, vamos mostrar a relação entre as DSTs e a infertilidade feminina e masculina.
Boa leitura!
As doenças sexualmente transmissíveis — também chamadas de DSTs — podem ser provocadas por diversos agentes. Os mais comuns são bactérias, vírus, parasitas e outros. Em geral, eles são transmitidos por contato sexual sem o uso de preservativos, onde a pessoa que está infectada transmite para o outro.
Além disso, também há o risco da DST ser transmitida de mãe para filho durante a gravidez, o parto ou a amamentação. Esses casos são chamados de transmissão vertical. Entre elas, a sífilis é a mais grave, pois pode provocar sequelas ao bebê e o aumento do risco de abortamento.
Existem diversos tipos de DSTs. A seguir, conheça as principais.
A gonorreia é causada pela bactéria Neisseria gonorrhoeae. As mulheres, em geral, são assintomáticas, aumentando o risco de transmissão.
A bactéria Chlamydia trachomatis é responsável pela transmissão da clamídia. Os seus sintomas demoram, em média, duas semanas para aparecerem. Por isso, o seu risco de transmissão é muito alto.
A sífilis é causada pela bactéria Treponema pallidum. Um dos maiores diferenciais da sífilis com relação as outras DSTs são os seus sintomas. Ela se manifesta na forma de feridas nos órgãos sexuais e caroços na virilha. Sem o tratamento, os sintomas podem evoluir para manchas no corpo, cegueira e outras complicações.
A tricomoníase é causada pelo protozoário Trichomonas vaginalis, sendo mais comum entre as mulheres. Em geral, os homens são assintomáticos. No sexo feminino, ela atinge o colo do útero, a vagina e a uretra. Nos homens, principalmente, o pênis.
O HPV (Papilomavírus humano) também é um exemplo de DST. Apesar de não ter uma relação direta com a infertilidade, ele é uma das principais causas de câncer de colo de útero.
Cada DST possui as suas particularidades, porém, elas compartilham algumas semelhanças. Os sintomas mais comuns são:
Em muitos casos, os pacientes são assintomáticos, o que dificulta o diagnóstico precoce e aumenta o risco da DST ser transmitida para outras pessoas. Nessas situações, é comum que a dificuldade em engravidar seja o fator determinante para que o paciente procure um médico. Isso ocorre porque as DSTs possuem uma relação direta com a infertilidade.
A Doença Inflamatória Pélvica (DIP), por exemplo, é uma consequência da falta de tratamento de DSTs, como a gonorreia e a infecção por clamídia. Ela causa uma inflamação no útero e nas tubas uterinas, provocando aderências que dificultam a fecundação e a implantação do embrião.
Nos homens, as DSTs também podem evoluir para uma inflamação no epidídimo (epididimite), nos testículos (orquite), na próstata (prostatite) e na uretra (uretrite). Dessa forma, o funcionamento do sistema reprodutor masculino fica comprometido, diminuindo a qualidade e a quantidade de espermatozoides, podendo até causar obstrução do canal deferente e resultando numa azoospermia obstrutiva (ausência de espermatozoides no ejaculado por obstrução do canal deferente).
Para que o paciente receba o tratamento adequado é necessário descobrir a causa da DST primeiro. O relato do paciente sobre os sintomas e o exame físico durante a consulta são fundamentais para levantar suspeitas sobre o diagnóstico.
No entanto, a DST é confirmada por testes laboratoriais que analisam a secreção do paciente. A clamídia também pode ser diagnosticada pelo exame papanicolau, um dos principais exames ginecológicos de rotina.
As DSTs de origem bacteriana são tratadas com antibióticos. Ao finalizar o tratamento, o paciente não se torna imune. Por isso, o uso de preservativos durante as relações sexuais continua sendo fundamental.
Após o tratamento, a fertilidade pode não ser restaurada. Nesses casos, as técnicas de reprodução assistida são uma alternativa para os casais terem filhos.
A escolha entre a relação sexual programada, a inseminação artificial e a fertilização in vitro (FIV) deve ser feita considerando a realidade do casal. Entre os fatores mais importantes estão a idade da mulher e a causa da infertilidade, se atingiu de forma severa ou não os ovários/útero/tubas na mulher ou testículo/epidídimo/canal deferente no homem. Entre elas, a fertilização in vitro é a técnica mais moderna e com melhores resultados atualmente.
As DSTs são transmitidas durante o contato sexual desprotegido com uma pessoa com a doença. Em alguns casos, elas são assintomáticas, aumentando o risco de transmissão. Quando não são tratadas corretamente, a DST evolui e pode causar infertilidade. A melhor maneira de preveni-las é com práticas sexuais seguras, como o uso de preservativos (masculino ou feminino) em todas as relações sexuais.
Assim como as DSTs outros fatores podem colocar a saúde reprodutiva da mulher e homem em risco. Para saber como identificá-los, confira o nosso material sobre a infertilidade feminina!
MaisDificuldade para engravidar e histórico de abortamentos podem ser causados pela endometrite. Clique aqui e saiba como essa doença se manifesta!
Diversas doenças podem alterar o sistema reprodutor feminino e causar infertilidade. Problemas na região uterina, por exemplo, podem dificultar a implantação do embrião ou provocar abortamentos de repetição. Entre elas, temos a endometrite.
Ela é caracterizada por uma infecção no útero, gerando um processo inflamatório que pode ser de curta ou longa duração. Durante a leitura vamos abordar o que é endometrite e qual é a sua relação com a infertilidade e as técnicas de reprodução assistida.
Continue lendo e confira!
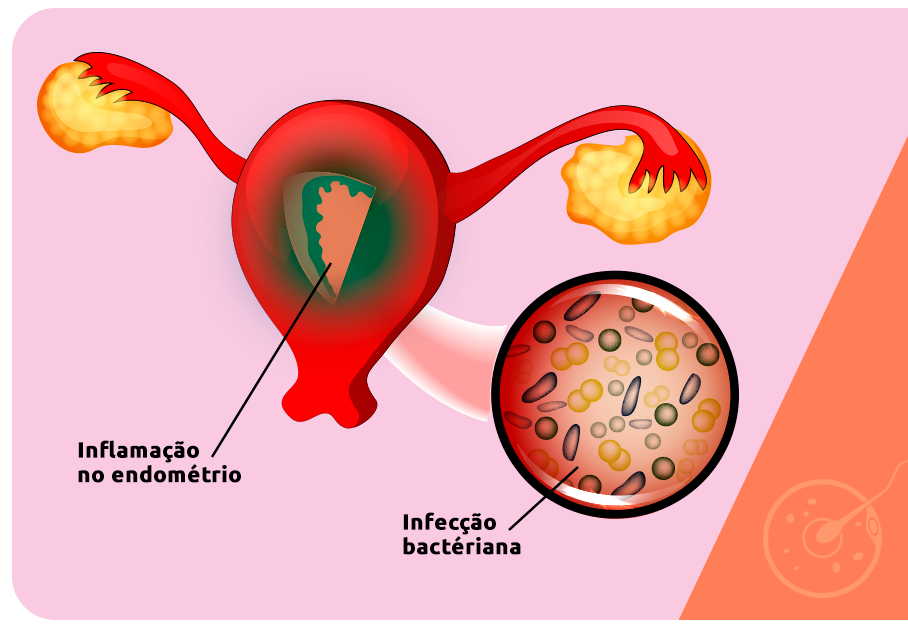
A endometrite é caracterizada por uma inflamação no endométrio, a camada interna do útero. Geralmente, ela é causada por um processo infeccioso provocado por uma bactéria, sendo classificada como um quadro agudo ou crônico. Os casos agudos possuem curta duração e respondem rapidamente ao tratamento. A endometrite crônica é um processo mais longo e provoca diversas complicações, pois está relacionada à infertilidade.
Entre as bactérias mais comuns que podem causar a doença estão as mesmas que transmitem DSTs (doenças sexualmente transmissíveis) como a gonorreia e a clamídia. A entrada de bactérias que podem causar a endometrite também pode ocorrer durante procedimentos ginecológicos, como a inserção de DIU, partos e abortamentos.
Quando o assunto é saúde, os fatores de risco são situações que podem aumentar a incidência de uma doença. Com relação à endometrite, os seus principais fatores de risco são:
Importante salientar que a presença de um fator de risco não significa, necessariamente, a certeza da doença. Usar preservativos durante as relações sexuais, por exemplo, diminui o risco de uma DST.
A endometrite crônica pode não apresentar sintomas para algumas mulheres. Nesses casos, é muito comum que a dificuldade para engravidar ou o histórico de abortamentos leve o médico a investigar a possibilidade de endometrite.
Entre os principais sintomas da endometrite, temos:
A endometrite crônica é um dos fatores que podem causar infertilidade. A inflamação do endométrio por longos períodos altera as suas características, o que pode dificultar a implantação do embrião no útero e aumentar o risco de abortamentos de repetição. Esta falha na implantação do embrião pode acontecer em uma gravidez natural ou por reprodução assistida.
O diagnóstico da endometrite não é simples. Os seus sintomas não são exclusivos, por isso, eles podem ser confundidos com outras doenças. O relato dos sintomas, a dificuldade para engravidar e o histórico de abortamentos são sinais importantes para que o médico investigue a doença.
Os exames laboratoriais analisam a presença de algum agente infeccioso. Os principais solicitados são: o exame de sangue e de urina e a biópsia do endométrio na histeroscopia. A histeroscopia é um exame de imagem que também é utilizado para o diagnóstico da endometrite. Ela possibilita a visualização da cavidade uterina para confirmar a inflamação.
Existe cura para a endometrite e é recomendado que a paciente finalize o tratamento antes de tentar engravidar, seja naturalmente ou por uma técnica de reprodução assistida.
Por ser uma infecção, ela é tratada com antibióticos. Desse modo, as bactérias são destruídas e a inflamação do endométrio é contida. Se a causa da endometrite for uma DST, o parceiro deve ser avisado para que ele também receba o tratamento.
A falta de tratamento pode causar graves complicações para a paciente. Além de infertilidade, a infecção pode se alastrar e provocar peritonite pélvica, formação de abscessos no útero e septicemia.
Como falamos, a paciente deve finalizar o tratamento da endometrite antes de tentar engravidar. Em alguns casos, a gravidez ocorre naturalmente. Do contrário, devem-se investigar as trompas pelo risco de a infecção no útero ter se alastrado para as trompas e cavidade abdominal, resultando numa DIPA (doença inflamatória pélvica alta) e comprometido a função das tubas.
Nesse caso, se as tubas uterinas não forem restauradas após tratamento com antibiótico ou cirúrgico por videolaparoscopia com intuito de retirar aderências secundárias dessa infecção, a melhor opção de tratamento para a queixa da infertilidade será a fertilização in vitro (FIV).
A FIV é a técnica de reprodução assistida mais moderna e com maior taxa de sucesso. Ela é indicada para mulheres acima dos 37 anos e/ou casais com problemas de maior severidade nos órgãos reprodutores femininos ou masculinos.
A endometrite é caracterizada por uma inflamação no endométrio, camada interna do útero. Em geral, ela é causada por uma bactéria. Os casos crônicos são mais persistentes, sendo relacionados com a infertilidade, pois a inflamação pode dificultar a implantação do embrião. O tratamento é feito com antibióticos e, se afetar também as trompas, o casal terá a indicação de fazer uma fertilização in vitro para engravidar.
Os distúrbios uterinos são apenas uma entre os diversos fatores que podem afetar a saúde reprodutiva da mulher. Para saber mais sobre esse assunto, confira o nosso conteúdo sobre a infertilidade feminina!
MaisAs malformações uterinas são raras, porém, podem causar abortamentos de repetição e partos prematuros. Clique aqui e conheça a relação entre as malformações uterinas e a infertilidade.
As malformações uterinas estão entre as principais causas de abortamentos de repetição e de falhas na implantação do embrião. Elas são assintomáticas em muitos casos, por isso, é comum que o diagnóstico seja confirmado após uma dificuldade para engravidar ou aborto.
O útero faz parte do sistema reprodutor feminino e tem como principal função a sustentação do feto durante a gravidez. Após o óvulo ser fecundado na tuba uterina, ele segue em direção ao útero para se alojar e se desenvolver.
Com relação a sua anatomia, a parte média do útero é chamado de istmo do útero. Acima dele, temos o corpo do útero e abaixo, o colo do útero (cérvix). A região superior é conectada com as tubas uterinas e a inferior, com a vagina.
O objetivo do texto é mostrar a relação entre as malformações uterinas e a infertilidade feminina. Continue a leitura e confira!
As malformações uterinas ocorrem por uma falha no desenvolvimento embrionário durante a formação do sistema reprodutor feminino. Algumas mulheres são assintomáticas e apenas descobrem que são portadoras de uma malformação após apresentarem dificuldades para engravidar e manter a gestação.
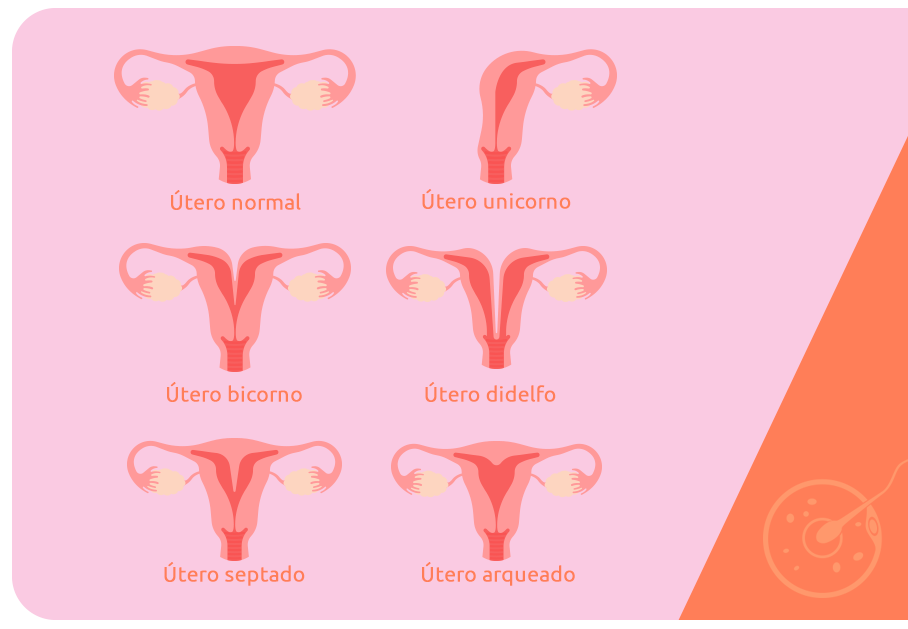
Durante a gestação, é importante que a paciente tenha um acompanhamento médico mais rigoroso e atento até o final da gestação. As principais malformações uterinas são: útero didelfo, bicorno, unicorno e septado. A seguir, confira como cada uma delas se forma.
O útero didelfo — também chamado de útero duplo — é formado por dois úteros. Eles podem ser conectados a uma mesma vagina ou vaginas diferentes. Durante a gestação, há um risco maior de abortamento ou parto prematuro, pois o bebê tem menos espaço para se desenvolver.
O útero bicorno é caracterizado pela região do corpo do útero dividido em dois, sendo parecido com o formato de um coração. Em alguns casos, a paciente sente alguns sintomas, como: dor durante a relação sexual, dismenorreia (dor no período menstrual), sangramento vaginal irregular e abortamentos de repetição. Ao longo da gestação, o útero tem mais dificuldade para aumentar de tamanho, colocando sob risco o desenvolvimento do bebê.
O útero unicorno possui metade do tamanho de um útero normal. Problemas de desenvolvimento como esse são raros. Com relação a anatomia do sistema reprodutor, em geral, a mulher portadora dessa condição possui dois ovários, mas apenas uma tuba uterina.
O útero septado é a malformação mais comum, que divide o útero em dois devido à presença de um tecido fibromuscular (septo) dentro da cavidade uterina, dividindo-a em duas partes. Ela pode ser totalmente dividida (útero septado completo) ou parcialmente dividida (útero septado incompleto).
O diagnóstico das malformações uterinas é feito por meio de exames de imagem. Os mais solicitados são: a ultrassonografia tridimensional, a histerossalpingografia e a ressonância magnética.
Para entender a relação entre as malformações uterinas e a infertilidade, precisamos conhecer primeiro a estrutura uterina e como ela se forma. Durante a gestação, o processo de divisão celular feito pelo embrião dá origem aos órgãos e aos sistemas do corpo humano.
Os ductos de Müller são estruturas embrionárias que dão origem aos órgãos genitais. No sexo feminino, por volta da 12ª semana de gestação, eles formam as tubas uterinas, o útero e parte da vagina. A presença de alguma falha durante a sua formação pode causar uma malformação.
Elas aumentam o risco de infertilidade por problemas morfológicos. E ainda, podem dificultar a implantação do embrião e o desenvolvimento do feto durante a gestação, seja ela natural ou por alguma técnica de reprodução assistida.
Mulheres com útero unicorno podem ter maior dificuldade para engravidar por terem apenas uma tuba uterina viável para a fecundação. Além disso, há um risco maior de abortamento entre as mulheres com útero bicorno e unicorno, pois o bebê tem menos espaço para se desenvolver. Ou seja, a mulher com malformações uterinas pode engravidar, mas pode ser mais difícil.
O tratamento para malformações uterinas é cirúrgico, sendo indicada para pacientes com histórico de abortamento e infertilidade. Caso a paciente não apresente sintomas ou problemas de fertilidade, não há necessidade de tratamento. A cirurgia visa corrigir a forma do útero por meio da histeroscopia.
No entanto, há risco de a cirurgia não ser eficaz. Nesses casos, a fertilização in vitro é a alternativa mais indicada para a paciente que deseja ter filhos. A sua etapa de fecundação acontece em um laboratório, diferente das demais técnicas de reprodução assistida.
A paciente passa pelo início do processo da FIV, que consiste na estimulação ovariana e punção folicular para coletar os seus óvulos. Eles são fertilizados com os espermatozoides do parceiro e transferidos para uma mulher que irá ceder o útero. A cessão temporária de útero é uma técnica complementar da FIV permitida no Brasil para casos de malformações uterinas.
As malformações uterinas ocorrem devido a um defeito durante o desenvolvimento embrionário do útero. Elas podem afetar a fertilidade porque aumentam o risco de falhas na implantação do embrião e de abortamentos. Entre as principais malformações uterinas, temos: útero didelfo, bicorno, unicorno e septado.
Diversos fatores influenciam a saúde reprodutiva da mulher. Reunimos as suas principais causas e sintomas na nossa página institucional. Confira aqui e confira as informações mais importantes sobre a infertilidade feminina!
MaisAs doenças genéticas são transmitidas dos pais para os filhos. Com a FIV é possível evitar essa transmissão. Clique aqui e conheça mais sobre essa técnica!
Muitos casais procuram as técnicas de reprodução assistida por alguma dificuldade para engravidar. A relação sexual programada (ou coito programado) e a inseminação artificial são classificadas como de baixa complexidade, sendo indicadas para casos mais leves de infertilidade. A fertilização in vitro (FIV), no entanto, é de alta complexidade e recomendada para a maior parte dos casos de infertilidade, incluindo, fatores mais graves.
Devido às suas técnicas complementares, a FIV também pode ser utilizada para casos onde não há, necessariamente, infertilidade. Por exemplo, casais com histórico familiar de distúrbios genéticos ou cromossômicos podem usar a FIV para evitar a transmissão para os seus filhos.
Este texto tem o objetivo de mostrar como é possível evitar a transmissão de doenças genéticas por meio da FIV. Para isso, ao longo da leitura, vamos apresentar como as doenças genéticas e cromossômicas são transmitidas e como a FIV e o teste genético pré-implantacional são realizados.
Continue lendo e confira!
Doenças genéticas podem acontecer quando alguma alteração ocorre em um gene, provocando um problema na divisão celular. Elas podem ser hereditárias ou provocadas por um fator ambiental.
Os cromossomos são estruturas que contém os nossos genes. Cada célula do ser humano possui 23 pares de cromossomos, sendo dois deles os cromossomos sexuais, sendo X (feminino) e Y (masculino). A presença de anomalias cromossômicas pode alterar o número ou a estrutura de qualquer cromossomo.
Após a fecundação, o embrião carrega 23 pares de cromossomos do óvulo e a mesma quantidade de pares do espermatozoide. Esse material define todas as características do bebê.
As doenças genéticas hereditárias e cromossômicas são transmitidas dos pais para os filhos, mesmo nos casos em que eles não apresentam sintomas. Elas não têm cura, mas podem ser prevenidas. Uma maneira de evitar a transmissão para os descendentes é pela FIV com o teste genético pré-implantacional.
A FIV é a técnica de reprodução assistida mais complexa. O processo é dividido em 5 etapas. São elas: estimulação ovariana e indução da ovulação, coleta dos gametas femininos e masculinos, fecundação, cultivo e transferência embrionária.
A etapa de estimulação ovariana visa desenvolver o maior número possível de folículos ovarianos por meio de medicamentos hormonais. Quando os folículos estiverem maduros, é realizada a indução da ovulação.
Os óvulos são coletados pelo procedimento de punção folicular. No mesmo dia, o parceiro faz a coleta dos espermatozoides. As amostras são analisadas para que apenas os melhores gametas sejam utilizados.
A fecundação acontece no laboratório com o auxílio da técnica ICSI, que insere o espermatozoide diretamente no óvulo. Os óvulos fecundados ficam em observação durante toda a etapa de cultivo embrionário. Durante essa fase, os embriões começam a se desenvolver. Todo o processo de divisão celular é acompanhado pela equipe para que apenas os embriões de maior qualidade sejam utilizados na próxima etapa.
Os embriões podem ser transferidos após 2-3 dias (estágio de clivagem) ou após 5-6 dias (estágio de blastocisto) da fecundação. O melhor momento para a transferência depende de cada caso, sendo uma decisão individualizada. O teste genético pré-implantacional (PGT) é feito durante o cultivo embrionário, caso seja necessário.
Por fim, os embriões são transferidos para o útero materno. Se algum embrião viável não for utilizado, ele deve ser criopreservado.
O PGT é uma das técnicas complementares da FIV, sendo um grande aliado para aumentar as chances de sucesso do tratamento em casos especiais. Ele é realizado durante a etapa do cultivo embrionário — no 3º ou 5º dia após a fecundação — em casos onde há risco de transmissão de doenças genéticas e cromossômicas dos pais para os filhos.
Ele também é indicado para os casos em que a paciente possui uma idade avançada. A qualidade dos gametas femininos diminui com a idade, aumentando os riscos de abortamento e de alterações cromossômicas. E ainda, para casais com histórico de abortamentos ou falhas na implantação do embrião, que podem ser causadas por problemas nos cromossomos.
Existem dois métodos para fazer o teste: o PGT-A e o PGT-M. O primeiro é indicado para identificar anormalidades cromossômicas e o segundo, para rastrear doenças genéticas.
O PGT-A pode evitar anormalidades cromossômicas como:
O PGT-M pode identificar as seguintes doenças hereditárias:
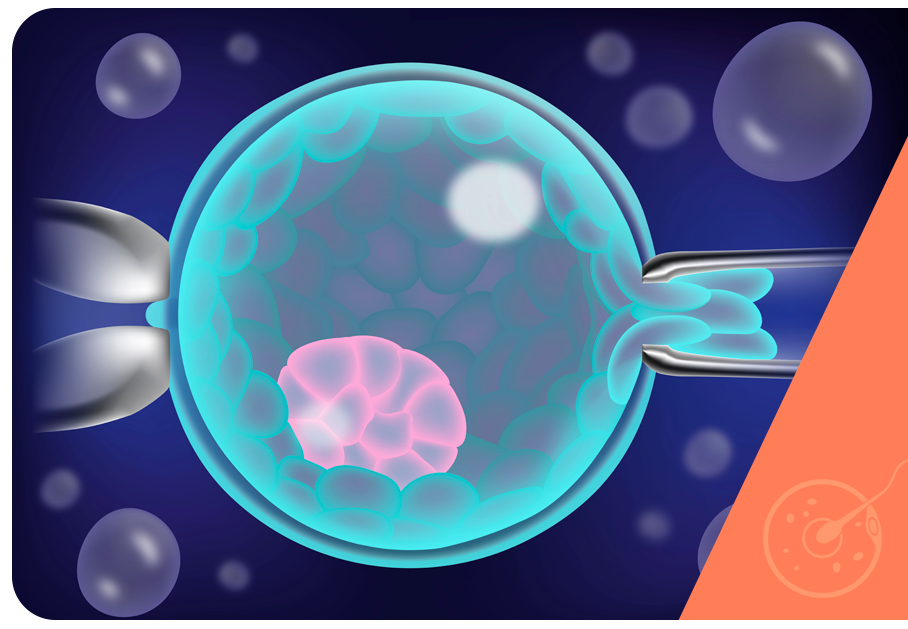
Durante a etapa de cultivo embrionário, a biópsia dos embriões é realizada, um procedimento em que algumas células dos embriões são retiradas para análise. O procedimento é seguro e o desenvolvimento dos embriões permanecem sendo observados (biópsia em D3) ou criopreservados (biópsia em D5).
A tecnologia NGS (tecnologia de sequenciamento de nova geração) analisa o DNA coletado de cada um dos embriões para detectar a presença de alguma anormalidade cromossômica ou doença genética. Os embriões que possuem alguma alteração são descartados. Os demais podem ser transferidos para o útero da paciente ou são criopreservados para serem usados no futuro.
O PGT é realizado durante o cultivo embrionário da FIV, sendo a única forma de impedir que alterações cromossômicas e doenças genéticas sejam transmitidas dos pais para os seus descendentes. Ele analisa o DNA das amostras coletadas para que sejam transferidos para a mãe apenas os embriões saudáveis.
A FIV é técnica de reprodução assistida mais completa, por isso, ela é recomendada para diversos casos de infertilidade. Assim como o PGT, a FIV possui outras técnicas complementares. Toque aqui e saiba mais sobre elas!
MaisEntre 6% a 16% das mulheres são afetadas pela SOP, uma das principais causas de distúrbios ovulatórios. Clique aqui e entenda a relação entre a SOP e a infertilidade!
A síndrome dos ovários policísticos (SOP) é uma doença multifatorial que atinge os ovários, afetando entre 6% a 16% das mulheres. Os ovários fazem parte do sistema reprodutor feminino, sendo responsáveis pela produção de hormônios e dos óvulos. A cada ciclo menstrual, um óvulo é liberado dos folículos ovarianos para a fecundação.
A SOP é uma das principais causas de distúrbios ovarianos que podem afetar a fertilidade feminina. Neste artigo, vamos mostrar a relação entre a SOP e a infertilidade. E ainda, como a reprodução assistida pode ajudar nesses casos.
Continue a leitura e confira!
A SOP é uma síndrome multifatorial provocada por um desequilíbrio dos hormônios androgênios (como a testosterona). Com isso, cistos são formados nos ovários e alteram a estrutura ovariana. Entre as principais características da SOP estão o hiperandrogenismo e a anovulação crônica.
O hiperandrogenismo é caracterizado pelo aumento da produção de hormônios androgênios, provocando sintomas como acne, aumento de pelos e da oleosidade da pele.
A anovulação crônica é a ausência da ovulação, sendo um dos fatores que levam à infertilidade feminina. Sem a liberação do óvulo não é possível engravidar.
Uma das principais características da SOP é o hiperandrogenismo. O aumento de hormônios androgênicos provoca uma série de sintomas que podem afetar a autoestima de muitas mulheres, como:
A SOP também causa diversas alterações no ciclo menstrual. Entre elas, temos:
A SOP é a principal causa de ciclos anovulatórios ou com disovulia, que podem causar infertilidade. A ausência ou distúrbio da ovulação dificulta a gravidez e o desequilíbrio hormonal característico da síndrome aumenta o risco de abortamentos, diabetes gestacional e pré-eclâmpsia.
A SOP não tem cura, por isso, o seu tratamento tem o objetivo de aliviar os sintomas e melhorar a qualidade de vida da paciente. A escolha do tratamento é individualizada e, entre os fatores mais relevantes, está o desejo da paciente engravidar naquele momento.
Caso não tenha interesse em engravidar, o tratamento mais utilizado consiste na administração de anticoncepcionais orais e hormônios esteroides para diminuir os sintomas de hiperandrogenismo.
Para as pacientes que desejam engravidar, as técnicas de reprodução assistida menos complexas, como a relação sexual programada, são muito indicadas. Elas utilizam medicamentos hormonais para estimular o desenvolvimento e a liberação dos óvulos para a fecundação. As técnicas se dividem em duas categorias: baixa e alta complexidade. A seguir, saiba mais sobre elas.
As técnicas de reprodução assistida para os casos de SOP são: a relação sexual programada (RSP), inseminação intrauterina e a fertilização in vitro (FIV). As duas primeiras são classificadas como de baixa complexidade, pois há nenhum ou muito pouco uso de técnicas laboratoriais nos gametas (óvulo e espermatozoide). Nelas, a fecundação ocorre “in vivo”, nas trompas. A FIV, no entanto, utiliza processos modernos e a sua etapa de fecundação ocorre em um laboratório, sendo classificada como de alta complexidade.
Todas as técnicas utilizam a estimulação ovariana como primeira etapa do processo, induzindo assim a ovulação, corrigindo o distúrbio ovulatório presente na SOP.

A estimulação ovariana utiliza medicamentos hormonais para estimular o crescimento de folículos ovarianos. Dentro de cada um deles, há um óvulo. Durante essa etapa, a paciente faz ultrassonografias seriadas para avaliar o crescimento dos folículos.
Na relação sexual programada, o objetivo da estimulação ovariana é desenvolver entre um a três óvulos. Um número maior do que três aumentaria a possibilidade de uma gravidez múltipla, colocando em risco a saúde da mãe e do bebê. A técnica é indicada para pacientes de até 37 anos e com uma boa saúde reprodutiva, assim como o seu parceiro.
O processo da RSP é muito parecido com o que ocorre em uma gestação natural. Por meio das ultrassonografias é possível identificar quando a ovulação acontecerá, induzida pelos medicamentos hormonais. Com essa informação, o casal deve intensificar as relações sexuais durante esse período.
A inseminação intrauterina é muito semelhante a RSP. Nesse procedimento, há uma capacitação espermática no laboratório de andrologia, isto é, lavagem com seleção dos melhores espermatozoides (boa motilidade e morfologia), que serão depositados no útero através de um cateter no momento da ovulação, aproximando os gametas.
Com a FIV, o objetivo da estimulação ovariana é desenvolver o maior número de folículos ovarianos. Quanto mais folículos, mais óvulos e, consequentemente, maiores serão as chances de o tratamento ser bem-sucedido.
Quando os folículos atingem o tamanho ideal, eles são coletados em um processo chamado de punção folicular. Os espermatozoides do parceiro também são coletados e a fecundação acontece em um laboratório por meio da técnica ICSI. Após alguns dias de desenvolvimento, os embriões são transferidos para o útero da paciente. A FIV é indicada para mulheres acima dos 37 anos e para os casos em que a SOP não é o único fator que está dificultando a gravidez.
A SOP é uma doença multifatorial provocada por um desequilíbrio hormonal de androgênios. Os seus sintomas afetam a autoestima, a qualidade de vida e também podem causar infertilidade. Para as mulheres que desejam engravidar, as técnicas de reprodução assistida são o tratamento mais indicado, sendo a FIV a técnica com maior taxa de sucesso.
Neste artigo, abordamos a relação entre a SOP e a infertilidade. Para mais informações sobre a doença, acesse a nossa página institucional sobre a síndrome dos ovários policísticos!
MaisOs endometriomas estão entre as manifestações mais comuns da endometriose. O diagnóstico precoce evita o avanço da doença, que pode levar à infertilidade. Clique aqui e sabia como ele é realizado!
A endometriose é uma doença que atinge milhões de mulheres durante a vida adulta. Ela pode provocar diversas complicações, entre elas, a infertilidade. A presença de endometriomas é uma das suas principais formas de manifestação, atingindo entre 20% a 40% dos casos.
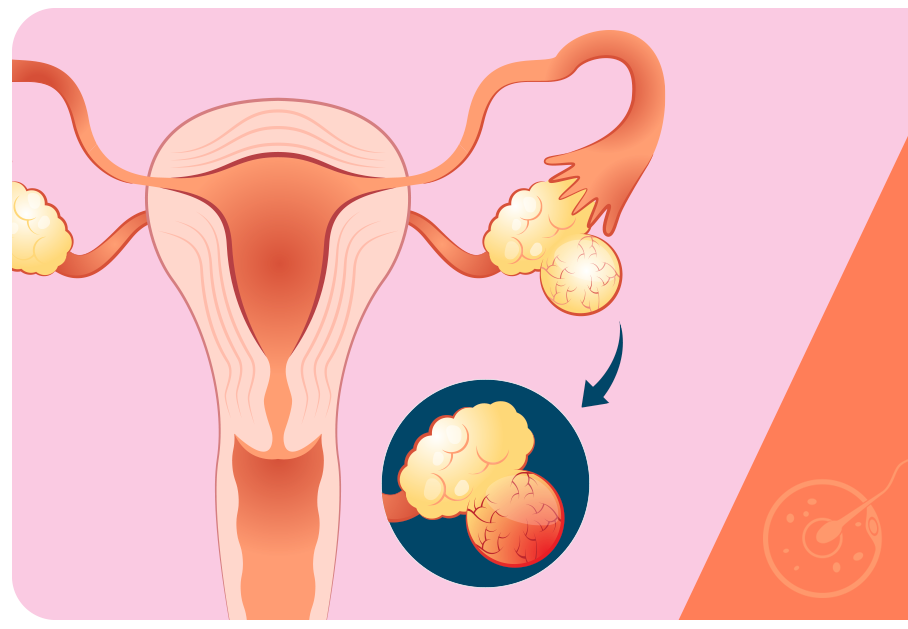
Endometriomas são cistos que se formam nos ovários, sendo a principal característica da endometriose ovariana, um dos tipos da doença. A presença dos cistos pode comprometer a qualidade e a quantidade dos óvulos e, com isso, causar infertilidade e outros sintomas.
A endometriose é uma doença multifatorial caracterizada pela presença de células endometriais fora do endométrio. No caso dos endometriomas, eles são encontrados nos ovários.
Neste artigo, vamos abordar as principais informações sobre os endometriomas, principalmente, quais exames são realizados para confirmar o seu diagnóstico.
Boa leitura!
A endometriose é uma doença que, em geral, demora para ser diagnosticada. Alguns dos seus sintomas são confundidos com os que ocorrem durante o período menstrual. Com isso, muitas mulheres não levam a sério os sinais da doença e demoram a procurar ajuda médica.
Entre os sintomas mais comuns dos endometriomas, estão:
A infertilidade é um dos sintomas mais graves dos endometriomas. Os cistos que se fixam nos ovários podem comprometer a reserva ovariana e diminuir a qualidade e a quantidade de gametas femininos. Além disso, as aderências em torno do ovário podem afetar a ovulação — processo de liberação do óvulo para a fecundação — se torna mais difícil.
Para cistos com tamanho inferior a 4 cm, os endometriomas podem ser assintomáticos. Nesses casos, a dificuldade para engravidar pode ser o fator decisivo para a mulher ir ao médico investigar a doença.
Os endometriomas também são conhecidos como “cistos de chocolate”, por apresentarem uma cor castanha e paredes espessas. Eles possuem tamanhos variados e podem atingir um ovário (unilateral) ou ambos (bilateral). Durante a consulta médica, o relato dos sintomas e o exame físico levantam as suspeitas de endometriomas. Cistos grandes podem ser percebidos pelo exame físico.
A ultrassonografia transvaginal e a ressonância magnética são os exames mais solicitados para detectar os endometriomas. Ambos são exames de imagem que possibilitam uma visão abrangente dos órgãos do sistema reprodutor.
A ultrassonografia transvaginal é um exame de imagem muito utilizado para diagnosticar uma série de doenças que podem atingir o sistema reprodutor feminino. O exame é simples e rápido, sendo frequentemente realizado na rotina ginecológica para prevenção. Ele permite a visualização da região pélvica, sendo capaz de confirmar a presença de cistos ovarianos maiores do que 2 cm de diâmetro.
A ressonância magnética é muito usada para o diagnóstico de endometriose ovariana e infiltrativa profunda (o tipo mais grave da doença). Ela possibilita uma avaliação completa da região pélvica.
Endometriomas pequenos, a partir de 1 cm de diâmetro, são detectados pela RM. O exame consegue identificar o número e o tamanho dos cistos com muita precisão. Ele demanda uma preparação prévia da paciente no dia anterior, como o uso de um laxativo e a realização de uma dieta com pouca ingestão de alimentos.
A confirmação do diagnóstico se dá pelo resultado da análise histopatológica do endometrioma ou pela presença dos seguintes fatores:
Os endometriomas confirmam a endometriose de grau III (estágio moderado), que pode evoluir para o grau IV (estágio grave). Dessa forma, é possível que a paciente possua múltiplas lesões endometriais na pelve.
A partir da confirmação do diagnóstico é possível avaliar as possibilidades de tratamento. A escolha deve ser feita pelo médico, considerando:
O tratamento cirúrgico é indicado para os casos em que a doença está progredindo ou a fertilidade da paciente está comprometida. Em geral, ela é realizada por videolaparoscopia. Por ser uma cirurgia minimamente invasiva, o risco de complicações é menor, assim como o seu o pós-operatório.
No entanto, mesmo após a cirurgia, a fertilidade da paciente pode não ser restaurada. Nesse caso, a fertilização in vitro (FIV) é a técnica de reprodução assistida mais indicada para as mulheres que desejam ter filhos.
Os endometriomas são cistos que se formam nos ovários, sendo uma das manifestações da endometriose. O diagnóstico é feito por exames de imagem, como a ultrassonografia transvaginal e a ressonância magnética. Em caso de infertilidade, a mulher pode optar pela reprodução assistida para ter filhos. A fertilização in vitro é a técnica mais indicada para pacientes com endometriomas.
Além da endometriose ovariana, a doença também pode ser classificada como endometriose peritoneal superficial e endometriose infiltrativa profunda. Confira as suas principais características na nossa página dedicada à endometriose!
MaisAtualmente, a FIV (fertilização in vitro) é uma das técnicas de reprodução assistida mais recomendadas no mundo, especialmente por alcançar boas taxas de sucesso e por ser bastante abrangente, atendendo a diversos tipos de situações. O princípio da FIV é possibilitar a coleta de gametas […]
Atualmente, a FIV (fertilização in vitro) é uma das técnicas de reprodução assistida mais recomendadas no mundo, especialmente por alcançar boas taxas de sucesso e por ser bastante abrangente, atendendo a diversos tipos de situações.
O princípio da FIV é possibilitar a coleta de gametas femininos e masculinos e promover a fecundação in vitro, com posterior transferência dos embriões obtidos em laboratório para o útero materno.
Dependendo do motivo que leva a mulher ou o casal a optar pela FIV, algumas técnicas complementares podem potencializar os resultados da fertilização in vitro, como a ICSI (injeção intracitoplasmática de espermatozoide), o congelamento de óvulos e embriões e a aplicação do teste genético pré-implantacional (PGT).
Para os casos em que a FIV é realizada em mulheres com mais de 39 anos ou em casais com histórico familiar de doenças genéticas, a etapa de cultivo embrionário permite a aplicação do PGT.
Esses testes vasculham a existência dessas condições hereditárias e também de outras comorbidades genéticas que os embriões possam apresentar.
Nos acompanhe na leitura do texto a seguir e saiba mais sobre como o PGT é realizado na FIV e quais as suas vantagens.
O teste genético pré-implantacional (PGT) é um procedimento que analisa o embrião em busca de alterações genéticas, cromossômicas ou gênicas, que possam resultar em problemas de saúde ou para a gestação em si.
Existem dois tipos principais de testagens: o PGT-M, que busca por anomalias em genes (monogênica) ou sequências de genes (poligênica), e o PGT-A, que analisa alterações cromossômicas, numéricas ou estruturais.
As alterações detectadas pelo PGT-M podem ser hereditárias ou não, enquanto as anomalias cromossômicas, explicitadas pelo PGT-A, são decorrentes de falhas nas primeiras fases da clivagem.
O histórico familiar do casal para doenças hereditárias e os casos das mulheres mais velhas em tratamento com a FIV, o PGT deve ser feito para garantir que não haja transmissão dessas comorbidades para as próximas gerações e para evitar perdas gestacionais ou bebês doentes decorrentes desses problemas genéticos.

O PGT é realizado em células do embrião obtido por biópsia no laboratório de FIV, já que a análise precisa sempre partir do cariótipo do embrião.
Esse procedimento é impossível de ser feito na gestação por vias naturais, por dois motivos: o acompanhamento do momento exato da fecundação in vivo é bastante difícil e incerto e a coleta de células para a biópsia deveria atravessar a barreira uterina para executar essa tarefa e isso poderia levar ao abortamento imediato do embrião.
Por isso, é necessário que os primeiros estágios de desenvolvimento embrionário aconteçam em ambiente laboratorial, para que o embriologista possa coletar o material da biópsia sem causar danos nem para o embrião nem para a gestação em si.
Após a fecundação, os embriões são cultivados de 3 a 5 dias em um ambiente bioquímico artificial, que simula o interior das tubas uterinas e útero.
Nessa etapa, as células embrionárias se dividem sucessivamente (clivagem), multiplicando-se. É durante esse período que o desenvolvimento é observado pelo embriologista e que a biópsia das células embrionárias deve ser feita.
A biópsia pode ser feita no 3º dia de desenvolvimento ou em estágio de blastocisto (dia 5, 6 ou 7), dependendo do caso, por isso a individualização do tratamento sempre é importante.
O NGS (sequenciamento de nova geração) é a tecnologia utilizada para análise do PGT. Nela, é possível comparar trechos do DNA embrionário com as sequências conhecidas de genes que causam determinadas doenças genéticas. Essa etapa é realizada em laboratório de genética especializado para análise de células embrionárias.
Leia mais acessando o link.
Mais
