O momento que o embrião se fixa na parede do útero, a chamada implantação embrionária, é uma etapa crucial para que ocorra uma gestação. O aparelho reprodutor feminino busca criar as melhores condições para que isso aconteça. A cada ciclo, um óvulo é liberado por […]
O momento que o embrião se fixa na parede do útero, a chamada implantação embrionária, é uma etapa crucial para que ocorra uma gestação. O aparelho reprodutor feminino busca criar as melhores condições para que isso aconteça.
A cada ciclo, um óvulo é liberado por um dos ovários e segue em direção à tuba uterina, onde poderá vir a ser fecundado por um espermatozoide. Isso pode ocorrer de maneira natural caso a mulher tenha relações sexuais sem o uso de métodos contraceptivos durante o período fértil. Se a fecundação for bem-sucedida, será formado um embrião, que se deslocará para o útero e precisa se fixar na parede uterina para viabilizar a gestação.
Para que isso ocorra, o endométrio, mucosa que reveste o útero, se torna mais espesso devido à ação dos hormônios. Dessa forma, o embrião encontrará as condições adequadas para se implantar.
Algumas doenças, porém, podem dificultar ou impedir o processo de implantação embrionária, dificultando ou impedindo que a gestação se concretize. Entre elas estão os miomas, tumores benignos que se desenvolvem na musculatura do útero. Continue a leitura para saber mais.
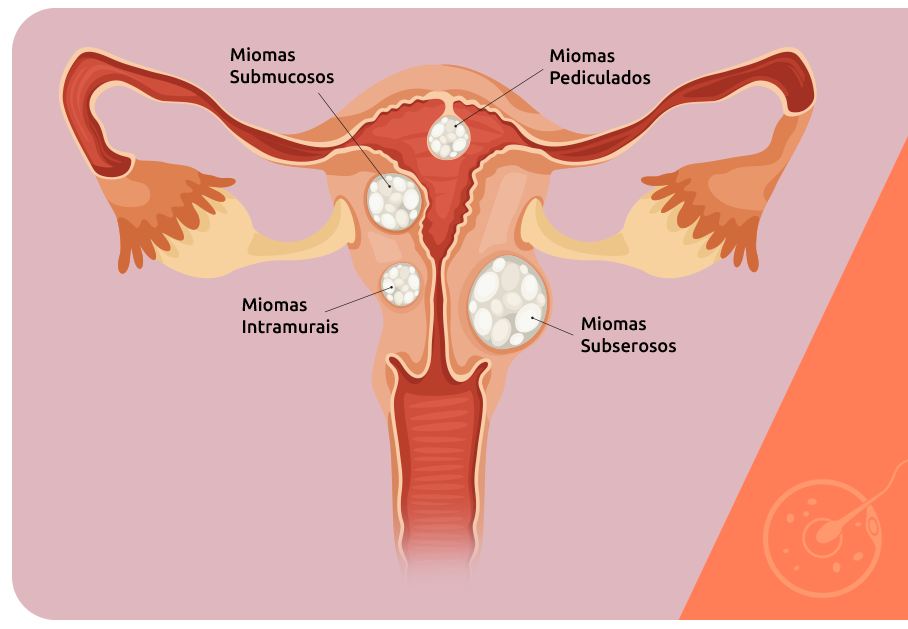
Os miomas são tumores benignos que se desenvolvem no miométrio, camada média do útero, a partir de células musculares. De acordo com sua localização, eles podem ser classificados em:
A interferência dos miomas na fertilidade depende do local onde eles se formam, bem como da sua dimensão. Os submucosos, que invadem a cavidade uterina, são os que mais levam à infertilidade, pois podem tornar mais difícil ou mesmo impedir a implantação do embrião no útero.
A maior parte (75%) das mulheres com miomas não apresentam sintomas. Em alguns casos, porém, a doença pode causar:
Caso a paciente consiga engravidar, mesmo um mioma antes assintomático pode afetar a gestação, causando aborto espontâneo, parto prematuro, sangramento excessivo após o nascimento do bebê e posição anormal do bebê no momento do parto.
Os miomas normalmente são diagnosticados por meio de exames de imagem, como ultrassonografia ou ressonância magnética. Quando esses tumores não causam sintomas, não é necessário fazer nenhum tipo de tratamento, apenas um acompanhamento médico periódico. Já nos casos em que há queixa de infertilidade ou outros sintomas que afetem a qualidade de vida da mulher, é possível tratar o(s) mioma(s).
As opções de tratamento incluem medicamentos capazes de diminuir os sintomas e reduzir tamanho do mioma, bem como cirurgia de remoção do útero por completo ou apenas do mioma. Um procedimento cirúrgico costuma ser indicado em casos de crescimento muito rápido do mioma, sangramento contínuo ou repetitivo, dores severas ou persistentes e outros problemas, como sintomas urinários ou dor durante a relação sexual.
Quando a paciente não tem a intenção de engravidar e busca resolver o problema definitivamente, é possível optar pela histerectomia, procedimento que consiste na remoção total do útero. Já as mulheres que desejam ter filhos podem optar pela miomectomia, cirurgia em que se remove somente o(s) mioma(s). É importante ressaltar que esse tipo de procedimento retira os miomas existentes, mas não impede que novos se desenvolvam posteriormente.
Após uma miomectomia, a mulher tende a melhorar suas chances de conceber naturalmente. Caso isso não ocorra, é possível recorrer a técnicas de reprodução assistida, como a fertilização in vitro (FIV). Nessa técnica, os óvulos e espermatozoides são coletados e a fertilização é realizada em laboratório. Posteriormente, o embrião – ou embriões – é transferido para o útero da paciente na expectativa de conseguir uma gravidez.
No entanto, assim como em uma gestação natural, a fase de implantação embrionária é fundamental para a FIV. Dessa forma, a técnica não é indicada para mulheres que tenham a fertilidade afetada pela presença de miomas antes de um procedimento para retirá-los.
Os miomas, portanto, podem ou não interferir na fertilidade, de acordo com o seu tamanho e localização. O tratamento dependerá de uma avaliação médica criteriosa sobre a paciente e, caso a mulher queira engravidar, pode ser avaliada a possibilidade de utilizar técnicas de reprodução assistida.
Para saber mais sobre miomas uterinos, os tipos existentes da doença e as possibilidades de tratamento, clique aqui.
MaisEntenda como funciona a estimulação ovariana nas diferentes técnicas de reprodução assistida
Se você já leu ou ouviu algo sobre reprodução assistida, deve ter se deparado com a expressão “estimulação ovariana”. Isso porque todas as técnicas de reprodução assistida existentes hoje começam com esse processo. Mas você sabe como esse tratamento funciona? Para entender melhor o que é estimulação ovariana, primeiro é necessário compreender a função dos ovários no organismo feminino.
Os dois ovários da mulher são os órgãos responsáveis pela produção dos óvulos, gametas femininos essenciais para a reprodução humana. Esses óvulos se desenvolvem dentro de folículos, bolsas cheias de líquido que acompanham a mulher desde o nascimento.
Na puberdade, a menina tem a menarca, sua primeira menstruação, e a partir daí os ciclos menstruais iniciam um processo contínuo para permitir a concepção e a gestação. É o início da chamada vida fértil da mulher, que irá até a menopausa, a última menstruação, que ocorre por volta dos 50 anos de idade.
Durante todo esse tempo, a cada ciclo menstrual, um dos ovários libera somente um óvulo para ser fecundado, que segue em direção à tuba uterina adjacente. Caso ocorra a fertilização, e consequente formação de um embrião, ele continuará seu caminho em direção ao útero onde deve se implantar para iniciar uma gravidez.
Para aumentar as chances de sucesso, o primeiro passo das técnicas de reprodução assistida é a estimulação ovariana, tratamento em que a mulher administra medicamentos hormonais para produzir mais de um óvulo por ciclo. Continue a leitura para saber mais.

Como explicado acima, a cada ciclo menstrual apenas um óvulo é liberado durante a ovulação. Nem sempre esse óvulo tem a qualidade necessária para ser fecundado pelo espermatozoide e formar um embrião. A estimulação ovariana vem para aumentar o número de óvulos liberados naquele ciclo, melhorando as chances de que haja pelo menos um com qualidade suficiente, favorecendo uma possível fertilização.
Esse tratamento é realizado por meio da administração de hormônios, por via oral ou injetáveis. Durante o período do tratamento, que começa nos primeiros dias do ciclo menstrual e vai até a ovulação, a paciente passa por ultrassonografias periódicas, com o objetivo de acompanhar o crescimento dos folículos ovarianos.
De acordo com a resposta dos ovários da paciente, a dose dos hormônios pode ser ajustada ao longo desse processo, para se chegar ao resultado esperado.
Quando, por meio dos exames de ultrassom, o médico verifica que os folículos chegaram ao tamanho desejado, é administrado o hormônio gonadotrofina coriônica humana (hCG), para induzir a ovulação.
De acordo com a técnica de reprodução assistida utilizada, o tratamento de estimulação ovariana pode ter algumas diferenças. Confira abaixo:
Também chamada de coito programado (CP), a RSP é uma técnica de reprodução assistida de baixa complexidade, na qual a estimulação ovariana é controlada para sejam produzidos, no máximo, três óvulos no ciclo. Dessa forma, aumenta-se a chance de concepção ao mesmo tempo em que se mantém baixo o risco de gravidez gemelar.
A estimulação pode ser feita com o uso de hormônios via oral ou injetáveis, de acordo com a orientação médica. Após a indução da ovulação, o casal é orientado a ter relações sexuais, para que a fertilização ocorra dentro do corpo da mulher.
A IIU, popularmente conhecida como inseminação artificial (IA), tem média complexidade e normalmente são utilizados medicamentos injetáveis durante a fase de estimulação ovariana. Essa etapa também é controlada para que não sejam liberados mais de três óvulos, minimizando as chances de gravidez de gêmeos.
Depois da administração do hCG, é agendado o procedimento para introduzir no útero da mulher o sêmen do parceiro, que é colhido por meio da masturbação ou, se necessário, por outras técnicas de coleta a partir dos testículos ou epidídimos.
Na FIV, técnica de reprodução assistida de alta complexidade, a estimulação ovariana é feita sempre com medicamentos injetáveis, e o objetivo é que sejam produzidos o máximo de óvulos possíveis. Isso porque os gametas são utilizados para fazer a fertilização em laboratório, diferente das técnicas anteriores, em que a fecundação ocorre no interior do corpo feminino.
A coleta dos folículos é realizada por meio de um procedimento de punção (aspiração), feito cerca de 36 horas depois da administração do hCG. No mesmo dia é colhido o sêmen do parceiro, para então realizar a FIV. Após um período de três a cinco dias de cultivo em laboratório, os embriões resultantes dessa fertilização são transferidos para o útero da mulher. Se houver embriões excedentes, eles podem ser congelados para serem transferidos em outro momento.
A estimulação ovariana, portanto, é uma etapa fundamental das principais técnicas de reprodução assistida, para aumentar as chances de sucesso. Para saber mais sobre o tratamento, clique aqui e leia outro conteúdo do nosso site.
MaisApós um período de tentativas sem sucesso, pessoas que desejam ter filhos devem buscar acompanhamento especializado para averiguar a causa do problema. No passado, a mulher era considerada a principal responsável pela capacidade reprodutiva do casal. Hoje, temos mais informações sobre o assunto e sabemos […]
Após um período de tentativas sem sucesso, pessoas que desejam ter filhos devem buscar acompanhamento especializado para averiguar a causa do problema. No passado, a mulher era considerada a principal responsável pela capacidade reprodutiva do casal.
Hoje, temos mais informações sobre o assunto e sabemos que a infertilidade masculina também tem grande participação nas dificuldades de reprodução. Em aproximadamente 30% dos casos, a infertilidade é causada por fatores exclusivamente masculinos, enquanto em 20% deles têm causas masculinas e femininas combinadas.
Para explorar essa questão com mais profundidade, elaboramos este post. Leia atentamente e entenda o que caracteriza a infertilidade nos homens, quais as causas e alternativas de tratamento. Descubra, ainda, qual é o papel da reprodução assistida diante desse problema.
A infertilidade masculina é caracterizada principalmente por condições como azoospermia e oligozoospermia. O primeiro termo se refere à ausência de espermatozoides no líquido seminal, enquanto o segundo consiste na produção reduzida de gametas. Outros fatores associados às dificuldades reprodutivas do homem são bloqueios no canal de ejaculação, alterações na função espermática e disfunções sexuais.
Exames específicos, sobretudo o espermograma, ajudam a detectar as causas da infertilidade masculina. Além de mensurar a quantidade de espermatozoides, a avaliação diagnóstica também investiga a qualidade dos gametas, considerando sua vitalidade, morfologia e motilidade.
Importante saber que, mesmo que o homem seja diagnosticado como infértil, sua parceira também deve passar por avaliação. Por meio dos exames principais, é possível verificar se também há algum fator de infertilidade feminina. Essas respostas orientam o tratamento mais apropriado.
A infertilidade masculina é provocada por fatores que afetam as funções reprodutivas e que podem interferir na espermatogênese — processo de produção das células germinativas. Além disso, a qualidade dos gametas também pode ser prejudicada, assim como seu transporte até o líquido ejaculado.
Confira as causas mais comuns da infertilidade masculina!
A varicocele é uma doença caracterizada pela presença de varizes nos testículos. Esse problema diminui a oxigenação e altera a temperatura na região da bolsa testicular, afetando a produção dos espermatozoides.
Hormônios sexuais, como a testosterona, estão diretamente relacionados ao funcionamento do sistema reprodutor masculino. Quadros de caxumba e diabetes e doenças inflamatórias como orquite, uretrite e epididimite podem contribuir para o desequilíbrio hormonal.
Anormalidades cromossômicas, sejam elas numéricas ou estruturais, também podem interferir no processo de espermatogênese, além de afetar a qualidade dos gametas.
Determinadas doenças infecciosas podem causar aderências no canal que transporta os espermatozoides até a ejaculação, obstruindo sua passagem. Clamídia e gonorreia são exemplos de quadros que levam à essa condição, assim como fibrose cística, tumores, traumas e lesões cirúrgicas.
Os problemas de ordem sexual também prejudicam a fertilidade masculina, como disfunção erétil, ejaculação precoce e ejaculação retrógrada. Anomalias anatômicas são outra condição capaz de dificultar a função sexual.
Por fim, hábitos nocivos também podem prejudicar a capacidade reprodutiva do homem. Consumo excessivo de álcool, tabagismo, uso de drogas e de determinados medicamentos, como esteroides anabolizantes, são exemplos de comportamentos que podem alterar a produção de gametas e a função espermática.
Da mesma forma, causas ambientais como a exposição frequente ao calor, à radiação ou a substâncias tóxicas também são fatores de risco para a infertilidade masculina.
Para diagnosticar o quadro, o espermograma é solicitado como primeiro método de avaliação. Conforme os resultados, outros exames podem ser feitos, como dosagens hormonais, ultrassonografia da bolsa escrotal, testes de função espermática e de fragmentação do DNA espermático.
Os tratamentos são definidos de acordo com a causa identificada, contemplando intervenção medicamentosa, cirúrgica e técnicas de reprodução assistida.
O tratamento farmacológico é indicado nos casos de desequilíbrio hormonal, doenças infecciosas e para melhorar a função sexual. Já os procedimentos cirúrgicos são realizados para corrigir varicocele e para desobstruir os ductos que fazem o transporte dos espermatozoides. A reprodução assistida, por sua vez, dispõe de técnicas específicas para tratar a infertilidade masculina.
A técnica mais bem-sucedida para viabilizar uma gestação, até nos casos mais graves de infertilidade masculina, é a FIV (fertilização in vitro) com ICSI (injeção intracitoplasmática de espermatozoides).
Na FIV, os gametas passam por técnicas de preparo seminal e são selecionados os de melhor qualidade, com base em padrões de morfologia e motilidade. Com a ICSI, os espermatozoides selecionados são injetados dentro dos óvulos com chances aumentadas de que a fertilização ocorra.
Quando os exames indicam a hipótese diagnóstica de alterações cromossômicas, outra técnica pode ser aplicada para analisar as células embrionárias: o teste genético pré-implantacional (PGT). Assim, participam da transferência para o útero somente os embriões que não apresentam riscos de doenças genéticas ou problemas cromossômicos.
Se, em casos severos, a infertilidade masculina não puder ser revertida, ainda há a possibilidade de conseguir uma gestação com a doação de sêmen.
Para aprofundar suas informações sobre o assunto que abordamos neste post, leia agora nosso texto institucional e saiba mais sobre a infertilidade masculina.
MaisConsiderada uma técnica de alta complexidade, a FIV (fertilização in vitro) é a principal forma de tratamento da reprodução assistida e é indicada para uma ampla gama de casos de infertilidade. Durante o processo da FIV, diferentes técnicas são realizadas. Existem os procedimentos principais e […]
Considerada uma técnica de alta complexidade, a FIV (fertilização in vitro) é a principal forma de tratamento da reprodução assistida e é indicada para uma ampla gama de casos de infertilidade.
Durante o processo da FIV, diferentes técnicas são realizadas. Existem os procedimentos principais e os recursos complementares, que são aplicados conforme a especificidade da situação.
A transferência embrionária é uma das etapas principais da FIV e é sobre isso que vamos falar neste post. Leia o que vem a seguir e saiba o que é e como é realizada a transferência de embriões, entre outras informações relevantes sobre o tema.
A transferência embrionária é a última etapa da FIV e representa o momento em que os embriões são colocados no útero da paciente. Antes disso, existem vários outros procedimentos que fazem parte do tratamento.
Os embriões são transferidos após o período de cultivo, que tem duração de três a cinco dias, podendo ser transferidos no estágio de clivagem ou de blastocisto.
Antes de transferir os embriões, é possível verificar se o útero está preparado para recebê-los. A paciente pode ainda fazer uso de medicamentos hormonais para melhorar a receptividade do endométrio e elevar as chances de implantação.
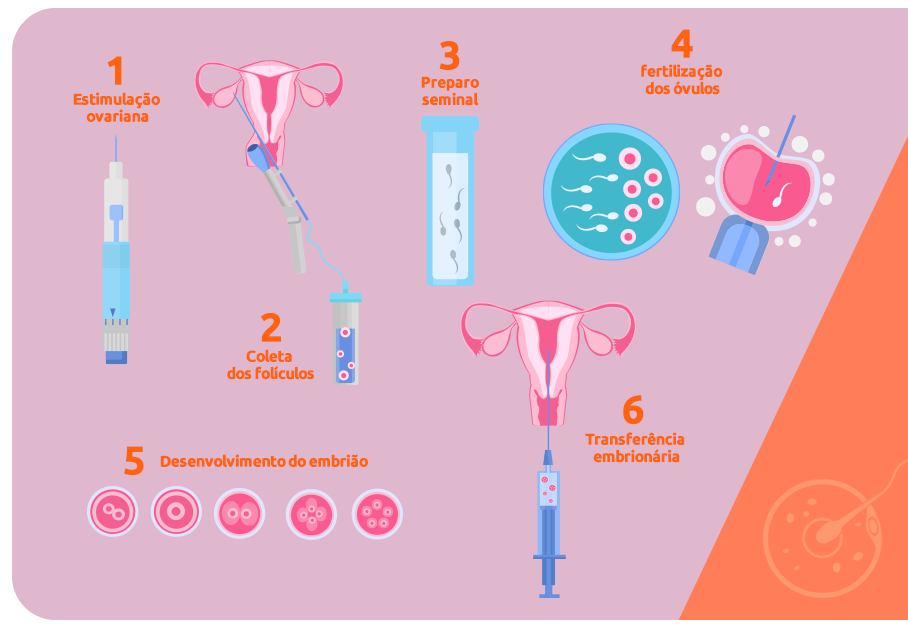
A FIV é um tratamento de alta complexidade e que envolve uma série de procedimentos até que o embrião chegue ao útero da futura mãe. A primeira etapa do processo é a estimulação ovariana, que envolve o uso de hormônios específicos para promover o desenvolvimento dos folículos e a produção de um número maior de óvulos.
Após a estimulação ovariana e indução da ovulação — mas antes que os óvulos sejam liberados no organismo da mulher — é feita a coleta dos folículos e os gametas são retirados em laboratório. Nessa mesma etapa do tratamento, também é realizada a coleta de espermatozoides e o preparo seminal.
A terceira fase da FIV inclui a fertilização dos óvulos. O método mais utilizado nos dias atuais é a injeção intracitoplasmática de espermatozoides (ICSI). Com essa técnica, os gametas masculinos são micromanipulados e injetados nos óvulos, com mais chances de fecundá-los.
Na etapa seguinte, os óvulos fertilizados passam por cultivo embrionário e são observados durante os primeiros estágios de divisão celular. Após alguns dias, os embriões formados são transferidos para o útero e os excedentes, quando houver, são congelados para uma gravidez futura ou para doação.
A transferência embrionária é simples, rápida e indolor. Portanto, não requer anestesia e internação em centro hospitalar. O procedimento é feito em ambulatório, com a ajuda de um cateter específico e um aparelho de ultrassom. Logo após, a mulher pode retornar às suas atividades cotidianas, sem necessidade de repouso, enquanto aguarda o dia de fazer o teste de gravidez.
As técnicas de reprodução assistida são orientadas pelas normas éticas do Conselho Federal de Medicina (CFM). Entre os pontos levantados pela Resolução nº 2168 está o número de embriões a serem transferidos na FIV, sendo que a quantidade é definida de acordo com a idade da mulher:
A transferência pode ser feita com mais de um embrião para aumentar as chances de gravidez, uma vez que nem sempre há sucesso na implantação. Observe que a quantidade aumenta conforme a faixa etária — isso é explicado pelo declínio natural da fertilidade feminina com o avanço da idade.
Em contrapartida ao aumento das chances de gravidez, a transferência múltipla também pode resultar em gestação gemelar, o que sugere alguns riscos obstétricos. Por isso, o número de embriões a serem transferidos é menor em mulheres com idade fértil.
Esses dois conceitos estão presentes na FIV. Mas, apesar de ambos estarem relacionados ao mesmo processo, representam momentos diferentes.
A transferência se refere ao procedimento de colocar os embriões gerados em laboratório no útero da paciente. A implantação, por sua vez, também ocorre na gestação natural e é caracterizada pela fixação do embrião na parede uterina, isto é, no endométrio — implantação, fixação e nidação são termos sinônimos.
Tanto na gravidez espontânea quanto na FIV, pode haver falhas de implantação embrionária. Nesses casos, é preciso investigar as causas do problema e encontrar a melhor forma de tratamento.
Como vimos, a transferência embrionária é uma das etapas da FIV e completa a sequência do tratamento. Com essa técnica, as chances de gravidez são elevadas para pessoas com diversos fatores de infertilidade. Mas cada caso deve ser minuciosamente avaliado para saber quais procedimentos podem ser realizados.
Para compreender em detalhes como funciona a fertilização in vitro, acompanhe o texto que foi desenvolvido especificamente para explicar o passo a passo da FIV.
MaisA reprodução assistida transformou o cenário dos tratamentos de infertilidade com suas técnicas cada vez mais bem elaboradas. A FIV (fertilização in vitro) se destaca como um recurso avançado da medicina reprodutiva e pode viabilizar a gravidez diante de diferentes condições — até casos bem […]
A reprodução assistida transformou o cenário dos tratamentos de infertilidade com suas técnicas cada vez mais bem elaboradas. A FIV (fertilização in vitro) se destaca como um recurso avançado da medicina reprodutiva e pode viabilizar a gravidez diante de diferentes condições — até casos bem graves, como ausência de útero, o que pode ser solucionado com uma barriga de aluguel.
Além dessa técnica, há várias outras que complementam os processos de FIV e possibilitam a gestação para pessoas inférteis, como a doação de gametas. Mas, neste post, daremos enfoque à barriga de aluguel. Continue a leitura e entenda como é o procedimento e para quem é indicado.
Barriga de aluguel é um termo popular que se refere à cessão temporária de útero, ou ainda útero de substituição — uma importante técnica da reprodução assistida, indicada para mulheres com infertilidade por fatores uterinos graves, ou quando possui alguma contraindicação médica de gestar por risco para a mãe ou bebê. A opção de tratamento também tem favorecido os casais homoafetivos masculinos.
Com a cessão temporária de útero, uma mulher com perfeitas condições uterinas cede seu órgão e assume a gestação para um casal infértil. A cedente passa por uma série de avaliações físicas e psicológicas. Afinal, gerar uma criança e saber que não ficará com ela é uma experiência complexa e que também requer preparo emocional.
Apesar do termo “barriga de aluguel”, a cessão temporária de útero não pode ser realizada com caráter lucrativo ou comercial, assim como outras técnicas da reprodução assistida, como doação de gametas e embriões. Essa norma é defendida pelo Conselho Federal de Medicina (CFM), por meio da Resolução nº 2168/2017.
O CFM ainda determina que a cedente temporária de útero seja uma pessoa do círculo familiar dos futuros pais. A possibilidade se estende até o parentesco de 4º grau e inclui mãe, filha, irmã, avó, tia, sobrinha e prima.
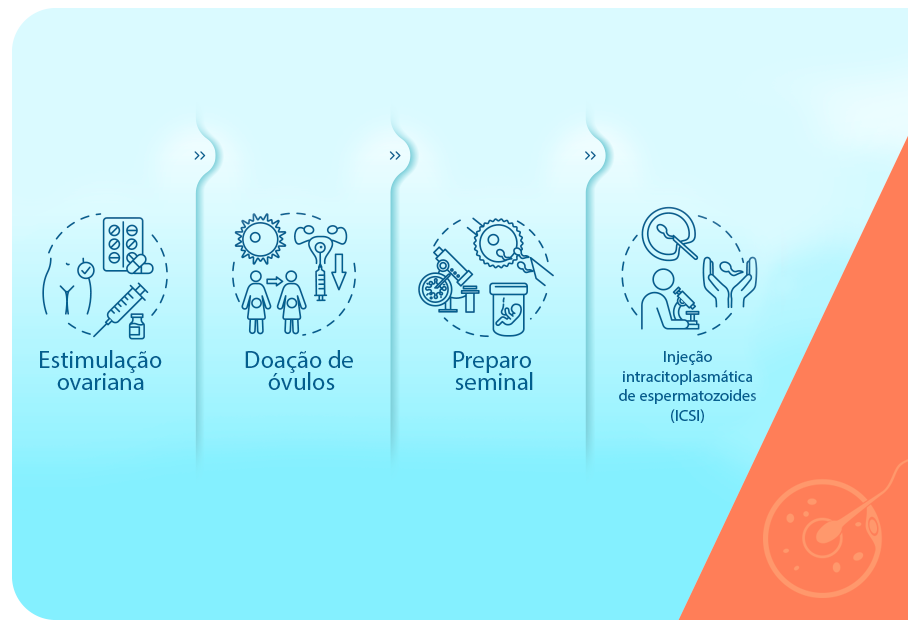
A barriga de aluguel é uma técnica complementar nos tratamentos de FIV. Portanto, o processo inclui todas as etapas necessárias para gerar o embrião e transferi-lo para o útero de substituição.
Em geral, a FIV se divide em cinco etapas principais: estimulação ovariana; punção dos folículos e preparo seminal; fertilização; cultivo dos embriões; transferência para o útero. Mas cada caso recebe direcionamento individual e pode envolver a utilização de diferentes técnicas.
Para contextualizar como funciona a cessão temporária de útero, vamos explicar de forma breve as demais etapas da FIV: o tratamento começa com a estimulação ovariana, que consiste na administração de medicamentos hormonais para desenvolver os folículos dominantes e produzir uma quantidade maior de óvulos maduros.
Mulheres que precisam recorrer à barriga de aluguel, mas que não apresentam baixa reserva ovariana (baixa quantidade de óvulos), podem passar pela estimulação ovariana e gerar um embrião com seus próprios gametas. Entretanto, pode ser preciso utilizar também outra técnica: a doação de óvulos. Esse recurso é indicado para pacientes com problemas pouca quantidade ou qualidade de óvulos, assim como para casais homoafetivos masculinos.
A segunda etapa da FIV inclui a punção folicular e o preparo seminal. Nesse momento, os espermatozoides são coletados e selecionados conforme alguns parâmetros de qualidade, como morfologia e motilidade. Enquanto isso, os gametas femininos também são analisados e preparados para a fertilização.
A fecundação ocorre em laboratório e o método mais utilizado nos tratamentos atuais é a FIV com injeção intracitoplasmática de espermatozoides (ICSI), que consiste em injetar o espermatozoide no citoplasma do óvulo. Depois disso, os embriões gerados são observados em seu desenvolvimento inicial entre dois até seis dias.
Após o período de cultivo, os embriões são transferidos para o útero. Se houver necessidade, a mulher que vai gerar o bebê pode receber medicamentos hormonais para preparar o endométrio e aumentar as chances de implantação do embrião.
A barriga de aluguel é indicada para pessoas que desejam ter um filho biológico, mas que não têm condições físicas de gerar o bebê. Entre as mulheres com fator uterino grave, o útero de substituição é recomendado nas seguintes situações:
Casais homoafetivos masculinos também têm a possibilidade de ter filhos biológicos com a cessão temporária de útero, sendo que o sêmen utilizado pode ser de um dos parceiros. Nesse caso, é preciso recorrer à doação de óvulos, isto é, os gametas de uma doadora são fecundados com os espermatozoides de um dos pacientes e transferidos para uma barriga de aluguel.
Por fim, entre as pessoas que podem solicitar a barriga de aluguel também estão os homens que querem passar pela paternidade sem uma parceira. Assim como para os casais masculinos, essa possibilidade é confirmada pelas normas éticas, as quais defendem o uso das técnicas de reprodução assistida para relacionamentos homoafetivos e pessoas solteiras.
Quer conhecer um pouco mais a respeito desse assunto? Leia também o nosso texto institucional e veja mais informações sobre barriga de aluguel!
MaisEste texto explica como é realizado o cultivo embrionário, uma etapa fundamental na FIV para a gravidez ser bem-sucedida.
Reconhecida como um problema de saúde pública pela Organização Mundial da Saúde (OMS), a infertilidade afeta homens e mulheres no mundo todo, em igual proporção. A incapacidade de ter um bebê resulta em diferentes problemas: interfere nos relacionamentos afetivos e leva ao desenvolvimento de transtornos emocionais, como por exemplo depressão e ansiedade.
No entanto, desde a década de 1970 a maioria dos problemas de infertilidade feminina pode ser solucionada pela fertilização in vitro (FIV), considerada, atualmente, a principal técnica de reprodução assistida. Em 1992, com a incorporação da injeção intracitoplasmática de espermatozoides (ICSI), os fatores masculinos de maior gravidade também passaram a ter tratamento.
A FIV é realizada em cinco diferentes etapas. O cultivo embrionário é uma delas e é fundamental para o sucesso da gravidez.
Continue a leitura e saiba como o cultivo embrionário é realizado na FIV e a importância desta etapa.
Cultivo embrionário é o termo utilizado para descrever o tempo de desenvolvimento do embrião no tratamento por FIV, antes de eles serem transferidos para o útero materno ou serem congelados, a depender do protocolo de tratamento.
No entanto, para que os embriões sejam formados, três etapas são fundamentais. A primeira é a estimulação ovariana e indução da ovulação. O procedimento utiliza medicamentos hormonais para estimular o desenvolvimento e amadurecimento de mais folículos, obtendo, assim, mais óvulos para a fecundação: aproximadamente 10.
A segunda etapa do tratamento prevê a coleta dos folículos dominantes chamada punção folicular, nos quais, em sua maioria, têm óvulos maduros. Simultaneamente o sêmen também é coletado e os espermatozoides de melhor motilidade e morfologia são selecionados por técnicas de preparo seminal.
Logo após ocorre a fecundação, na terceira etapa. A injeção intracitoplasmática tem sido o método mais utilizado para realizar a fecundação dos gametas. Os espermatozoides têm sua qualidade avaliada individualmente por um microscópio potente de alta magnificação e, posteriormente, são injetados diretamente no citoplasma do óvulo pelo embriologista, com a utilização de um aparelho bastante preciso, o micromanipulador de gametas.
O cultivo embrionário, é a etapa seguinte. Classicamente, os embriões eram cultivados até o segundo ou terceiro dia de desenvolvimento, fase conhecida como D3 ou clivagem, quando inicia a divisão celular e o embrião possui entre quatro e oito células.
No entanto, o avanço dos meios de cultura e tecnologia laboratorial, tornou possível o cultivo por mais tempo, até seis dias. Nessa fase o embrião é chamado blastocisto, possui centenas de células e são divididas por função. O processo se tornou conhecido como cultura estendida (ou prolongada) de embriões.
Para serem cultivados os embriões são inseridos em placas contendo meio de cultura e colocados em uma incubadora. Os meios de cultura, hoje, proporcionam um ambiente semelhante ao do organismo feminino. Assim, as técnicas laboratoriais consideram diferentes aspectos, incluindo, por exemplo, fatores ambientais como controle da qualidade do ar, pH dos meios e temperatura, entre outros.
O desenvolvimento do embrião é acompanhado diariamente por um embriologista. A cultura estendida até o estágio de blastocisto pode fornecer condições mais precisas para seleção embrionária no momento da transferência, sendo uma estratégia excelente quando a paciente possui uma boa quantidade e qualidade de embriões para selecionar ou em casos específicos em que se deseja realmente saber sobre a qualidade morfológica dos seus embriões.
Os embriões selecionados nesse estágio de blastocisto proporcionam maior taxa de implantação, aumentando, ao mesmo tempo, os percentuais de sucesso gestacional.
O embrião em blastocisto também permite maior sincronização fisiológica, uma vez que é durante essa etapa que a implantação (nidação) acontece na gravidez natural.
Assim como proporcionou o desenvolvimento de diferentes técnicas complementares ao tratamento e, consequentemente, a solução de diversos problemas.
Uma das principais conquistas da cultura estendida foi a possibilidade de analisar as células do embrião e detectar doenças genéticas ou anormalidades cromossômicas, evitando, dessa forma, a transmissão para as futuras gerações.
A análise é realizada por meio do teste genético pré-implantacional, o PGT, uma das técnicas complementares à FIV.
O PGT é uma ferramenta molecular que utiliza a tecnologia NGS, next generation sequencing, ou sequenciamento de nova geração, que possibilita analisar simultaneamente milhares de fragmentos de DNA.
Para isso, utiliza três métodos diferentes: PGT-M, PGT-A e PGT-SR. O PGT-M identifica doenças genéticas presentes na família, geralmente causadas por um único gene (monogênicas), que pode ser dominante ou recessivo. Enquanto PGT-A e o PGT-SR, as anormalidades cromossômicas, que podem ser numéricas ou estruturais.
Entre as doenças que o PGT-M pode evitar a transmissão estão, por exemplo a Acondroplasia, cujo gene é dominante, na qual o desenvolvimento anormal dos ossos resulta em nanismo, a fibrose cística (gene recessivo), um distúrbio bastante comum caracterizado pelo excesso de muco nos pulmões.
Além de distúrbios relacionados ao cromossomo X, consequência de genes dominantes ou recessivos, como a hemofilia, em que há problemas de coagulação sanguínea e a Síndrome do cromossomo X frágil, que causa deficiência intelectual e problemas cognitivos.
Já as anormalidades cromossômicas numéricas são identificadas pelo PGT-A. São chamadas aneuploidia, caracterizadas pela presença ou ausência de mais cromossomos do que o normal. Elas estão associadas a falhas na implantação do embrião e abortamento nos tratamentos por fertilização in vitro e, quando transmitidas, podem resultar no desenvolvimento de condições como a síndrome de Down, em que o cromossomo 21 tem três cópias (trissomia 21).
As estruturais, analisadas pelo PGT-SR, por outro lado, são consequência da quebra simultânea de segmentos cromossômicos. Indica-se quando há alguma alteração no cariótipo do casal.
O teste genético pré-implantacional, portanto, é uma solução importante para evitar a transmissão de doenças genéticas e pode, inclusive, ser realizado por qualquer pessoa, com suspeita ou histórico familiar, independentemente de ser ou não infértil.
Quando a biópsia é realizada no 3º dia de desenvolvimento, os embriões podem ser transferidos no mesmo ciclo de tratamento. Se for realizada no 5º dia desenvolvimento, os embriões são congelados até a obtenção do resultado e, apenas os saudáveis, transferidos no ciclo seguinte de tratamento.
Conheça detalhadamente o funcionamento da FIV aqui.
MaisISTs são infecções sexualmente transmissíveis, que podem ser causadas por vírus, bactérias ou parasitas. Elas são transmitidas, principalmente, por meio de relações sexuais sem o uso de preservativo. Também podem passar de mãe para filho durante a gestação, parto ou amamentação. Entre outras consequências graves, […]
ISTs são infecções sexualmente transmissíveis, que podem ser causadas por vírus, bactérias ou parasitas. Elas são transmitidas, principalmente, por meio de relações sexuais sem o uso de preservativo. Também podem passar de mãe para filho durante a gestação, parto ou amamentação.
Entre outras consequências graves, as ISTs podem causar infertilidade feminina ou masculina. Algumas infecções realmente impedem ou dificultam uma gravidez, enquanto outras podem causar problemas ao bebê antes mesmo do nascimento. Por isso, é fundamental dar a devida importância e o tratamento adequado às ISTs, tendo ou não a intenção de gerar um filho.
Existem diversas ISTs, sendo cada uma com suas próprias características e sintomas. Para evitá-las, é necessário utilizar preservativos em toda relação sexual vaginal, anal ou oral.
Saiba quais infecções sexualmente transmissíveis podem causar infertilidade e qual a relação entre elas:
A seguir listaremos algumas ISTs que podem causar infertilidade. É importante deixar claro que estas não são as únicas infecções sexualmente transmissíveis que podem deixar uma pessoa infértil, mas estão entre as que apresentam um maior número de casos.
Grande parte da população infértil no mundo apresenta alguma IST, e isso é muito comum pelo fato de as infecções afetarem os órgãos sexuais, causando alterações e distúrbios em órgãos como o útero, as tubas uterinas, os testículos, entre outros.
Causada por uma bactéria, a clamídia é a IST mais comum no Brasil e em diversos outros países. É uma doença que muitas vezes não apresenta sintomas, e este é um fator preocupante. Quando não diagnosticada e tratada corretamente, a clamídia pode causar diversos problemas, incluindo a infertilidade.
As principais consequências da clamídia são inflamações em órgãos do sistema reprodutor, tanto femininos quanto masculinos. Nas mulheres, esta IST pode provocar inflamação na pélvis, no útero, nas tubas uterinas e no endométrio. Nos homens, pode atingir o epidídimo, os testículos e a próstata.
O HPV é o papilomavírus humano e está relacionado tanto à infertilidade feminina quanto masculina. No caso dos homens, o HPV pode diminuir a qualidade do sêmen e a motilidade dos espermatozoides, fazendo com que seja mais difícil para os gametas masculinos fecundarem os óvulos.
No caso das mulheres, ainda não há comprovação da relação com a infertilidade, mas há evidências de que o vírus pode aumentar o risco de aborto, de nascimentos prematuros ou de infecção no caso de parto normal. Além disso, alguns tipos do vírus aumentam o risco de câncer de colo de útero.
Para evitar a doença, além de se proteger durante as relações sexuais, também é importante se vacinar. Hoje a vacina do HPV é importante e bastante difundida.
A cervicite crônica não é uma IST, mas uma doença que pode ser consequência de algumas infecções. É uma alteração no colo do útero, causada por inflamações decorrentes de ISTs, como gonorreia, clamídia e outras.
Se não tratada, a cervicite pode provocar infertilidade e complicações como gravidez ectópica, quando o feto se desenvolve fora do útero.

Os tratamentos para as infecções sexualmente transmissíveis são diferentes de acordo com os sintomas, os problemas já causados, o histórico dos pacientes, entre outros. Não há um tratamento padrão para ISTs, e sim um ou mais tratamentos para uma infecção específica.
Para identificar a melhor possibilidade para cada caso, é necessário buscar um médico, realizar exames, obter um diagnóstico e só então dar início ao tratamento.
Em alguns casos, é necessário tratar a infecção antes de tentar engravidar. Em outros casos é possível conviver com o problema e levar uma gestação em frente, fazendo tratamentos adequados. As técnicas de reprodução assistida podem ser grandes aliadas dos pacientes portadores de ISTs que pretendem ter um filho.
Se acredita que este é um conteúdo relevante, leia também o texto com mais informações sobre a clamídia, suas causas, seus sintomas e tratamentos.
MaisSegundo a OMS, Organização Mundial da Saúde, a infertilidade é uma doença caracterizada pela incapacidade de engravidar após 12 meses de relações sexuais sem o uso de nenhum método contraceptivo. É um problema que pode ser tanto feminino quanto masculino, podendo atingir casais com ou […]
Segundo a OMS, Organização Mundial da Saúde, a infertilidade é uma doença caracterizada pela incapacidade de engravidar após 12 meses de relações sexuais sem o uso de nenhum método contraceptivo. É um problema que pode ser tanto feminino quanto masculino, podendo atingir casais com ou sem filhos.
Ao contrário do que muita gente pensa, o fato de uma mulher ou um homem já ter um filho biológico não significa que serão sempre férteis. A infertilidade é uma doença causada por diversos fatores diferentes, que pode atingir qualquer pessoa independentemente da idade, filhos ou estilo de vida.
O que se pode dizer é que grande parte dos casos de infertilidade feminina ou masculina tem tratamento. Não há necessariamente uma cura para essa doença, mas dependendo de sua causa é possível tratar e alcançar uma gravidez, tão sonhada por muitos casais.
Quais são esses tratamentos? Quais são as possibilidades para um casal que se descobriu infértil? Neste texto, falaremos especificamente sobre como tratar a infertilidade feminina. Veja as informações a seguir:

Assim como existem muitos fatores que podem causar a infertilidade feminina, existem muitas possibilidades de tratamento. Porém, é necessário diagnosticar a doença e conhecer sua causa para, então, identificar a forma mais eficaz para tratar o problema. Isso significa que uma técnica ou procedimento específico pode ser indicado para algumas pessoas, mas não para outras.
Por isso, antes de buscar o tratamento, é preciso compreender o problema. A seguir falaremos sobre as principais causas da infertilidade feminina e as opções de tratamento para cada uma delas:
A baixa reserva ovariana não é causa de infertilidade feminina, porém implica pressa para engravidar. As mulheres já nascem com todos os óvulos que terão disponíveis por toda sua vida, e a cada ciclo menstrual essa quantidade vai diminuindo.
É por isso que, depois de certa idade, mesmo as mulheres mais saudáveis começam a diminuir sua fertilidade, tendo em vista que, com a diminuição da quantidade de óvulos, pode vir também a diminuição da qualidade, aumentando os riscos de óvulos geneticamente alterados, que implica aumento da taxa de abortos ou bebês doentes, principalmente a partir dos 40 anos.
Por volta dos 35 anos começa a haver uma queda da reserva ovariana, sendo mais expressiva a partir dos 38 anos. Já aos 40 anos, a dificuldade de engravidar torna-se mais comum e, quando a menopausa surge, a infertilidade ocorre.
Uma possibilidade de contornar a baixa reserva ovariana, no caso de mulheres que pretendem engravidar após os 35 anos, é o congelamento de óvulos. Dessa forma os óvulos se mantêm com uma boa qualidade e são preservados mesmo que a mulher avance na idade ou mesmo esteja na menopausa. No momento que considerar adequado, os óvulos são utilizados para a realização de uma FIV (fertilização in vitro).
Se a mulher não congelou seus óvulos e não consegue engravidar pela baixa reserva ovariana ou até já esteja na menopausa, outra possibilidade é a ovodoação, que consiste em fertilizar um óvulo doado por outra mulher.
Alterações hormonais no corpo de uma mulher podem causar problemas como anovulação, distúrbios na tireoide, síndrome dos ovários policísticos (SOP), entre outros. Todos estão relacionados à infertilidade de alguma maneira, mas também é possível reverter a situação.
Nesses casos, é fundamental tratar o problema hormonal antes de pensar na gestação. O tratamento se dá por meio de medicamentos e mudanças nos hábitos de vida. Quando a infertilidade é causada por anovulação, a indução da ovulação é uma possibilidade de tratamento bastante eficaz.
As tubas uterinas são extremamente importantes para a fertilidade, já que é ali onde os óvulos são fecundados pelos espermatozoides e, após a fecundação, seguem até o útero. Se as tubas estão bloqueadas, duas situações podem acontecer: os espermatozoides não conseguem chegar até os óvulos ou os óvulos não conseguem chegar até o útero.
Em alguns casos, uma cirurgia para corrigir o bloqueio pode ser indicada. Quando não há indicação cirúrgica, mas a mulher quer engravidar, pode-se realizar a FIV.
Essa técnica possibilita a fecundação sem passar pelas tubas uterinas, já que o embrião é fecundado em laboratório e depois implantado no útero.
A endometriose é uma doença séria, caracterizada pela presença do endométrio fora do útero. O endométrio é o tecido que reveste a cavidade interior uterina, e é onde o embrião se fixa logo após fecundado. A doença pode causar infertilidade, além de outros sintomas muito incômodos.
O tratamento da endometriose se dá pelo uso de medicação hormonal para suspender a menstruação ou, em casos mais graves, por procedimentos cirúrgicos. Quando se realiza a cirurgia e o procedimento é bem-sucedido, muitas mulheres conseguem posteriormente engravidar de forma natural, principalmente nos primeiros 6 meses após o ato cirúrgico.
Assim, o uso de indutor de ovulação com relação sexual programada muitas vezes é indicado visando aumentar as taxas de gravidez nesse período em que o casal tem maiores chances de gravidez.
Nos casos em que a cirurgia não é indicada, é possível realizar técnicas de reprodução assistida como a FIV, a IA ou a RSP (relação sexual programada) a depender da gravidade da doença.
Doenças como miomas e câncer de colo de útero podem resultar em uma dificuldade maior para engravidar, mas nem sempre deixam as mulheres inférteis. Porém, quando as doenças atingem estágios graves, é necessário realizar uma cirurgia chamada histerectomia, que consiste na retirada do útero e, em alguns casos, dos ovários e das trompas.
Sem o útero é impossível engravidar. Em situações como essa, algumas mulheres que querem ter um filho biológico optam pela técnica de útero de substituição. Para isso, realiza-se uma FIV, captando os óvulos da mulher sem útero e depositando os embriões no útero da mulher que vai ceder, que precisa, obrigatoriamente, ser da família do casal em até 4º grau, ascendente ou descendente.
Os problemas citados acima são algumas das principais causas da infertilidade feminina, mas não as únicas, assim como as possibilidades de tratamento citadas. Como dito anteriormente, nem sempre há cura para a infertilidade, mas existem formas de engravidar ou gerar um filho biológico mesmo nessas condições.
Se você se descobriu infértil ou com dificuldades de engravidar e está procurando pelo tratamento ideal, saiba que é extremamente importante contar com o apoio de um médico especialista, para te orientar, examinar e indicar o tratamento certo para você. Para mais informações sobre causas e tratamentos, leia o texto sobre infertilidade feminina aqui no site.
Mais
