A fertilidade é um tema presente na vida da maioria das pessoas. Assim, a infertilidade feminina costuma ser um problema que causa bastante ansiedade e sofrimento para as mulheres. A capacidade reprodutiva da mulher, ou seja, sua fertilidade, depende de uma série de fatores. O […]
A fertilidade é um tema presente na vida da maioria das pessoas. Assim, a infertilidade feminina costuma ser um problema que causa bastante ansiedade e sofrimento para as mulheres.
A capacidade reprodutiva da mulher, ou seja, sua fertilidade, depende de uma série de fatores. O principal é a idade, pois a mulher possui uma reserva de gametas limitada, formada ainda no período pré-natal e consumida durante a fase fértil até acabar na menopausa.
Além da idade, fatores genéticos, doenças, desequilíbrios hormonais e sequelas de intervenções cirúrgicas em estruturas importantes para o sistema reprodutivo, também podem aumentar os riscos de infertilidade feminina.
A obstrução das tubas uterinas, comumente causadas por sequelas da endometriose e contaminação com DSTs (doenças sexualmente transmissíveis), é um dos principais fatores de infertilidade feminina.
É interessante lembrar que atualmente 15% da população mundial apresenta infertilidade, entre homens e mulheres, de acordo com os dados da Organização Mundial da Saúde (OMS). Cerca de 30% dos casos são de infertilidade feminina.
Acompanhe a leitura do texto para saber como a obstrução das tubas uterinas está relacionada com a infertilidade feminina. Aproveite a leitura!
As tubas uterinas são estruturas musculares em forma de tubo, que possuem cerca de 10cm de comprimento cada e se localizam bilateralmente na pelve. Possuem uma das extremidades ligadas ao útero e a outra aos ovários.
Na extremidade conectada aos ovários, as tubas possuem estruturas em forma de tentáculos chamadas de fímbrias. Quando o folículo dominante amadurece, o óvulo é liberado com o seu rompimento e são as fímbrias que o capta direcionando-o para as tubas uterinas.
É nas tubas uterinas que os gametas femininos aguardam para serem fecundados por um espermatozoide. Quando isso acontece, essa estrutura é responsável pelo transporte do embrião formado, processo que acontece com o auxílio da mucosa ciliar existente nas paredes internas do canal tubário. Além disso, as tubas uterinas são capazes de executar movimentos peristálticos para levar o embrião até a cavidade uterina.
A integridade das tubas uterinas, portanto, é fundamental para a fertilidade da mulher e condições que provocam obstruções nessas estruturas podem levar à infertilidade feminina.
Muitos casos de obstrução das tubas uterinas são causados por sequelas da endometriose, doença que se caracteriza pela formação de focos endometrióticos, ou seja, massas compostas por células do endométrio que se multiplicam fora do útero.
Quando localizados nas tubas, os implantes endometrióticos podem obstruí-las à medida que desenvolvem. Quando isso acontece, a passagem dos espermatozoides até o óvulo fica interrompida, impossibilitando a fecundação. Mesmo que um espermatozoide consiga ultrapassar a obstrução, o embrião formado após a fecundação também não pode ser transportado para a cavidade uterina, o que também impede a gravidez.
Esse é um problema que pode se tornar grave, pois a obstrução das tubas uterinas, ao impedir o transporte do embrião, pode motivar a ocorrência de uma gravidez ectópica, quando ele se implanta na parede das tubas uterinas em vez do endométrio.
Nessa situação, a intervenção médica urgente é necessária, já que o desenvolvimento do embrião nas tubas é um risco grave para a vida da mulher.
A endometriose é uma das principais causas da obstrução das tubas uterinas, embora não seja a única.
Algumas DSTs, como a clamídia e a gonorreia também podem, ao alcançar as tubas uterinas, causar obstruções. Isso acontece quando os microrganismos são detectados e o sistema imunológico reage, enviando células de defesa para atacar a infecção, inclusive as células NK (natural killers), que são inespecíficas.
A ação das células NK causa inflamação, e, consequentemente, o inchaço dessas estruturas. Num primeiro momento o inchaço causado pela inflamação, chamada salpingite, pode obstruir as tubas uterinas.
Além disso, as bactérias causam lesões nos tecidos internos das tubas, formando cicatrizes que podem permanecer após o tratamento e obstruem as tubas.
A formação de tecido cicatricial que leva à obstrução das tubas uterinas também pode ser resultado de procedimentos cirúrgicos, incluindo a laqueadura, cirurgia de esterilização feminina, já que mesmo a reversão pode não ser suficiente para devolver a fertilidade à mulher.
Quando a obstrução das tubas uterinas é causada por DSTs, como nos casos de clamídia e gonorreia, a mulher pode ser tratada com antibióticos de largo espectro para a erradicação das bactérias e o fim da inflamação.
Contudo, é muito comum que a infecção deixe cicatrizes mesmo após o tratamento e sua eliminação. Assim, as sequelas causadas pela ação das bactérias sobre os tecidos das tubas uterinas permanecem obstruindo-as.
Nos casos de endometriose, o tratamento é na maioria das vezes cirúrgico, com a remoção dos implantes por videolaparoscopia. Nos mais graves, a remoção das tubas pode ser necessária, o que provoca infertilidade feminina permanente quando a obstrução é bilateral.
Obstrução das tubas uterinas, infertilidade e reprodução assistida
Em todos estes casos, quando a mulher ainda deseja ter filhos e está em idade fértil, a reprodução assistida pode auxiliar para possibilitar a realização da maternidade.
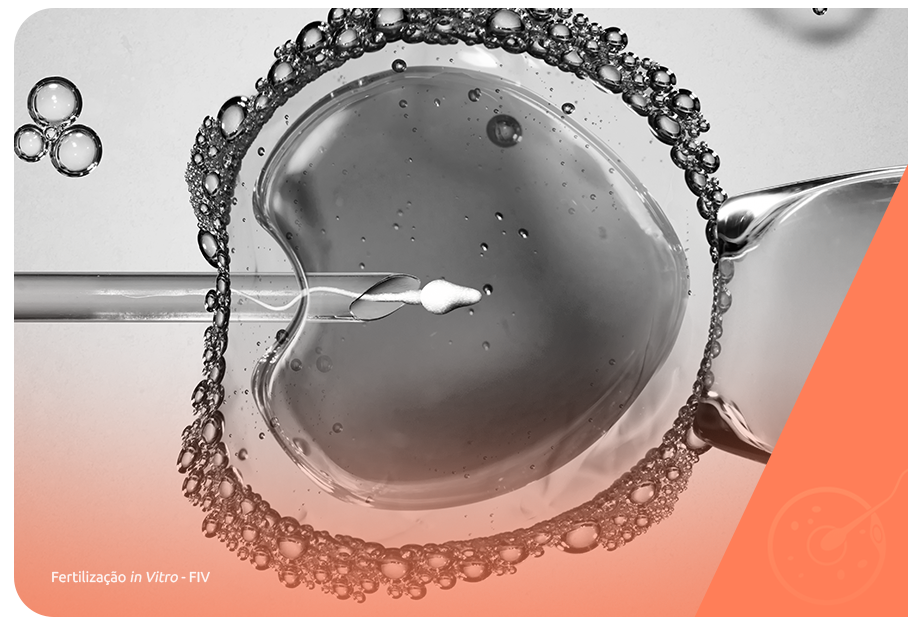
A FIV (fertilização in vitro), é uma das técnicas de reprodução assistida mais abrangente e, por isso, pode atender a esses casos.
Como permite a coleta dos óvulos diretamente dos ovários e a fecundação acontece em ambiente laboratorial, a FIV consegue ultrapassar os obstáculos que causam a infertilidade feminina pela obstrução das tubas uterinas, possibilitando a gravidez dessas mulheres.
Toque neste link para saber tudo sobre a infertilidade feminina.
MaisAs dificuldades reprodutivas das mulheres podem ter origem em diversos fatores, desde quadros predispostos geneticamente até situações de infertilidade feminina provocadas por doenças adquiridas. Geralmente, as afecções que afetam a fertilidade das mulheres podem ser organizadas segundo as estruturas majoritariamente afetadas em infertilidade feminina por […]
As dificuldades reprodutivas das mulheres podem ter origem em diversos fatores, desde quadros predispostos geneticamente até situações de infertilidade feminina provocadas por doenças adquiridas.
Geralmente, as afecções que afetam a fertilidade das mulheres podem ser organizadas segundo as estruturas majoritariamente afetadas em infertilidade feminina por fatores uterinos, tubários e ovarianos.
Os diagnósticos mais relacionados à quadros maiores de infertilidade feminina, independentemente dos fatores causadores, podem ser resumidos na lista a seguir:
Todas essas alterações resultam em prejuízos para fases distintas do processo reprodutivo, que podem ser reversíveis ou não, dependendo da origem dos problemas.
O texto a seguir convida destaca as principais causas da infertilidade feminina e as possibilidades de reversão desse quadro. Boa leitura!
Segundo definição da Organização Mundial de Saúde (OMS), a infertilidade conjugal pode ser diagnosticada, mesmo na ausência de sintomas maiores, quando um casal em idade fértil não consegue uma gestação após 12 meses de tentativas. Se a idade da mulher for maior que 35 anos, o período diminui para 6 meses de tentativas.
Isso porque a mulher tende a perder seu potencial reprodutivo quanto mais se aproxima da menopausa, momento em que a reserva ovariana esgota e ela fica naturalmente infértil.
Em todos esses casos, as causas da infertilidade conjugal devem ser investigadas, já que a determinação do diagnóstico preciso para a infertilidade é fundamental tanto para os tratamentos primários, como para a indicação da reprodução assistida.
Uma das principais diferenças entre a fertilidade masculina e a feminina é o fato de que somente o corpo da mulher precisa se preparar para a gestação, além de participar diretamente da fecundação.
Nesse sentido, as afecções que provocam danos na função e anatomia do útero podem comprometer não somente a nidação, mas toda a gestação.
Entre as principais doenças uterinas, podemos mencionar os miomas e pólipos endometriais, além da endometrite, causada principalmente por DSTs e outras infecções que afetam a função endometrial.
A função mais central das tubas uterinas para a fertilidade das mulheres é sediar a fecundação e as primeiras etapas do processo de desenvolvimento embrionário, antes da nidação.
Assim, todas as doenças que afetam a função tubária se refletem, de algum modo, tanto na fecundação como na chegada do embrião à cavidade uterina.
A presença de focos endometrióticos nas tubas, assim como fatores desencadeantes da salpingite, provocada por inflamações e infecções tubárias normalmente originadas em DSTs, podem levar ao inchaço e obstrução dessas estruturas.
A obstrução tubária é um dos principais agentes por trás de quadros de gestação ectópica e das dificuldades para engravidar.
Os ovários são os órgãos em que acontecem todos os processos de amadurecimento e disponibilização das células reprodutivas das mulheres. Isso porque acolhem a reserva ovariana e mediam a maior parte dos processos da dinâmica hormonal do ciclo reprodutivo.
A ovulação, que acontece quando o folículo dominante atinge o auge de seu desenvolvimento e é liberado para fecundação, um dos principais eventos da fertilidade feminina, é sediada pelos ovários.
Doenças como a SOP e a endometriose ovariana, que provocam diferentes graus de oligovulação e anovulação, são as principais causas de infertilidade feminina por fator ovariano.
Os tratamentos para a infertilidade feminina variam dependendo das causas primárias desses quadros.
Em algumas doenças, especialmente em seus estágios iniciais, a abordagem medicamentosa pode ser suficiente. No caso das DSTs, a maior parte dos tratamentos é feita com medicação antibiótica, que combate as bactérias responsáveis pela infecção.
Quando as causas da infertilidade não são infecciosas, a abordagem medicamentosa normalmente visa equilibrar a dinâmica hormonal do ciclo reprodutivo, especialmente induzindo à estagnação o crescimento de massas celulares, como miomas, pólipos e os focos endometrióticos.
Na maior parte das vezes, no entanto, há a necessidade de retirar essas massas celulares ou realizar procedimentos para a correção de anomalias anatômicas, o que é feito por procedimentos cirúrgicos.
As doenças ginecológicas que prejudicam a fertilidade feminina e precisam ser abordadas cirurgicamente contam com técnicas como a videolaparoscopia e a histeroscopia cirúrgica, as mais utilizadas.

Com a reprodução assistida, a maior parte dos obstáculos oferecidos pelas diversas formas de infertilidade feminina podem ser ultrapassados.
As técnicas de reprodução assistida possibilitam alternativas e saídas para as causas de infertilidade feminina, dependendo do quadro central que leva às dificuldades para engravidar e manter a gestação até o final.
A FIV (fertilização in vitro), é o procedimento mais recomendado na maior parte dos casos de infertilidade feminina, já que a técnica permite a coleta de gametas diretamente dos ovários e a fecundação em ambiente laboratorial.
A FIV é a técnica mais complexa e abrangente atualmente, sendo indicada para a maior parte dos casos de infertilidade feminina.
Quer ler mais sobre infertilidade feminina? Toque neste link!
MaisÉ comum que os casais, especialmente aqueles que dão início às tentativas para engravidar, busquem informações sobre o funcionamento do sistema reprodutivo e da fertilidade feminina para saber em qual momento do ciclo menstrual existe mais chance de engravidar naturalmente. Nesse sentido, o ciclo menstrual […]
É comum que os casais, especialmente aqueles que dão início às tentativas para engravidar, busquem informações sobre o funcionamento do sistema reprodutivo e da fertilidade feminina para saber em qual momento do ciclo menstrual existe mais chance de engravidar naturalmente.
Nesse sentido, o ciclo menstrual irregular pode interferir no cálculo do período fértil, sendo um dos principais obstáculos para que o casal consiga engravidar.
Quando a mulher apresenta um quadro de ciclo menstrual irregular, precisa procurar atendimento médico, já que essa alteração pode ser sintoma de alguma doença reprodutiva, inclusive com potencial para causar infertilidade feminina.
Acompanhe a leitura do texto a seguir e entenda melhor o que é o ciclo menstrual irregular e como a fertilidade da mulher pode ser afetada por esse quadro. Boa leitura!
A fertilidade das mulheres, diferente do que acontece na dinâmica do corpo masculino, se organiza de forma cíclica. Isso significa que uma série de eventos encadeados precisam ocorrer para que uma única célula reprodutiva amadureça por completo e fique disponível para a fecundação.
Além da ovulação, o ciclo reprodutivo também é marcado pela saída do sangue menstrual, resultado do preparo endometrial e ausência de fecundação, que também é consensualmente considerado o primeiro dia do ciclo reprodutivo.
No momento da menstruação, o endométrio acabou de descamar e conta somente com sua camada basal. Os níveis de estrogênios e progesterona são os menores do ciclo, o que induz o hipotálamo a retomar a produção de GnRH (hormônio liberador de gonadotrofinas).
O GnRH ativa a produção das gonadotrofinas, FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante), e a hipófise libera esses hormônios na corrente sanguínea, para que cheguem aos ovários, órgãos alvo.
Nos ovários, as gonadotrofinas atuam principalmente na produção do estradiol, o tipo de estrogênio predominante na mulher quando ela não está grávida. Para isso, o LH estimula algumas células foliculares a produzir testosterona e esse hormônio é convertido em estradiol pelo FSH.
O estradiol atua, nessa fase do ciclo menstrual, principalmente, no espessamento do revestimento da cavidade uterina para o preparo endometrial.
Quando estradiol e LH alcançam seu pico máximo de concentração acontece a ovulação, rompimento do folículo dominante para liberação do óvulo maduro para as tubas uterinas, em que fica por 24h disponível para a fecundação.
A ovulação acontece aproximadamente 14 dias após a chegada do sangue menstrual, em um ciclo regular médio de 28 dias, marcando o momento mais fértil da mulher.
A formação do corpo lúteo é outra consequência da ovulação, já que essa estrutura é constituída pelas células do folículo rompido que permanecem nos ovários e produzem progesterona sob estímulo do LH.
A progesterona complementa a ação do estradiol no endométrio, finalizando o preparo endometrial e tornando o útero receptivo a um possível embrião.
Se a fecundação não ocorrer, o corpo lúteo degenera, interrompendo a produção de progesterona. A alguns dias depois o endométrio descama e a mulher menstrua novamente.
Embora a duração dos ciclos menstruais possa variar tanto entre as mulheres, como entre os diversos ciclos menstruais de uma mesma mulher, acredita-se que em média o ciclo normal seja de 28 dias.
Ainda dentro da normalidade, as mulheres podem apresentar uma variação de 26 a 34 dias de duração para cada ciclo.
Mulheres que apresentam frequentemente ciclos menstruais menores que 25 dias e maiores que 35 dias podem considerar que têm ciclo menstrual irregular.
O ciclo menstrual irregular pode ter causas idiopáticas, ou seja, impossíveis de determinar com precisão, mas a maior parte dos casos está envolvida com quadros de diversas doenças.
A SOP (síndrome dos ovários policísticos) é uma das principais causas do ciclo menstrual irregular, ao lado da endometriose ovariana, que produz os endometriomas.
Nessas doenças, a irregularidade do ciclo menstrual se deve a um quadro de oligovulação, que se manifesta na oligomenorreia, ou seja, ciclos menstruais irregulares e escassos, que pode chegar à anovulação completa e amenorreia.
Na SOP, a oligomenorreia é resultado das alterações decorrentes principalmente da inibição da ovulação, resultado da produção anormal de testosterona. O aumento na testosterona corresponde também, na SOP, a um rebaixamento na concentração de estrogênios.
Essa dinâmica faz com que o pico hormonal pré-ovulatório não aconteça, inibindo a ovulação, além de produzir reflexos no preparo endometrial, que fica deficiente pela ausência de estradiol e progesterona.
No caso da endometriose ovariana, os endometriomas e os desequilíbrios estrogênicos, que induzem o crescimento e a inflamação desses cistos, criam um ambiente tóxico para o córtex, onde está armazenada a reserva ovariana.
Além da anovulação, os endometriomas também podem danificar a reserva ovariana, levando à infertilidade feminina permanente.

A dificuldade para engravidar é a principal consequência do ciclo menstrual irregular, além dos sintomas específicos das doenças por trás desse quadro, quando são diagnosticadas.
Quando a mulher apresenta ciclo menstrual irregular, o cálculo do período fértil pode ser incerto, já que é mais difícil estimar o momento da ovulação. Isso pode levar a dificuldades para engravidar, mas também pode resultar em infertilidade feminina.
A anovulação com amenorreia ou não, é considerado um dos diagnósticos mais graves entre os quadros de infertilidade por fatores ovarianos que apresentam ciclo menstrual irregular, já que os processos do ciclo menstrual responsáveis pela ovulação não acontecem.
A reprodução assistida para a mulher com ciclo menstrual irregular
Todas as técnicas de reprodução assistida podem ajudar, de alguma forma, a mulher com ciclo menstrual irregular a engravidar, já que a medicação utilizada na estimulação ovariana, etapa compartilhada por elas, atua sobre o ciclo menstrual.
Na RSP (relação sexual programada) e na IA (inseminação artificial), técnicas de baixa complexidade, a estimulação ovariana é feita com doses baixas da medicação hormonal, que atuam de forma mais leve sobre o ciclo menstrual. Por isso, essas técnicas são indicadas para os casos iniciais e mais leves de SOP e endometriose ovariana, em que a mulher apresenta oligovulação.
Na FIV (fertilização in vitro), técnica de alta complexidade indicada inclusive para casos mais graves de anovulação, a estimulação ovariana é mais robusta, pois a técnica necessita de uma quantidade mais expressiva de gametas femininos para a coleta e fecundação em laboratório.
A intensidade da estimulação ovariana na FIV é interessante para os casos de anovulação não somente porque induz a ovulação com mais chances de sucesso, mas também porque ao atuar na dinâmica do ciclo menstrual favorece o preparo endometrial.
Em todas as técnicas de reprodução assistida a estimulação ovariana ajuda na determinação do período fértil quando o ciclo menstrual é irregular. Quer saber como calcular o seu período fértil? Toque neste link!
MaisA FIV (fertilização in vitro), é provavelmente a técnica de reprodução assistida mais conhecida entre as pessoas, embora não seja a única da medicina reprodutiva que auxilia na obtenção da gravidez. A RSP (relação sexual programada) e a IA (inseminação artificial), também podem ser indicados […]
A FIV (fertilização in vitro), é provavelmente a técnica de reprodução assistida mais conhecida entre as pessoas, embora não seja a única da medicina reprodutiva que auxilia na obtenção da gravidez. A RSP (relação sexual programada) e a IA (inseminação artificial), também podem ser indicados para infertilidade conjugal.
No entanto, a FIV não atende somente aos casos de infertilidade, mas também a outras demandas reprodutivas, como a preservação da fertilidade e o atendimento de casais homoafetivos masculinos e femininos que desejam ter filhos.
Continue a ler este texto e saiba quem pode recorrer à FIV para ter filhos.
A FIV é considerada a técnica de reprodução assistida mais abrangente entre as disponíveis atualmente, particularmente por permitir a realização de diversas etapas do processo reprodutivo em laboratório, de forma altamente controlada.
A possibilidade de obter gametas masculinos e femininos, inclusive por doação, e realizar a fecundação em laboratório, não somente melhora as chances de sucesso da gestação com a FIV para casais inférteis, mas abre portas para o atendimento de outras demandas reprodutivas, além da infertilidade conjugal.
Geralmente, as chances de sucesso da FIV são em média 40% por ciclo, podendo ser mais altas após três ciclos de tratamento.
A primeira etapa da FIV também é realizada nas demais técnicas de reprodução assistida. A estimulação ovariana, um tratamento hormonal iniciado normalmente no primeiro dia do ciclo menstrual, em são administradas doses diárias de análogos do GnRH (hormônio liberador de gonadotrofinas) e das próprias gonadotrofinas FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante).
O objetivo da estimulação ovariana na FIV é induzir o recrutamento e amadurecimento de uma boa quantidade de folículos ovarianos para a coleta. A evolução dos folículos, nessa etapa, é monitorada por ultrassonografia pélvica transvaginal, que indica o momento para induzir a ovulação.
A indução da ovulação é feita com uma dose única de hCG (gonadotrofina coriônica humana) e a coleta de folículos é realizada cerca de 34 horas após a aplicação de hCG.
Na FIV, tanto gametas femininos como masculinos são coletados e manipulados em laboratório.
A coleta das células reprodutivas femininas é feita após cerca de 34 horas da indução da ovulação, por aspiração folicular, um procedimento simples, em que uma agulha é introduzida por via transvaginal até os ovários para aspirar individualmente os folículos dominantes, que contêm óvulos maduros e prontos para a fecundação.
Para coletar os espermatozoides, a FIV pode utilizar uma amostra de sêmen obtida por masturbação, mas também recorrer à recuperação espermática, nos casos de infertilidade masculina grave.
Antes da fecundação, a amostra de sêmen é submetida ao preparo seminal para seleção de subamostras contendo uma concentração maior de espermatozoides viáveis, enquanto os óvulos são extraídos dos folículos e selecionados.
A fecundação na FIV é feita em ambiente laboratorial, com a indução da união dos gametas feminino e masculino em uma placa de vidro contendo meio nutritivo e protetivo, daí o nome da técnica, fertilização in vitro.
Atualmente, existem duas formas de realizar a fecundação na FIV: a tradicional, em que os gametas são simplesmente colocados na placa de vidro e espera-se que a fecundação ocorra de forma bastante semelhante ao que acontece nas tubas uterinas, com a disputa do óvulo por vários espermatozoides, e por ICSI (injeção intracitoplasmática de espermatozoide).
Na ICSI, um único espermatozoide é selecionado, após o preparo seminal, e injetado diretamente no meio intracelular do óvulo, por um micromanipulador de gametas. Embora a fertilização tradicional ainda seja utilizada, a ICSI é cada vez mais um procedimento padrão na FIV, por aumentar consideravelmente as chances de sucesso dessa etapa.
Na FIV, é praxe buscar a formação de mais de um embrião, já que nos 3 a 5 dias que sucedem a fecundação, período chamado cultivo embrionário, os embriões são observados quanto à normalidade dos primeiros eventos para a sua formação.
No cultivo embrionário da FIV é possível realizar o PGT (teste genético pré-implantacional), indicado principalmente para a prevenção da transmissão de doenças genéticas. No PGT, uma amostra das células embrionárias é obtida por biópsia e seu DNA é sequenciado, em busca de alterações e anomalias.
Os embriões em que são localizados esses problemas genéticos são descartados, enquanto os saudáveis podem ser transferidos para o útero, última etapa da FIV.
Para que a transferência dos embriões na FIV seja feita com chances maiores de sucesso, é importante acompanhar o preparo endometrial da mulher. É comum que a etapa de estimulação ovariana prejudique esse processo, embora isso não seja uma regra, demandando a realização do freeze-all.
O freeze-all consiste no congelamento dos embriões durante o cultivo embrionário, para que a transferência aconteça no ciclo em que o endométrio se mostre mais receptivo.
Para a transferência, os embriões são depositados, por via transvaginal, no interior da cavidade uterina e espera-se que a nidação, e consequentemente o começo da gestação, aconteça.
Por ser uma técnica altamente complexa e abrangente, uma boa parte das pessoas pode recorrer à FIV para ter filhos. O tratamento da infertilidade conjugal é uma das principais indicações da FIV, ao lado da preservação da fertilidade.
Na preservação da fertilidade, óvulos e espermatozoides são criopreservados (congelados) para que a fecundação aconteça quando houver desejo reprodutivo. A preservação da fertilidade auxilia principalmente mulheres que desejam adiar a maternidade com segurança e pacientes oncológicos, cujo tratamento pode provocar infertilidade.
No caso da infertilidade feminina, a FIV contorna problemas ovarianos pela intensidade da etapa de estimulação ovariana, problemas tubários, por permitir a fecundação em laboratório, e problemas uterinos, por possibilitar o freeze-all e um preparo endometrial controlado.
Para infertilidade masculina, a FIV com ICSI e recuperação espermática por PESA ou TESA, que obtêm espermatozoides diretamente dos epidídimos e testículos, respectivamente, é especialmente indicada quando há escassez de gametas masculinos, permitindo a fecundação.
A fecundação na FIV também pode ser feita com gametas obtidos por doação de sêmen e ovodoação, o que é interessante não somente para os casos de infertilidade conjugal graves, em que o casal não pode contar com seus gametas para ter filhos, mas também para o atendimento de casais homoafetivos.
Os casais homoafetivos femininos também podem recorrer à IA, mas na FIV é possível a gestação compartilhada, em que uma das mulheres do casal fornece os óvulos, que são fecundados com espermatozoides de um doador, e após o cultivo embrionário os embriões são transferidos para o útero da outra mulher do casal.
No caso dos casais homoafetivos masculinos, além da ovodoação, também há necessidade de buscar uma mulher que aceite passar pela cessão temporária de útero e gestar o bebê.
A cessão temporária de útero também é uma opção para mulheres que passaram pela histerectomia, a cirurgia de retirada do útero.
Ainda restam dúvidas sobre a FIV e seus benefícios? Então, toque neste link!
MaisO útero didelfo é uma das malformações uterinas mais graves, embora rara, em que problemas durante o processo da formação embrionária do útero provocam a duplicação desse órgão e do colo uterino, incluindo parte do canal vaginal. Uma das consequências do útero didelfo é a […]
O útero didelfo é uma das malformações uterinas mais graves, embora rara, em que problemas durante o processo da formação embrionária do útero provocam a duplicação desse órgão e do colo uterino, incluindo parte do canal vaginal. Uma das consequências do útero didelfo é a infertilidade feminina, mas a condição também oferece outros riscos.
O útero é o órgão que mantém mais contato com a gravidez e o desenvolvimento do bebê, por sediar todo o processo gestacional, da nidação ao parto. Em formato de pera invertida e oco, é composto por tecidos que formam a parede uterina, organizados em três camadas com funções complementares.
O perimétrio é a mais externa, em contato com o peritônio e os demais órgãos e estruturas contidos pela cavidade pélvica. Essa camada limita o útero em relação ao ambiente abdominal em que se encontra e está em contato direto com o miométrio, a camada mais espessa da parede uterina.
O miométrio é formado basicamente por células de musculatura lisa, com capacidade elástica e contrátil, embora involuntária, como toda a musculatura lisa do corpo humano. Essa camada é fundamental principalmente por acomodar o desenvolvimento do bebê, na gestação, e auxiliar sua saída no momento do parto.
No entanto, a camada que mantém contato direto com a placenta e onde a nidação acontece é o endométrio. Formado por células estromáticas e glandulares, o endométrio responde aos estímulos hormonais do ciclo reprodutivo, espessando-se para o preparo endometrial, descamando na menstruação e mediando parte da comunicação bioquímica entre a mãe e o bebê, na gestação.
As malformações uterinas podem afetar diversas camadas da estrutura uterina, refletindo de formas igualmente diferentes na fertilidade e no bem-estar da mulher, de forma geral.
Este texto apresenta informações importantes sobre o útero didelfo, abordando especialmente seus riscos, não somente para a fertilidade das mulheres, mas para sua qualidade de vida como um todo. Boa leitura!
O útero didelfo é uma malformação uterina, de origem congênita, consequência de falhas no processo de fusão parcial dos ductos de Müller, resultando na duplicação completa do órgão.
Enquanto no útero normal o formato assemelha-se a um punho fechado, o útero didelfo é mais parecido externamente com um coração, em função da invaginação completa, incluindo as três camadas: endométrio, miométrio e perimétrio, que se prolongam até o colo do útero.
O colo uterino ou cérvix, e o trecho mais interno do canal vaginal também se mostram duplicados nos casos de útero didelfo, provocando consequências que extrapolam as funções reprodutivas da mulher e podem resultar em prejuízos para sua vida sexual e qualidade de vida como um todo.
Como mencionamos, o útero didelfo é uma condição congênita, ou seja, resultado de problemas no processo de formação embrionária do útero, que acontece nas primeiras nove a dez semanas de gestação.
Nesse período do desenvolvimento embrionário da mulher, duas estruturas cilíndricas chamadas ductos de Müller ou ductos paramesonéfricos, posicionadas de forma paralela, fundem suas extremidades inferiores lateralmente, formando um espaço único com duas extremidades não fundidas.
A fusão dos ductos de Müller depende diretamente da ausência do hormônio antimülleriano nesse período do desenvolvimento embrionário. O trecho fusionado forma o útero, enquanto as extremidades superiores, que não se fundem, formam as tubas uterinas, que conectam o útero aos ovários.
O processo de formação dos ovários é mais complexo e envolve a migração das células germinativas para as proximidades das tubas e a formação do córtex e da medula ovarianos.
As malformações uterinas resultam sempre de falhas nesse processo de fusão parcial dos ductos de Müller, que podem ser pequenas e normalmente têm como consequência a formação de septos, ou severas.
No útero didelfo, os ductos de Müller não se fundem, permanecendo lado a lado e formando, por isso, duas estruturas uterinas completas, com todas as camadas (endométrio, miométrio e perimétrio) e cada uma com seu colo do útero e parte do canal vaginal.

Embora a infertilidade seja uma das principais consequências do útero didelfo, essa malformação uterina também afeta diversas outras áreas da vida física e psíquica da mulher, além da função reprodutiva.
O útero com anatomia íntegra participa diretamente do ciclo reprodutivo espessando o endométrio sob ação do estrogênio, na primeira fase do ciclo, complexificando esse tecido na segunda fase do ciclo, com a progesterona, e descamando na saída do sangue menstrual.
O útero afetado por qualquer tipo de malformação, incluindo o útero didelfo, continua participando do ciclo reprodutivo da mesma forma, porém as alterações anatômicas podem provocar sintomas e consequências que são potencializadas pela dinâmica do ciclo menstrual.
As contrações uterinas que auxiliam a saída do sangue menstrual podem ser mais intensas nas mulheres com útero didelfo, que podem apresentar dismenorreia, ou cólicas uterinas mais severas na menstruação.
A duplicação do colo uterino e parte do canal vaginal também provocam dificuldades durante a relação sexual com penetração, que pode ser dolorosa e a mulher pode apresentar um quadro maior de dispareunia.
Os riscos oferecidos pelo útero didelfo, além da infertilidade, por si só podem provocar o aparecimento de quadros emocionais como depressão e ansiedade, decorrentes principalmente das consequências psicossociais da dismenorreia e da dispareunia.
A fertilidade é uma das principais funções do sistema reprodutor afetada pelo útero didelfo.
A divisão completa do útero, que caracteriza a condição, diminui consideravelmente o espaço disponível para o crescimento do bebê, o que pode resultar em aborto de repetição. Quando a gestação consegue se manter por mais tempo, o quadro favorece também o aparecimento de problemas no desenvolvimento do bebê, como malformações, além de partos prematuros e de risco.
A gestação que chega a termo em um útero didelfo é muito rara e precisa sempre ser atendida pela cesariana, já que o parto normal nessas condições oferece riscos muito altos à mulher.
O útero didelfo é um tipo de malformação uterina que pode inviabilizar mesmo as tentativas para engravidar por tratamento da reprodução assistida, já que tanto o preparo endometrial como o espaço para o desenvolvimento do bebê podem estar comprometidos, nesses casos.
Nesse sentido, quando a mulher não pode ou não deseja passar pela cirurgia para correção do útero didelfo, a técnica de reprodução assistida mais indicada é a FIV (fertilização in vitro) com cessão temporária de útero.
Para esse tratamento, a FIV mantém as etapas de estimulação ovariana e coleta de gametas femininos e masculinos, realizando a fecundação e o cultivo embrionário em ambiente laboratorial, a diferença é que os embriões obtidos são transferidos ao útero de outra mulher.
O Conselho Federal de Medicina (CFM) é o órgão que regulamenta todas as práticas da reprodução assistida, incluindo a cessão temporária de útero. O CFM determina que a mulher que passa pela cessão temporária de útero tenha menos de 50 anos e que tenha parentesco de até 4º grau com os membros do casal.
Quer saber mais sobre cessão temporária de útero? Então, toque neste link!
MaisO sistema reprodutor masculino é composto por diversas estruturas, uma das mais importantes são os testículos, responsáveis pela produção de gametas, os espermatozoides. Existem condições, como a varicocele, que podem afetar os testículos e prejudicar de maneira significativa suas funções, incluindo a capacidade de produzir […]
O sistema reprodutor masculino é composto por diversas estruturas, uma das mais importantes são os testículos, responsáveis pela produção de gametas, os espermatozoides.
Existem condições, como a varicocele, que podem afetar os testículos e prejudicar de maneira significativa suas funções, incluindo a capacidade de produzir espermatozoides. Apesar de inicialmente não ser uma situação grave, quando não tratada em tempo pode deixar o homem infértil, muitas vezes de forma permanente.
A varicocele tem como característica a dilatação anormal das veias testiculares, que se encontram mais especificamente no cordão espermático. Normalmente é hereditária, manifestando-se na adolescência e, raramente na infância, embora possa ocorrer em qualquer idade.
Essa dilatação é semelhante às varizes que afetam de maneira mais comum as veias dos membros inferiores. Nos testículos, o retorno venoso fica prejudicado, o que pode levar a uma disfunção testicular, reduzindo a qualidade do sêmen. Apesar de causar infertilidade, a varicocele não interfere na ereção.
É uma doença silenciosa na maioria das vezes, por isso, o homem pode demorar a perceber o problema. Porém, em alguns casos, ocorrem sintomas como dor nos testículos e sensação de peso, principalmente após exercícios físicos ou ao carregar peso. Geralmente, costuma afetar mais o testículo esquerdo do que o direito.
A dilatação das veias pode não ser evidente a olho nu. Quando existe a suspeita de varicocele, aplica-se em uma consulta médica o procedimento conhecido como manobra de Valsalva, para que a dilatação característica da doença seja evidenciada, facilitando o exame clínico.
Siga com a leitura do texto para entender mais sobre a manobra de Valsalva e qual a sua relação com a varicocele. Boa leitura!
A manobra de Valsalva é um procedimento de investigação diagnóstica desenvolvido pelo médico italiano Antonio Maria Valsalva (1666-1723) e apresentado em seu livro “De aure humana tractatu” ou “O tratado sobre o ouvido humano”, publicado em 1704, em latim.
Essa obra apresenta descrições detalhadas sobre a anatomia do ouvido humano e foi fundamentada em mais de mil autópsias realizadas pelo médico, considerado o pioneiro da otologia em todos os seus aspectos anatômicos e fisiológicos.
A manobra de Valsalva foi originalmente desenvolvida e utilizada para melhorar a hipoacusia, diminuição auditiva, e facilitar a eliminação de secreções do ouvido médio.
A manobra de Valsalva é um procedimento simples e bastante rápido. Inicialmente a pessoa deve permanecer sentada ou deitada e respirar tranquilamente, de maneira profunda por algum tempo.
Depois disso, em pé, deve tampar as narinas com as mãos, fechar a boca e soprar sem deixar o ar escapar, mantendo a pressão por um período de 10 a 15 segundos.
A manobra de Valsalva é uma técnica utilizada para diversos fins. Além de auxiliar no diagnóstico de hérnias e da varicocele, a técnica pode ser aplicada para analisar insuficiência cardíaca, já que facilita a audição de alguns sopros cardíacos, auxiliar a detecção de áreas de sangramento após cirurgia de tireoide e reverter quadros de arritmia cardíaca.
Também costuma ser bastante útil para desentupir os ouvidos, como quando sentimos a sensação de incômodo em viagens de aviões.
Apesar de simples, a manobra de Valsalva também possui restrições. Pessoas com implantes oculares, problemas de retina, pressão intraocular elevada, como nos casos de glaucoma, ou mesmo cardiopatias congênitas, não devem realizar esse procedimento, já que a técnica gera mudanças na pressão arterial que podem piorar essas condições.

Como foi mencionado, a varicocele é uma doença silenciosa na maioria dos casos, o que torna difícil o seu diagnóstico. Normalmente, a dilatação das veias e a sensação de peso nos testículos são os principais sinais que indicam que o homem possui a doença.
O diagnóstico da varicocele, portanto, é realizado principalmente pelo exame clínico minucioso, com o apalpamento da bolsa testicular. O procedimento deve ser realizado em pé, em ambiente seguro e tranquilo, preferencialmente não-refrigerado, para facilitar o relaxamento da musculatura local.
Isso é feito para verificar alterações das veias testiculares. A dilatação das veias, característica da varicocele, no entanto, nem sempre são evidentes.
A manobra de Valsalva é então utilizada para evidenciar a dilatação, já que ao realizar a técnica, o aumento da pressão arterial faz com que a dilatação aumente, facilitando a observação à olho nu.
Isso permite que o diagnóstico seja obtido de forma mais rápida e menos invasiva do que com a utilização de exames mais complexos.
Como vimos, a varicocele pode causar infertilidade masculina. Com o fluxo sanguíneo das veias testiculares prejudicado, os testículos são afetados e podem apresentar disfunção, ou seja, sua capacidade de produção dos espermatozoides pode ser afetada e o homem tem dificuldades para ter filhos naturalmente.
Mesmo depois do tratamento cirúrgico para a correção da varicocele, principalmente nos casos em que a doença foi tratada de forma tardia, o homem pode continuar infértil devido à baixa qualidade espermática. Nesses casos, se desejar ter filhos, pode recorrer à reprodução assistida.
Geralmente, quando a cirurgia para reparação da varicocele é feita, a qualidade espermática do homem melhora após o tratamento, e ele pode ser atendido por uma técnica de reprodução assistida de baixa complexibilidade, como a IA (inseminação artificial), para conseguir ter filhos novamente.
Em casos mais graves, ou quando o homem opta por não fazer o tratamento cirúrgico da varicocele, ainda pode ser auxiliado pela FIV com ICSI, fertilização in vitro com injeção intracitoplasmática de espermatozoides, uma técnica mais avançada e com altas taxas de sucesso para infertilidade masculina.
Saiba mais sobre varicocele tocando neste link.
MaisQuando um casal procura o auxílio da reprodução assistida, é comum buscar informações mais detalhadas sobre o que é a fertilidade. Ao começar a pesquisa sobre o sistema reprodutor feminino e como funciona a fertilidade da mulher, é comum que o óvulo e o folículo […]
Quando um casal procura o auxílio da reprodução assistida, é comum buscar informações mais detalhadas sobre o que é a fertilidade. Ao começar a pesquisa sobre o sistema reprodutor feminino e como funciona a fertilidade da mulher, é comum que o óvulo e o folículo estejam entre os principais temas de interesse.
É bastante comum também que, mesmo com as leituras em busca de entender os termos, exista uma certa confusão, pois, embora sejam estruturas diferentes, às vezes são apresentados como sinônimos.
É interessante ressaltar que os gametas femininos são tecnicamente denominados oócitos e o termo “óvulo” se refere especificamente a uma fase do desenvolvimento do oócito, imediatamente após ser liberado para a fecundação.
O3. Boa leitura!
Os folículos são estruturas multicelulares de formato vesicular, cujo interior é preenchido por líquido e armazena os gametas femininos. São produzidos ainda no período pré-natal, ou seja, a mulher já nasce com todos os folículos formados.
Quando chega o período da puberdade, alguns desses folículos são estimulados a se desenvolver pela ação das gonadotrofinas, especialmente o FSH, hormônio folículo-estimulante produzido pela hipófise.
A cada ciclo reprodutivo, um desses folículos atinge o auge do amadurecimento e se rompe, liberando um único óvulo maduro para as tubas uterinas, o que é conhecido como ovulação.
O óvulo é o gameta feminino propriamente dito. Essas células possuem metade do código genético da mulher. Na fecundação acontece a fusão entre as células reprodutoras masculina e feminina, formando o zigoto, primeira célula do embrião, que possui o DNA completo, resultado da união do DNA dos dois gametas.
Como os folículos são formados antes do nascimento, a mulher possui uma reserva de gametas limitada, conhecida como reserva ovariana. Ou seja, diferente dos homens, já nasce com todas as células reprodutivas de que dispõe para sua vida fértil e é incapaz de produzir mais óvulos e folículos após o nascimento.
A cada ciclo menstrual, cerca de mil folículos começam seu desenvolvimento, embora apenas um deles amadureça e ovule, e, com isso, a reserva ovariana vai diminuindo até acabar na menopausa, momento em que a mulher se torna infértil naturalmente.
Além disso, a qualidade dos gametas da mulher também diminui com a idade e a partir dos 35 anos ela já pode apresentar problemas para engravidar.
Como mostramos, os folículos são estruturas que revestem e armazenam os óvulos até que estejam maduros. Já os óvulos são os gametas femininos propriamente ditos, que são envolvidos pelos folículos ovarianos.
Os folículos ovarianos, além de armazenar e nutrir os óvulos, também exercem uma importante função na dinâmica hormonal envolvida nos ciclos reprodutivos da mulher.
Sob a ação do LH (hormônio luteinizante), secretado pela hipófise, passam a produzir testosterona. Esse hormônio, por sua vez, sob influência do FSH se transforma em estrogênio, fundamental para a ovulação e preparação do endométrio, camada de revestimento interno do útero, caso aconteça a fecundação.
Na ovulação, o folículo se rompe e libera um óvulo que pode ser fecundado, e após o rompimento forma o corpo lúteo.
O corpo lúteo passa a secretar progesterona, hormônio essencial para que o endométrio seja estratificado e consiga estar totalmente receptivo a um possível embrião.
Se a fecundação não acontecer, o óvulo é reabsorvido pelo epitélio interno das tubas uterinas e o corpo lúteo regride, interrompendo a produção de progesterona e estrogênios. Alguns dias depois, o endométrio descama e a mulher menstrua reiniciando um novo ciclo reprodutivo e a convocação de novos folículos para o desenvolvimento.
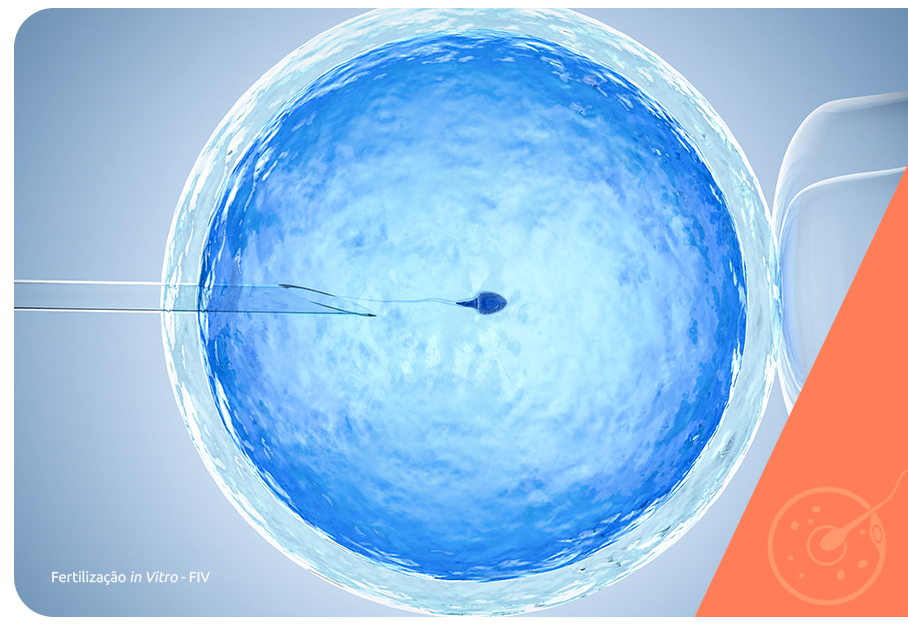
Em todas as técnicas de reprodução assistida o processo que envolve o recrutamento e amadurecimento dos folículos ovarianos é de grande importância: os tratamentos utilizam a estimulação ovariana.
A estimulação ovariana aumenta as chances de sucesso dos tratamentos por reprodução assistida com o auxílio de medicamentos hormonais, que estimulam o desenvolvimento de mais folículos e os induzem ao amadurecimento final e ovulação.
Na RSP (relação sexual programada), a técnica mais simples da reprodução assistida, a estimulação ovariana é feita de maneira mais branda. O objetivo é conseguir ao menos um óvulo maduro e evitar que aconteça gravidez múltipla, de gêmeos.
Além dos medicamentos para a estimulação ovariana, a mulher recebe uma dose única de hCG (gonadotrofina coriônica humana) ao final dessa etapa, para a indução da ovulação.
Nesse momento, o casal recebe a orientação para ter relações sexuais com maiores chances de chegar a uma gravidez.
A IA (inseminação artificial), também realiza a estimulação ovariana e a indução da ovulação de forma semelhante à RSP, já que em ambas a fecundação acontece naturalmente nas tubas uterinas.
Na FIV (fertilização in vitro), por outro lado, técnica mais avançada de reprodução assistida, o objetivo da estimulação ovariana é conseguir o maior número possível de folículos maduros, já que a fecundação é feita em laboratório e uma quantidade maior de óvulos, que podem ser selecionados, aumenta as chances de sucesso.
Nesse sentido, quanto maior a quantidade de óvulos, maiores as chances de se conseguir embriões promissores. Por isso, na FIV a estimulação ovariana é feita de maneira mais intensa do que nas outras técnicas de reprodução assistida.
Quer saber mais detalhes sobre a FIV? Então, toque no link!
MaisOs espermatozoides são os gametas masculinos, produzidos pelos testículos, mais especificamente no interior dos túbulos seminíferos. Diferente do que acontece no corpo da mulher, os gametas masculinos são produzidos de maneira constante desde a puberdade. Nos túbulos seminíferos, os espermatozoides ainda não possuem a cauda, […]
Os espermatozoides são os gametas masculinos, produzidos pelos testículos, mais especificamente no interior dos túbulos seminíferos. Diferente do que acontece no corpo da mulher, os gametas masculinos são produzidos de maneira constante desde a puberdade.
Nos túbulos seminíferos, os espermatozoides ainda não possuem a cauda, uma estrutura fundamental para a locomoção durante sua trajetória no organismo feminino, permitindo alcançar o óvulo nas tubas uterinas.
Por isso, logo após serem formados, são transportados para os epidídimos, local em que completam seu desenvolvimento e são armazenados, aguardando para serem liberados quando houver uma ejaculação.
Os epidídimos servem, então, como local de armazenamento e também de passagem para os espermatozoides dos testículos para os canais deferentes, misturando-se com os demais líquidos que formam o sêmen posteriormente ejaculado.
Certas doenças que afetam os epidídimos, como a epididimite, podem se tornar graves quando não tratadas em tempo, aumentando inclusive as chances de infertilidade masculina.
Continue com a leitura do texto a seguir para entender o que é a epididimite e como ela pode afetar a capacidade reprodutiva do homem.
Os epidídimos são pequenas estruturas em forma de ducto, que recebem e armazenam os espermatozoides dos túbulos seminíferos. Participam da maturação dos espermatozoides, que saem ainda sem a cauda dos túbulos seminíferos. Ficam localizados na parte posterior externa dos testículos, possuindo aproximadamente o mesmo comprimento.
Os epidídimos possuem uma abertura também para os canais deferentes e se misturam aos líquidos produzidos nas glândulas anexas (próstata, vesículas seminais e glândulas bulbouretrais) para formar o sêmen.
A epididimite é a inflamação dos epidídimos e costuma ser a principal anomalia que afeta essas estruturas. Geralmente é consequência da contaminação da uretra (uretrite) e ocorre quando esses microrganismos conseguem alcançar os epidídimos.
A reação do sistema imunológico contra os agentes causadores da infecção leva a uma inflamação no local, o que caracteriza a epididimite. Em algumas situações, pode afetar também os testículos, causando orquite e orquiepididimite.

Geralmente, a epididimite é causada por infecções bacterianas e a grande maioria dos casos é resultado de DSTs (doenças sexualmente transmissíveis), como a clamídia e, principalmente, a gonorreia.
Normalmente a infecção inicia na uretra e, quando não tratada de maneira adequada, se espalha e pode afetar o epidídimo, causando a epididimite. Além disso, pode ser causada também por agentes virais, embora de forma mais rara, como no caso do citomegalovírus.
Traumas na região escrotal, bem como a prática constante de esportes como o ciclismo profissional, que afetam os testículos de maneira repetida, também podem levar à epididimite, assim como sequelas de intervenções cirúrgicas na região, como a utilização de sonda uretral.
Normalmente o homem que apresenta um quadro de epididimite, seja ela de causas bacterianas ou não, sente dores na região dos testículos que podem se irradiar pelo abdômen, principalmente ao ejacular. Também é comum que ocorra inchaço e aumento no volume da bolsa testicular.
Nas epididimites bacterianas, além da dor na região testicular e no abdômen, o homem pode apresentar febre, náuseas, prurido saindo pela uretra e alterações urinárias.
Outro sintoma é a infertilidade. O risco de infertilidade existe porque a inflamação característica da epididimite causa a obstrução dos epidídimos e impede a passagem dos espermatozoides para o canal deferente.
A obstrução provoca um quadro de azoospermia obstrutiva, já que o sêmen ejaculado não conta com a presença dos espermatozoides, o que impossibilita uma gravidez.
Inicialmente, para o diagnóstico da epididimite, realiza-se o exame clínico, que inclui a observação dos aspectos externos do pênis e bolsa testicular para confirmar a presença ou não de secreções e de inchaço, além de observar outros sintomas relatados durante a consulta.
Na presença de secreções, é possível realizar a análise para determinar as causas da epididimite. Também pode ser solicitada a urocultura, que busca observar se há também um quadro urinário, além da epididimite, que possa ter participado das causas da infecção dos epidídimos.
Isso é fundamental para que os agentes envolvidos no processo inflamatório sejam identificados e o tratamento mais correto para o caso possa ser iniciado rapidamente.
O tratamento da epididimite depende dos fatores que estão causando a doença. De maneira geral, é feito com antibióticos específicos para a infecção primária que levou a esse quadro mais complexo.
Além dos antibióticos, é comum a indicação de analgésicos para aliviar os sintomas. Outra recomendação é o repouso, realizado, de preferência, com a elevação da bolsa testicular.
Não é incomum que, mesmo após os tratamentos para curar a epididimite, o homem continue apresentando infertilidade. Isso acontece quando a infecção deixa cicatrizes no interior dos epidídimos, que continuam impedindo a passagem dos espermatozoides para os ductos deferentes.
Homens em idade fértil que desejam ter filhos, mas não conseguem engravidar a parceira por causa da epididimite, podem recorrer às técnicas de reprodução assistida para realizar esse sonho.
Nesses casos, a mais recomendada é a FIV (fertilização in vitro), já que possibilita a obtenção de espermatozoides por recuperação espermática, contornando a azoospermia obstrutiva que resulta de quadros de epididimite.
Quer saber mais sobre a epididimite? Basta tocar neste link!
Mais
