A Relação sexual programada inclui não somente o coito programado - que é a relação sexual em si - mas também uma fase preparatória, onde a administração de hormônios sexuais, por via oral ou injetável, aumenta as chances de engravidar. O procedimento como um todo pode ser dividido em três etapas.
Conhecer as causas da infertilidade é imprescindível para determinar a gravidade do quadro para indicar o melhor tratamento possível.
A infertilidade em homens e mulheres pode ser temporária ou permanente, causada por motivos genéticos, ambientais, adquiridos ou ter origens multifatoriais, que relacionam vários fatores simultaneamente.
A primeira conduta no tratamento da infertilidade é sempre o tratamento específico das causas primárias que levaram à formação desse quadro de saúde, porém em alguns casos o tratamento específico não é suficiente para reverter a infertilidade.
Nesses casos, a reprodução assistida é uma saída interessante, já que suas técnicas atualmente são capazes de lidar com praticamente todas as formas de infertilidade masculina e feminina.
Algumas vezes, mesmo após extensa investigação, não é possível estabelecer de forma precisa as causas da infertilidade, condição a que chamamos ISCA (infertilidade sem causa aparente). Também para os casos de ISCA, a reprodução assistida pode conseguir a gestação.
As principais técnicas em reprodução assistida disponíveis atualmente são a FIV (fertilização in vitro), de alta complexidade, e a IA (inseminação artificial) e a RSP (relação sexual programada), ambas de baixa complexidade.
Mesmo que as técnicas tenham graus diferentes de complexidade, todas podem ser adequadas se bem indicadas.
A RSP, também chamada de coito programado, é uma das formas mais simples e acessíveis de reprodução assistida e pode ser indicada para diversos casos de infertilidade leve ou ISCA, com taxas consideráveis de sucesso.
Este texto busca apresentar a RSP, suas principais indicações e contraindicações, o passo a passo da técnica e suas taxas de sucesso. Aproveite a leitura!
A relação sexual programada, também chamada de RSP ou coito programado, é uma técnica de reprodução assistida de baixa complexidade, em que o monitoramento do período fértil indica os melhores dias para manter relações sexuais que resultem em gravidez.
A RSP é feita com estimulação ovariana – primeira etapa da técnica – para indução da ovulação, que aumenta as chances de que a fecundação ocorra.
Importante lembrar que na RSP a fecundação acontece dentro do corpo da mulher, nas tubas uterinas, e não há qualquer tipo de manipulação dos gametas.
A RSP é indicada principalmente para casos de ISCA (infertilidade sem causa aparente) ou quando a infertilidade conjugal é causada por fatores femininos leves.
As mulheres com mais de 37 anos, e que apresentam qualquer sinal de infertilidade, normalmente não devem insistir muito nesse tipo de tratamento devido à urgência reprodutiva em razão da diminuição da reserva ovariana e, se possível, partir logo para FIV, que permite maiores taxas de sucesso em menor espaço de tempo.
A RSP também é contraindicada para mulheres com alterações de moderada a severa na função ovariana e/ou tubas.
Essa técnica também é contraindicada para casos de infertilidade conjugal por qualquer tipo de fator masculino, já que não há qualquer tipo de interferência na qualidade dos parâmetros seminais.
Para que a RSP possa ser plenamente aplicada e alcançar taxas de sucesso satisfatórias, é importante que os parâmetros seminais, a reserva ovariana e todo o sistema reprodutor feminino estejam adequados, sem nenhum tipo de alteração, exceção para distúrbios leves na ovulação e corrigidas por uso de medicamentos. Caso contrário, a técnica mais indicada é a FIV.
Dessa forma, as principais indicações são:
A relação sexual programada inclui não somente o coito programado – que é a relação sexual em si –, mas também uma fase preparatória, em que a administração de hormônios sexuais, por via oral ou injetável, aumenta as chances de engravidar devido ao fato que induz a ovulação de uns 2 folículos dominantes. O procedimento pode ser dividido em três etapas.
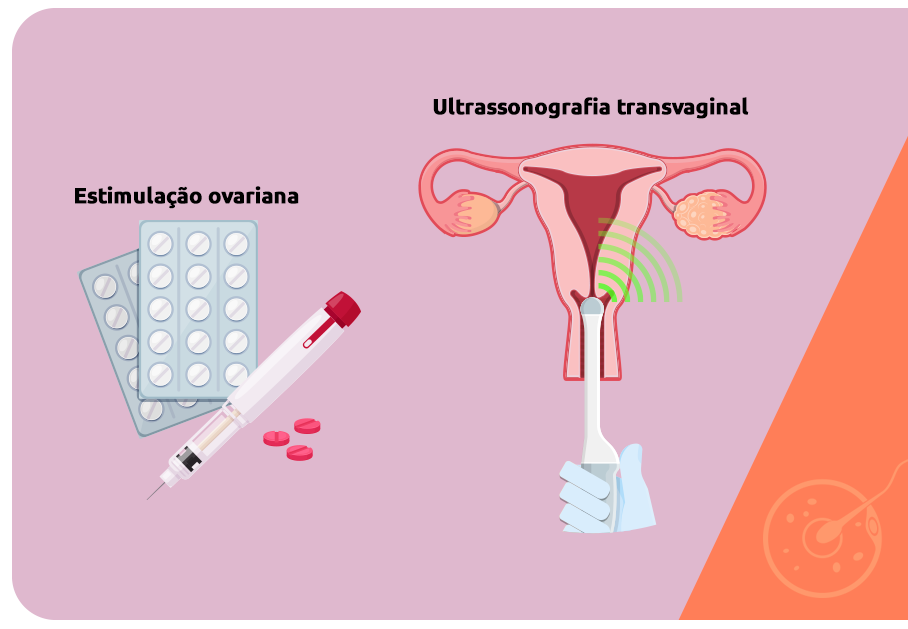
A estimulação ovariana é uma etapa compartilhada por todas as técnicas de reprodução assistida. O que varia de uma para a outra é o protocolo de estímulo ovariano. As dosagens hormonais administradas devem ser coerentes com os objetivos da estimulação ovariana.
No caso da RSP, essa etapa visa potencializar o amadurecimento folicular, levando em média de 2 a 3 folículos a alcançarem os estágios mais avançados de maturação – em ciclos reprodutivos sem a interferência hormonal, a mulher amadurece apenas 1 folículo por ciclo.
A estimulação ovariana deve ser acompanhada sistematicamente por exames de ultrassonografia transvaginal e/ou dosagens hormonais com objetivo de saber em qual momento deve-se promover a indução da ovulação e também para evitar que mais de 3 folículos amadureçam, o que aumenta as chances de uma gestação múltipla, normalmente de risco para a mulher e o bebê.
Dependendo da resposta da paciente à estimulação ovariana, caso, por exemplo, mais do que 3 folículos amadureçam, o tratamento pode ser suspenso.
Quando o monitoramento da estimulação ovariana indica que os folículos atingiram seu ponto ideal de desenvolvimento, administra-se o hCG (gonadotrofina coriônica humana), que tem como função estimular o rompimento dos folículos.
A partir da indução da ovulação, cerca de 36h depois os óvulos estarão nas tubas uterinas.
É importante ressaltar que as tentativas de engravidar devem ser feitas sem o uso de qualquer tipo de contraceptivo, incluindo os preservativos de barreira, como as camisinhas masculina e feminina.
O casal terá vida sexual habitual, sendo que no período da ovulação será orientado a ter em dias alternados, preferencialmente, e esse momento será identificado pelo médico durante a monitorização da ovulação.
Após as tentativas, aguarda-se a ausência de menstruação ou é possível realizar o exame de gravidez para confirmação uns 14 dias após o período da ovulação.
Quando aplicada para as indicações corretas, as taxas de gravidez da RSP são um pouco maiores que as chances de uma gestação natural em um casal sem fatores de infertilidade, em torno de 20% por tentativa.
Temos um texto ainda mais completo sobre a RSP! Toque no link para saber mais!
MaisPara ser um doador de sêmen, além de possuir bons parâmetros seminais, normalmente identificados pelo espermograma, e estar livre de ISTs e anomalias genéticas, o homem deve ter também no mínimo 18 anos e no máximo 50 anos, para garantir a qualidade dos espermatozoides e consequentemente o sucesso da fecundação.
Chamamos sêmen o conjunto de componentes presentes no líquido ejaculado, e este material reflete a fertilidade masculina. Também chamado de esperma, é composto por espermatozoides e os líquidos glandulares, produzidos pelas glândulas anexas ao sistema reprodutivo masculino – glândulas bulbouretrais, vesículas seminais e a próstata.
Durante muito tempo a infertilidade foi atribuída exclusivamente a problemas femininos, porém, atualmente, sabe-se que também alterações relacionadas ao sistema reprodutivo masculino podem interferir nos processos de fecundação.
Nos homens, a infertilidade normalmente é diagnosticada depois da dificuldade de o casal conseguir uma gestação, podendo ter uma alteração desde a concentração, motilidade e morfologia dos espermatozoides, até a ausência completa de espermatozoides no ejaculado.
Em alguns casos, é possível contornar a azoospermia pela reprodução assistida, com técnicas que permitem a coleta de espermatozoides diretamente nos túbulos seminíferos (TESE e Micro-TESE) ou nos epidídimos (PESA e MESA), no entanto, em outros casos, nem mesmo essas técnicas são capazes de encontrar espermatozoides.
Nos últimos anos, o Conselho Federal de Medicina (CFM) vem ampliando as possibilidades de conseguir engravidar com sêmen doado, o que atende tanto a casos de infertilidade masculina permanente e severa, quanto abrange outras situações que incluem a fecundação para casais homoafetivos femininos e para mulheres que desejam uma gestação independente.
Este texto busca mostrar como é feita a doação de sêmen detalhadamente e quem pode fazer esse procedimento e como, a partir dele, a fecundação pode acontecer.
A doação de sêmen é feita de forma exclusivamente voluntária por homens que desejam auxiliar mulheres em busca de uma gravidez independente, casais homoafetivos femininos e casais acometidos por infertilidade masculina grave a terem filhos biológicos, com técnicas de reprodução assistida.
Esse procedimento pode ser feito em clínicas de reprodução assistida em parceria com os bancos de esperma e não pode envolver qualquer tipo de remuneração ou relação comercial, ou seja, o homem que doa o sêmen faz isso de forma altruísta.
Para que um homem seja admitido como doador de sêmen, a qualidade do sêmen deve ser comprovada por exames, que incluem o espermograma, testagens para possíveis ISTs (infecções sexualmente transmissíveis) e testes genéticos com objetivo de identificar alterações no DNA espermático que possam gerar descendentes com anomalias hereditárias.
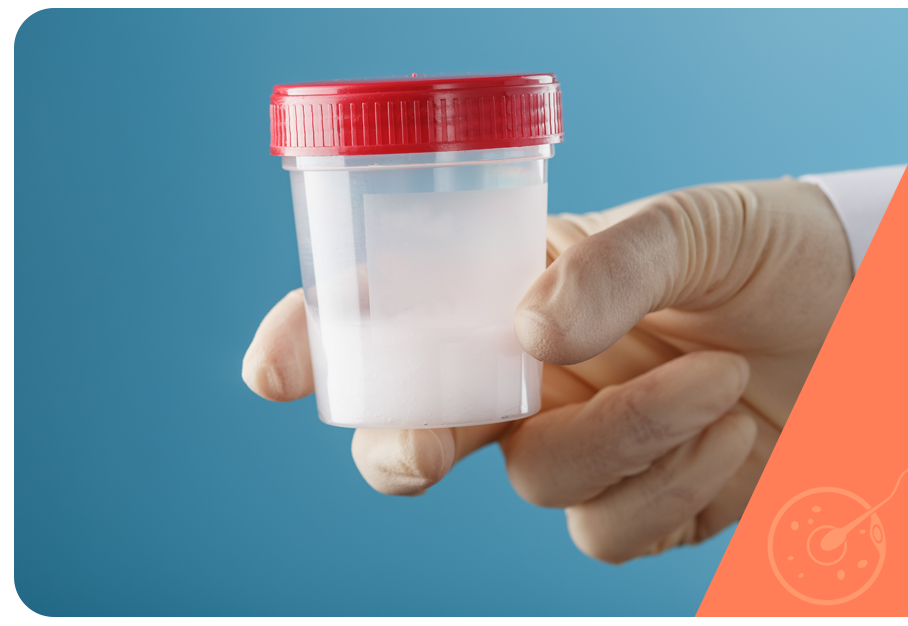
A coleta do sêmen é feita por masturbação, nos bancos de esperma, em ambiente apropriado para higiene e para não haver contaminação da amostra.
Esse é um procedimento que não demanda preparação, recomenda-se apenas que o homem faça uma janela de abstinência sexual entre 2 e 7 dias antes da doação.
Como o sêmen é coletado pelo próprio homem, é importante que algumas diretrizes sejam seguidas no momento da masturbação: lavar o órgão genital e as mãos com sabão neutro e secá-los com papéis toalha descartáveis, oferecidos pelo banco de esperma, e não usar qualquer tipo de lubrificante, incluindo a saliva. O sêmen deve ser ejaculado dentro de um pote plástico descartável e com tampa.
Após esse procedimento, o material biológico é encaminhado para o armazenamento, que é feito por congelamento. Atualmente, a técnica mais recomendada para criopreservação é a vitrificação.
Para ser um doador de sêmen, além de possuir bons parâmetros seminais, normalmente identificados pelo espermograma, e estar livre de ISTs e anomalias genéticas, o homem deve ter também idade entre 18 e 50 anos.
Os casais ou mulheres que buscam engravidar com sêmen doado devem também passar por uma investigação detalhada da infertilidade, pois é importante determinar as causas da condição. Nem sempre apenas a doação resolve o problema. Trata-se de assunto complexo, que deve ser analisado de forma adequada.
A gestação com sêmen doado só pode ser feita no contexto da reprodução assistida, especificamente de duas técnicas: IA (inseminação artificial) e FIV (fertilização in vitro).
A escolha do doador é feita de forma completamente anônima, com base nas características fenotípicas do homem que fez a doação, para garantir que os filhos do casal tenham semelhança com seus progenitores. O anonimato é exigido no Brasil, mas alguns países da Europa e nos EUA o anonimato não é exigido, assim podem-se ver fotos do doador na infância e vida adulta.
Quando a técnica indicada é a FIV, a mulher passa pela estimulação ovariana com acompanhamento do desenvolvimento folicular por ultrassonografia transvaginal, o que determina o momento exato da indução da ovulação e da aspiração folicular.
Após a aspiração do líquido folicular, os óvulos são coletados em laboratório. O sêmen doado será então descongelado nesse momento e a fecundação é feita em laboratório, por ICSI (inseminação intracitoplasmática de espermatozoide), que insere com auxílio de uma agulha especial o espermatozoide dentro do óvulo, aumentando as chances de sucesso da fecundação.
Após essa etapa, os embriões são cultivados por 2 a 5 dias e depois transferidos ao útero para que se implantem no útero.
No caso da IA, recomendada inclusive para casais homoafetivos femininos ou produção independente, a mulher também passa pela estimulação ovariana, porém com o objetivo de induzir o amadurecimento de no máximo 3 folículos, processo que é igualmente monitorado pela ultrassonografia transvaginal (controle ultrassonográfico da ovulação).
Quando esse exame revela o momento exato da ovulação, o esperma obtido por doação é também descongelado e inseminado por um cateter introduzido no canal vaginal até o útero, cuja outra extremidade está ligada a uma espécie de bomba de impulsão, que empurra os espermatozoides por esse túbulo para dentro do útero.
A partir daí espera-se que a fecundação ocorra nas tubas de forma natural e o embrião formado volte ao útero para se implantar. Por isso, é fundamental ter avaliação prévia das condições das tubas uterinas que, se alteradas ou obstruídas, podem comprometer o sucesso do tratamento.
Ainda tem dúvidas sobre a doação de sêmen? Toque aqui!
MaisO período fértil é aquele que envolve a ovulação, vai além do dia exato em que ela ocorre, mas depende intimamente dele.
O acompanhamento do ciclo menstrual para saber quais os melhores momentos para manter relações sexuais que visem à gestação é um antigo aliado tanto das mulheres que desejam engravidar por vias naturais, quanto daquelas que desejam evitar a gravidez.
Atualmente, mesmo a reprodução assistida usa o acompanhamento do ciclo menstrual como base de uma de suas técnicas mais bem-sucedidas, a RSP (reprodução sexual programada), que pode aumentar as chances de gestação com o uso da estimulação ovariana, indicada para mulheres com infertilidade por anovulação.
O cálculo do período fértil é baseado na observação das diferentes etapas do ciclo reprodutivo, por isso, para aumentar as chances de engravidar de forma natural usando essa ferramenta, é preciso compreender detalhadamente como funciona o ciclo menstrual.
Acompanhe a leitura do texto a seguir e entenda melhor como colocar em prática esse conhecimento!
A ovulação é o evento que marca o período fértil das mulheres, melhor momento para manter relações sexuais com o objetivo de engravidar.
A função reprodutiva das mulheres é cíclica, o que significa que, na prática, não existe um começo nem um final para a cadeia de acontecimentos do ciclo reprodutivo. Porém, convencionou-se considerar o ciclo em fases e contar o primeiro dia da menstruação como o 1º dia do ciclo menstrual.
O tempo de duração de cada fase foi também padronizado, por isso é importante lembrar que esse tempo varia de uma mulher para outra e de um ciclo para o outro numa mesma mulher.

A menstruação marca o primeiro dia do ciclo menstrual, quando a fecundação não ocorre, e é o momento que o endométrio que estava espesso se desprende e sai do útero em forma de sangramento menstrual.
Nesse momento, as concentrações de estrogênio estão baixas e a secreção de FSH e LH começa a subir.
Ao mesmo tempo, o recrutamento dos folículos para esse ciclo também começa a ser feito, pela ação do FSH, que retoma os processos de divisão celular, paralisados na embriogênese.
Nessa fase folicular, acontece o desenvolvimento dos folículos recrutados pela ação do FSH. Apenas um consegue chegar ao estágio final de crescimento. Nesse momento, o LH também passa a estimular as células foliculares da teca a produzir testosterona, que é convertida em estrogênio pelo LH.
Enquanto isso, no útero, o aumento na concentração de estrogênio provoca a proliferação das células endometriais e esse tecido torna-se gradativamente mais espesso.
A ovulação é o rompimento do folículo, que acontece também pela ação do LH, e a liberação do oócito já maduro, pronto para a fecundação. Esse processo acontece quando as concentrações de FSH, LH e estrogênio alcançam o maior pico de concentração de todo o ciclo.
A partir daí o óvulo é conduzido através das tubas uterinas e, quando a fecundação acontece, normalmente se realiza no interior das tubas e durante as primeiras 72h após a ovulação.
Quando não há fecundação, ao fim desse período, o oócito é reabsorvido pelas próprias tubas uterinas.
Após o rompimento do folículo ovariano, as células foliculares residuais permanecem nos ovários, formando o corpo-lúteo, e passam a produzir progesterona, hormônio fundamental para manter o endométrio receptivo e ativo.
Quando a fecundação acontece, o corpo-lúteo produz progesterona até o 3º mês da gestação, quando então essa função é assumida pela placenta; já quando a fecundação não acontece, próximo ao 28º dia o corpo-lúteo regride, e as concentrações tanto de progesterona quanto de estrogênios também diminuem.
Essa queda provoca a descamação do endométrio, que é liberado em forma de menstruação, mas a diminuição dos estrogênios e da progesterona também sinaliza para o hipotálamo que retome a produção de GnRH, que, por sua vez, sinaliza para a hipófise a retomada da produção de FSH e LH, recomeçando o ciclo reprodutivo.
O período fértil é aquele que envolve a ovulação, vai além do dia exato em que ela ocorre, mas depende intimamente dele.
Como o oócito permanece até 36h nas tubas uterinas, após a ovulação e em razão da variação natural na duração das fases do ciclo reprodutivo, que varia de uma mulher para mulher, considera-se como período fértil o 14º dia após o início da menstruação, que se estende para alguns dias antes e depois desse momento.
A probabilidade de o casal engravidar durante um ciclo menstrual é de apenas 20%, mesmo quando não existe qualquer diagnóstico apontando para infertilidade. No entanto, quando observamos a taxa acumulada das tentativas durante o período de 12 meses, as chances sobem para até 85%.
Assim, a OMS (Organização Mundial da Saúde) estima que cerca de 15% da população mundial possa ser acometida por doenças e condições que causam infertilidade.
A investigação das causas da infertilidade é importante para delinear os melhores tratamentos, e a reprodução assistida é atualmente a linha que oferece saídas mais abrangentes e altas taxas de sucesso, especialmente para os casos em que os tratamentos iniciais não reverteram a infertilidade.
Quer conhecer ainda mais detalhes do cálculo do período fértil? Toque no link!
MaisDois são os tipos de endometriose é mais comumente relacionados à infertilidade: a endometriose ovariana, que provoca a formação dos endometriomas, e quando os focos endometrióticos acometem as tubas uterinas, causando obstruções.
A endometriose é uma doença complexa, que se manifesta pelo aparecimento de tecido endometrial ectópico, ou seja, fora da cavidade uterina, e pode causar infertilidade feminina.
Como esse tecido é responsivo ao ciclo hormonal da função reprodutiva feminina, os picos de estrogênio que promovem o espessamento do endométrio também disparam processos inflamatórios nos focos endometrióticos ectópicos.
Essa reação pode causar dor pélvica, dismenorreia, irregularidades menstruais e, dependendo da localização e tamanho dos focos endometrióticos, também infertilidade feminina.
Os sintomas da endometriose, no entanto, são comuns a muitas doenças e síndromes ginecológicas, como a DIP (doença inflamatória pélvica), as endometrites, miomas, entre outras.
Por isso, é importante que a investigação seja feita de forma acurada para que diagnósticos errados não prejudiquem o sucesso do tratamento.
Dependendo do local de infiltração dos focos endometrióticos, alguns processos ligados à função reprodutiva das mulheres – como a ovulação, a criação do ambiente ideal para a fecundação nas tubas uterinas, a condução do embrião para o útero e a implantação embrionária – podem ser prejudicados.
Nesses casos, é comum que a doença provoque infertilidade. A Organização Mundial da Saúde (OMS) define a infertilidade como a não ocorrência de gestação para um casal sexualmente ativo que tenta engravidar durante 12 meses e não consegue.
A endometriose pode levar à infertilidade por anovulação e/ou disovulia, alteração na função das tubas uterinas e perturbação da receptividade endometrial.
Este texto busca aprofundar a relação entre a endometriose e a infertilidade. Boa leitura!
A endometriose é uma doença crônica e estrogênio-dependente, que se caracteriza pelo crescimento ectópico de tecido endometrial. O endométrio é a camada que reveste a cavidade uterina e é composto por células estromáticas e glandulares, que respondem à ação dos estrogênios durante o ciclo menstrual.
Da mesma forma, o endométrio ectópico reage à estimulação do estrogênio, disparando processos inflamatórios nos locais onde os focos endometrióticos estão infiltrados. A classificação dos tipos de endometriose está ligada aos locais em que aparecem esses focos endometrióticos, com sintomas gerais e específicos de cada tipo.
O peritônio é a membrana serosa que reveste as paredes da cavidade abdominal e recobre os órgãos abdominais e pélvicos, como o útero, tubas uterinas, bexiga e intestinos. Quando o endométrio surge no peritônio, pode afetar o funcionamento desses órgãos e levar a um quadro inflamatório, no entanto de forma leve, já que aqui as lesões são superficiais.
A formação de endometriomas, ou cistos avermelhados nos ovários, é típica da endometriose ovariana. Esse é o tipo de endometriose que mais afeta a fertilidade feminina, já que os cistos prejudicam a reserva ovariana e a maturação folicular, levando à anovulação e/ou disovulia.
A profundidade que os implantes endometrióticos alcançam influencia na intensidade e gravidade dos sintomas da endometriose, e nesses casos os focos endometrióticos apresentam uma profundidade de mais de 5 mm de infiltração. Os locais acometidos são os mesmos que na versão superficial, porém os sintomas podem ser mais severos.
Geralmente, a endometriose é multifocal, e seus focos podem apresentar diferentes níveis de profundidade. Uma mulher que tenha endometriomas provavelmente também terá outros tipos da doença em outras regiões.
Os principais sintomas da endometriose podem aparecer em todos os tipos da doença, e podem ser resumidos em dor antes ou durante a menstruação (dismenorreia), dor durante as relações sexuais (dispareunia) e sangramentos entre as menstruações (metrorragia).
Dependendo do órgão afetado pela endometriose, alguns sintomas específicos também podem ser observados:
Dois são os tipos de endometriose mais comumente relacionados à infertilidade: a endometriose ovariana, que provoca a formação dos endometriomas, e quando os focos endometrióticos acometem as tubas uterinas, causando obstruções.
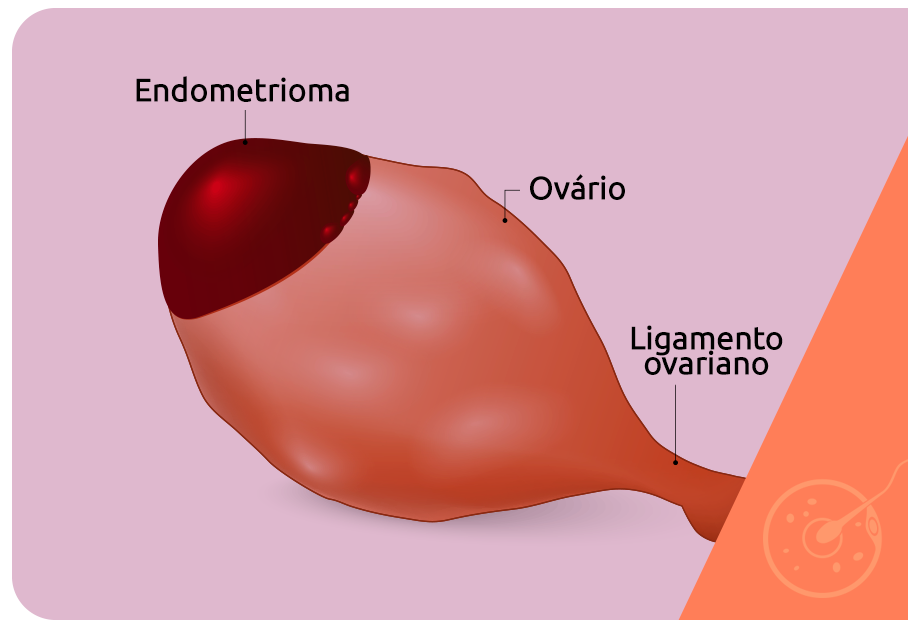
No caso dos endometriomas, os cistos são formados por tecido endometrial ectópico e ao alcançarem dimensões maiores passam a exercer uma pressão sobre o tecido que compõe o ovário. Quanto maior o endometrioma, mais ele pode danificar a reserva ovariana e inviabilizar o crescimento dos folículos, prejudicando a ovulação.
Quando os focos endometrióticos estão localizados nas tubas uterinas, a resposta do endométrio ectópico à ação do estrogênio gera uma reação inflamatória local, que pode obliterar o interior das tubas e obstruir a passagem do óvulo e sua fecundação pelos os espermatozoides, causando infertilidade por fator tubário.
Atualmente, a endometriose pode ser tratada por via medicamentosa, mais indicada para os casos leves e assintomáticos, ou cirúrgica, quando os focos endometrióticos são profundos e numerosos ou sintomáticos. No entanto, o mais importante a considerar é o desejo da mulher de ter filhos ou não.
Como os sintomas da endometriose mais grave podem ser bastante dolorosos e até mesmo incapacitantes, a cirurgia costuma ser o procedimento mais indicado nessas situações.
O tratamento medicamentoso é feito com anticoncepcionais orais combinados de estrogênio e progesterona ou apenas com progestagênios isolados.
A retirada cirúrgica dos focos endometrióticos, por sua vez, é feita por videolaparoscopia, em que uma microcâmera é inserida através de incisões mínimas, normalmente próximas à virilha, com os instrumentos para a ressecção dos focos. A microcâmera permite o acompanhamento do procedimento em tempo real, pelas imagens observáveis em um monitor.
A reprodução assistida é a principal opção de tratamento para a infertilidade causada pela endometriose, e a escolha da técnica varia de acordo com o tipo e a severidade da doença. Também é importante analisar se não há outros fatores de infertilidade associados.
A FIV (fertilização in vitro) é a técnica mais indicada quando a endometriose afetou a função das tubas uterinas e/ou quando a reserva ovariana está diminuída devido à presença de endometriomas, havendo pressa para engravidar. Por ser de alta complexidade, aumenta as chances de gravidez em praticamente todos os casos diagnosticados de infertilidade, tanto masculina como feminina.
A FIV promove a estimulação ovariana e possibilita a coleta de gametas femininos por aspiração folicular, diretamente dos ovários, contornando a obstrução tubária. A fecundação acontece em ambiente laboratorial e os embriões formados são selecionados e posteriormente transferidos para o útero.
Ainda ficou com alguma dúvida sobre a endometriose? Toque aqui!
MaisO tratamento para a endometriose ovariana deve ser delineado de forma individual, sempre de acordo com a intensidade da sintomatologia apresentada e com os objetivos da mulher de ter ou não filhos.
Os endometriomas são cistos avermelhados, compostos de tecido endometrial ectópico – que cresce fora da cavidade uterina – e são típicos da endometriose ovariana.
Todos os tipos de endometriose são causados pelo crescimento de endométrio ectópico, porém os sintomas e tratamentos variam de acordo com a localização e profundidade das infiltrações dos focos endometrióticos.
No caso da endometriose ovariana, um dos principais sintomas é a infertilidade por anovulação, já que a presença dos endometriomas pode prejudicar o tecido ovariano que contém os folículos com os oócitos.
Como a endometriose em geral, o tipo ovariano dessa doença também é estrogênio-dependente e pode ser detectado por exames de imagem, como a ultrassonografia transvaginal e ressonância magnética da pelve com contraste.
Os principais tratamentos para os endometriomas podem seguir: pela via medicamentosa, com a administração de hormônios sexuais; pela retirada cirúrgica dos cistos; e pela reprodução assistida, dependendo dos objetivos da mulher.
Um dos tratamentos mais responsivos para a endometriose ovariana é a remoção cirúrgica dos endometriomas, porém este é um procedimento que pode oferecer riscos à reserva ovariana, dependendo do tamanho do cisto e da dificuldade em retirá-lo. Dessa forma, ela geralmente é contraindicada para mulheres que ainda pretendem ter filhos.
A reserva ovariana é o termo usado para designar uma estimativa da quantidade de folículos ovarianos que uma mulher possui em seus ovários. Ao nascer, as mulheres já possuem toda a reserva ovariana com a qual poderá contar ao longo da vida, por isso qualquer dano ao ovário que possa afetar a reserva ovariana também afeta a fertilidade das mulheres, mesmo a longo prazo.
Este texto aborda as principais formas de tratamento para os endometriomas e a infertilidade derivada dessa doença. Aproveite a leitura!
O endométrio é a camada que reveste internamente a cavidade uterina e é onde o embrião fixa-se após a fecundação – e permanece durante toda a gestação. Esse tecido responde ao estímulo dos estrogênios, durante o ciclo menstrual, aumentando sua espessura. Quando a fecundação não acontece, o endométrio descama e o sangramento da menstruação acontece.
Quando o tecido endometrial se desenvolve em lugares diferentes da cavidade uterina, continua respondendo à ação estrogênica do ciclo menstrual, porém essa reação causa um processo inflamatório local que pode prejudicar as funções dos órgãos acometidos.
Os endometriomas são os cistos formados no córtex ovariano, compostos por tecido endometrial e muitas vezes visíveis em exames de imagem como a ultrassonografia transvaginal.
A presença dos endometriomas nos ovários faz com que essa inflamação aconteça justamente nos folículos que são estruturas responsáveis pelo armazenamento e amadurecimento dos óvulos.
Esse processo inflamatório interfere no crescimento dos folículos, que são recrutados, porém não conseguem alcançar os estágios finais de desenvolvimento, dos quais a ovulação depende. Isso faz com que a mulher apresente infertilidade por anovulação ou disovulia e ainda pode ter sua reserva ovariana prejudicada, e isso resultando em uma diminuição do seu potencial de fertilidade.
A infertilidade é o principal sintoma da endometriose ovariana, porém, em alguns casos mais graves, quando os cistos crescem muito, é possível que sintomas como dor pélvica, sangramentos atípicos, menstruação dolorosa (dismenorreia) e dor durante as relações sexuais (dispareunia) também se manifestem.
O tratamento para a endometriose ovariana deve ser delineado de forma individual, sempre de acordo com a intensidade da sintomatologia apresentada e com as prioridades da mulher de ter ou não filhos. A terapêutica pode ser feita por três abordagens: medicamentosa, cirúrgica e pela reprodução assistida.
Os sintomas álgicos (dores) da endometriose ovariana devido ao processo inflamatório podem ser controlados por anti-inflamatórios. Porém, o tratamento mais bem-sucedido, nesses casos, é realizado com a administração de hormônios sexuais sintéticos. É importante lembrar que todos os tipos de endometriose são doenças crônicas com alto grau de recidiva.
O tratamento hormonal pode ser feito com anticoncepcionais orais combinados ou isolados com apenas progestagênios, tendo em vista que a endometriose é uma doença estrogênio-dependente, sendo indicado para mulheres que não têm planos imediatos de engravidar. O uso dos anticoncepcionais não cura a endometriose ovariana, mas ajuda a melhorar os sintomas de dor e metrorragia (sangramento irregular), em alguns casos diminui a velocidade de progressão da doença.
Como a infertilidade é um dos principais motivos de busca por tratamento para endometriomas, ao lado dos sintomas álgicos, em muitos casos o tratamento com contraceptivos não é conveniente, já que impede a gravidez.
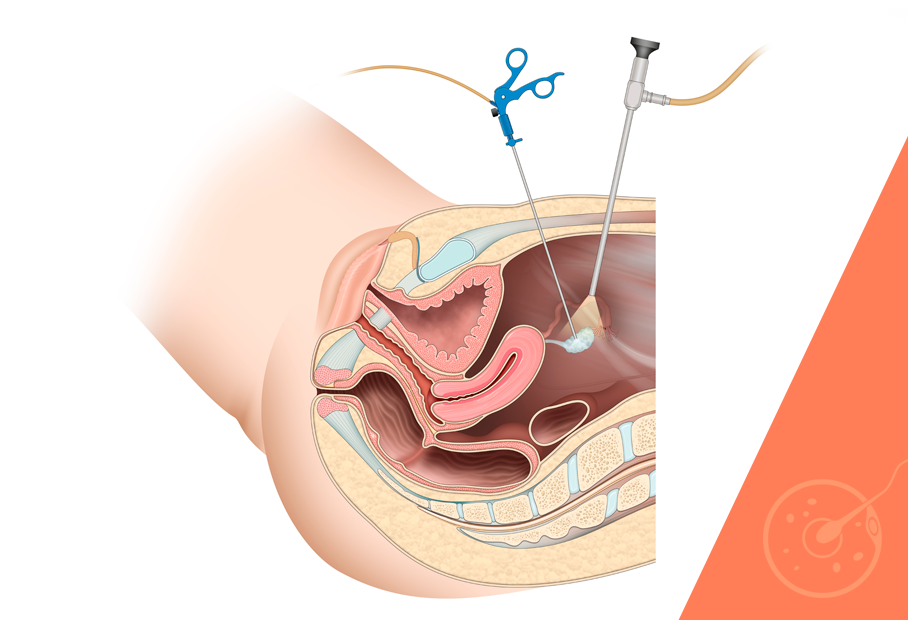
Nesses casos, e quando os sintomas álgicos são muito intensos, a remoção cirúrgica dos endometriomas pode ser uma opção terapêutica.
Esse é um procedimento delicado, porém normalmente bem-sucedido, feito atualmente por videolaparoscopia, uma técnica minimamente invasiva que consiste na introdução de uma microcâmera associada aos instrumentos para a ressecção dos endometriomas.
A remoção dos endometriomas por videolaparoscopia tem como desvantagem o risco de prejudicar a reserva ovariana, principalmente quando os endometriomas são grandes e difíceis de serem retirados. Assim, o tratamento cirúrgico do endometrioma em casal que esteja buscando engravidar seria mais indicado para mulheres jovens com boa reserva ovariana e quando o endometrioma tivesse tamanho até cerca de 2 cm.
O congelamento de óvulos antes da cirurgia é uma opção interessante. A intenção é ter uma alternativa, caso a cirurgia reduza a fertilidade de forma mais acentuada.
A RSP (relação sexual programada) e a IA (inseminação artificial) são duas técnicas de reprodução assistida de baixa complexidade que usam a estimulação ovariana para aumentar as chances de fecundação e podem ser indicadas para mulheres com infertilidade derivada da endometriose ovariana, dependendo de alguns fatores, por isso o tratamento sempre é individualizado.
Nessas técnicas, o objetivo é induzir uns dois folículos a crescerem e se tornarem dominantes, ajudando também na ovulação por meio de estímulos hormonais.
A FIV (fertilização in vitro) é uma técnica de reprodução assistida de alta complexidade, indicada para os casos mais severos de infertilidade. Nem sempre o casal passa pela baixa complexidade para depois ir para a alta. Dependendo do caso, podemos indicar a FIV diretamente.
Na FIV, a estimulação ovariana também é a primeira etapa, porém com objetivo de provocar o amadurecimento de 10 a 15 folículos, número que pode ser menor ou muito maior, dependendo da resposta da mulher à estimulação, que varia de acordo com a sua reserva ovariana.
Para saber mais, acesse o link.
MaisA IA é uma procedimento dividido em etapas sequenciais e interdependentes - ou seja, que o sucesso de uma etapa depende do sucesso das demais.
A medicina reprodutiva atualmente oferece técnicas de reprodução assistida, divididas em de alta complexidade, como a FIV (fertilização in vitro), e de baixa complexidade, como coito programado (ou relação sexual programada – RSP) e a IA (inseminação artificial).
O grau de complexidade das técnicas está diretamente relacionado ao local onde a fecundação acontece em cada uma delas: a complexidade é baixa quando a fecundação ocorre nas tubas uterinas, como no coito programado e na IA, e a complexidade é alta quando a fecundação é realizada fora do corpo da mãe, em ambiente laboratorial, como acontece na FIV.
A manipulação dos gametas também é feita de forma diferente em cada uma das técnicas: no coito programado, é feita a estimulação ovariana, que apenas induz o amadurecimento de mais folículos sem a manipulação dos gametas; na IA, a estimulação ovariana também acontece, porém os espermatozoides são manipulados, sendo coletados e selecionados por técnicas de preparo seminal.
Na FIV, ambos os gametas, óvulos e espermatozoides, são manipulados, já que os dois tipos de células reprodutivas devem ser coletados e selecionados para a fecundação no laboratório.
A escolha entre as técnicas de reprodução assistida disponíveis é feita de forma individualizada e sempre direcionada pelo diagnóstico primário que levou à infertilidade conjugal.
A IA (inseminação artificial) é o método mais antigo de reprodução assistida, tendo sido inclusive a primeira forma de realizar esse tipo de procedimento na história da medicina reprodutiva.
Este texto apresenta a inseminação artificial, suas indicações e contraindicações, bem como o passo a passo para a realização dessa técnica.
Como já vimos, a inseminação artificial ou inseminação intrauterina é uma técnica de reprodução assistida de baixa complexidade e consiste em depositar o sêmen no útero da mulher com auxílio de um cateter.
O procedimento é simples e pode ser feito em ambiente ambulatorial, não demanda preparação prévia, além da estimulação ovariana, e a recuperação é igualmente rápida e simples.
A inseminação artificial é indicada principalmente para os seguintes casos:
Como em qualquer técnica de reprodução assistida, a IA é contraindicado para mulheres e homens com diagnósticos de infecções ativas, especialmente ligadas ao sistema reprodutivo, como é o caso das DSTs (doenças sexualmente transmissíveis).
De forma geral, as contraindicações específicas da IA estão relacionadas às limitações da própria técnica, como a realização da fecundação dentro do corpo da mulher, que exclui aquelas acometidas por infertilidade por fator tubário.
Estes são alguns dos diagnósticos comuns em pacientes para os quais a IA é contraindicada:
A IA é um procedimento dividido em etapas sequenciais e interdependentes, uma vez que o sucesso de uma etapa depende do sucesso das anteriores.
Na primeira consulta, a prioridade é estabelecer o diagnóstico primário que levou à infertilidade, já que a indicação do tratamento mais adequado é feita com base nele.
Para isso, o casal passa por uma extensa conversa sobre o histórico de saúde familiar e individual, em busca de casos precedentes que sugiram a possibilidade de doenças genéticas, além do exame físico e da solicitação de exames laboratoriais.
Se os diagnósticos apontam para doenças tratáveis, a primeira abordagem é o tratamento específico para cada doença ou condição, seja medicamentoso, seja cirúrgico.
No entanto, quando isso não é possível ou quando os tratamentos não conseguem restabelecer a fertilidade conjugal, a reprodução assistida é indicada.
Os protocolos de estimulação ovariana são feitos de acordo com os objetivos da técnica escolhida: no caso da IA, essa etapa busca garantir que de 1 a 3 folículos alcancem o estágio final de amadurecimento e possam ser liberados na ovulação.
A estimulação ovariana é feita com a administração de hormônios e deve ser monitorada por ultrassonografias transvaginais durante todo o ciclo reprodutivo.
O monitoramento é muito importante, pois indica o melhor momento para realizar a inseminação dos espermatozoides.
A coleta do sêmen é feita por masturbação na própria clínica, em ambiente discreto e com material de higiene disponível. A limpeza do órgão genital e das mãos antes da coleta é fundamental para que a amostra não seja contaminada.O líquido ejaculado é depositado em um recipiente plástico com tampa, também fornecido pela clínica.
A coleta permite que os espermatozoides sejam selecionados por preparo seminal.
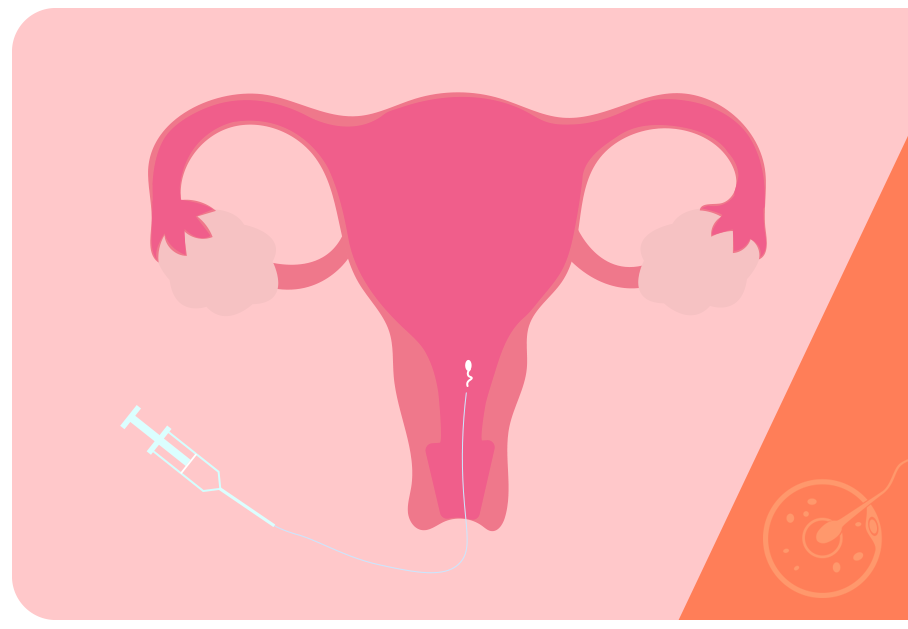
Os espermatozoides selecionados são então introduzidos no interior da cavidade uterina com a ajuda de um cateter, introduzido pelo canal vaginal.
A inseminação em si é um procedimento simples, que pode ser feito em ambiente ambulatorial (como a clínica) e não precisa ser feita com anestesia. Após o procedimento, a paciente é liberada, e em aproximadamente 14 dias realiza-se o teste de gravidez. Confirmando a gestação, a paciente pode dar início ao pré-natal.
As taxas de sucesso da IA variam de 15% a 20% por ciclo, quando feitas em mulheres com menos de 35 anos e sem alteração no fator masculino. Conforme a idade da mulher avança, as taxas de sucesso diminuem. Por isso, é sempre importante pensar em seu planejamento familiar. Se quiser protelar a gravidez, estude a possibilidade de fazer a preservação social da fertilidade.
Tem curiosidade ainda sobre a IA? Veja mais aqui!
MaisA fecundação tem sido feita cada vez mais com auxílio da ICSI, que introduz o espermatozoide selecionado no interior do óvulo. A partir daí tem início a etapa de cultivo embrionário, em que o desenvolvimento dos embriões é observado de 3 a 5 dias, quando atinge a fase de blastocisto.
A FIV (fertilização in vitro) é a técnica em reprodução assistida mais complexa, abrangente e bem-sucedida entre os tratamentos disponíveis atualmente, sendo indicada para praticamente todos os casos de infertilidade, inclusive em casos de ISCA (infertilidade sem causa aparente).
Além da FIV, a medicina reprodutiva conta também com a RSP (relação sexual programada) e com a IA (inseminação artificial) para atender às mais diversas demandas colocadas pelos quadros de infertilidade.
A ICSI (injeção intracitoplasmática de espermatozoide) é uma técnica de fecundação realizada no contexto da FIV. Foi desenvolvida na década de 1990 e desde então tem ajudado muitos casais inférteis, principalmente por fatores masculinos graves, a ter filhos.
Essa técnica consiste na injeção de um espermatozoide selecionado diretamente dentro do óvulo coletado, em laboratório, com auxílio de uma microagulha especial. Com a indicação da ICSI, é possível contornar problemas na morfologia e motilidade espermáticas.
A ICSI é também indicada para casos em que essa camada do óvulo é mais espessa que o normal, dificultando a entrada dos espermatozoides.
Atualmente, a ICSI não é considerada uma técnica complementarà FIV. O aumento das taxas de sucesso da FIV com a ICSI é tão relevante que este procedimento tem sido feito de forma rotineira, como parte das etapas originais da FIV tradicional.
Este texto busca mostrar como a ICSI é feita atualmente, suas principais indicações e sua relevância para as taxas de sucesso da FIV.
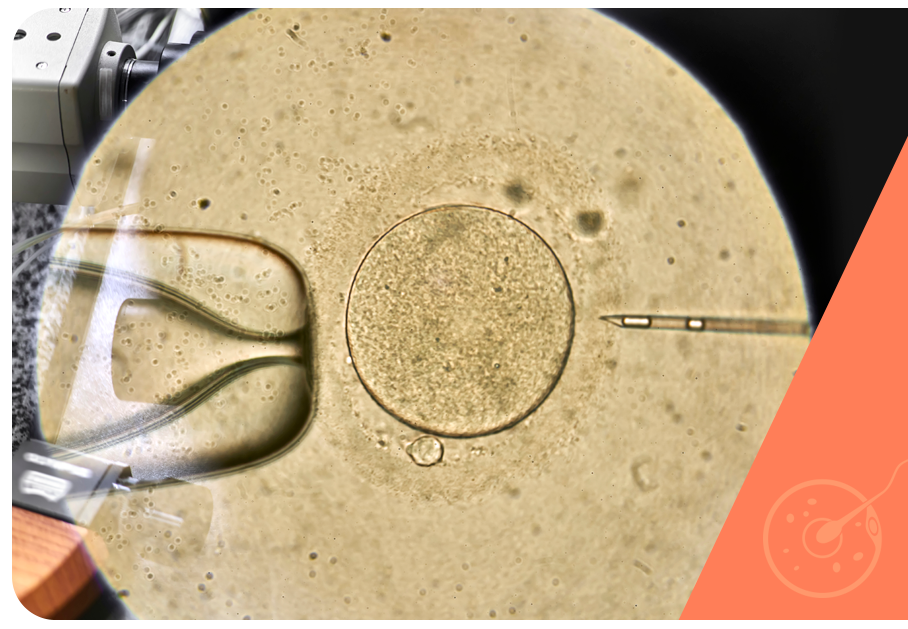
A injeção intracitoplasmática de espermatozoide, ou simplesmente ICSI, é uma técnica para promover a fecundação, e atualmente é muito utilizada na FIV.
Nela, os espermatozoides selecionados previamente são introduzidos diretamente no citoplasma do óvulo, também coletado e selecionado previamente mediante aspiração (ou punção) folicular.
A ICSI já foi considerada uma técnica complementarà FIV, sendo indicada principalmente para infertilidade por fatores masculinos (especialmente relacionados a anomalias espermáticas) e para casos em que a mulher possa ter óvulos com uma zona pelúcida mais espessa e, por isso, mais difícil de romper.
Hoje, a ICSI é utilizada em praticamente todos os tratamentos de FIV, já que aumenta de forma significativa as taxas de sucesso da técnica.
A ICSI não promove a fusão dos pronúcleos, mas auxilia o espermatozoide a romper as barreiras estabelecidas pelas camadas de revestimento do óvulo, participando assim de forma central da etapa de fecundação na FIV, que é dividida em 5 etapas.
A FIV é realizada em 5 etapas: estimulação ovariana e indução da ovulação, coleta e seleção dos óvulos e espermatozoides, fecundação, cultivo embrionário e a transferência embrionária.
A estimulação ovariana tem início no começo do ciclo menstrual e é feita com a administração de doses diárias de medicamentos com base hormonal. Essa etapa deve ser monitorada por ultrassonografia transvaginal – são feitas cerca de 4 durante essa fase –, que indica o momento ideal de maturação folicular.
Na FIV, a estimulação ovariana tem como objetivo promover o crescimento de 10 a 15 folículos maduros (esse número pode ser maior ou menor, dependendo principalmente da reserva ovariana). Quando os folículos estão com o tamanho ideal, inicia-se a etapa seguinte, a coleta de gametas.
A coleta e seleção dos óvulos e espermatozoides é feita em um curto intervalo de tempo quando os gametas serão utilizados sem congelamento. Quando a FIV é feita com gametas criopreservados, o descongelamento dessas células é feito perto do momento da fecundação.
Enquanto a coleta de óvulos é feita exclusivamente por aspiração folicular, a coleta de espermatozoides pode ser feita por masturbação – na maior parte dos casos – ou por punção testicular, que coleta os gametas masculinos diretamente dos epidídimos (PESA e MESA) ou dos túbulos seminíferos, que ficam nos testículos (TESE e Micro-TESE).
Após a coleta, ambos os gametas são selecionados. O sêmen passa por preparo seminal para que os melhores espermatozoides sejam separados dos que não apresentam bons parâmetros de qualidade, considerando motilidade e morfologia.
A fecundação tem sido feita cada vez mais com o auxílio da ICSI, que introduz o espermatozoide selecionado diretamente no interior do óvulo. A partir daí tem início a etapa de cultivo embrionário, em que o desenvolvimento dos embriões é observado por até 5/6 dias, quando atinge a fase de blastocisto.
Durante o cultivo embrionário é possível realizar o PGT (teste genético pré-implantacional), que busca alterações genéticas nos embriões que possam prejudicar a gestação ou a vida do futuro bebê. O PGT é indicado principalmente para casais que têm histórico de doenças genéticas que podem ser transmitidas a seus filhos ou mulheres com mais de 40 anos.
A transferência embrionária é feita em estado de clivagem (D2 ou D3) ou em blastocisto (D5), de acordo com necessidades especiais de cada caso. O Conselho Federal de Medicina (CFM) estabelece o número máximo de embriões que pode ser transferido de acordo com a idade da mulher que produziu os óvulos. Em casos de doação de óvulos, por exemplo, a idade que determina o número de embriões é a da doadora, não a da mulher que os receberá.
Após a transferência dos embriões espera-se aproximadamente 14 dias para realizar o teste de gravidez. Nesse período, o embrião pode implantar no endométrio, dando início a gestação.
A ICSI é realizada na etapa de fecundação da FIV. Após a coleta e seleção dos gametas, óvulos e espermatozoides são colocados em placas de cultivo contendo meio de cultura. Para sua realização, o embriologista utiliza micromanipulador de gametas, seleciona o melhor espermatozoide, captura-o com uma agulha extremamente fina e injeta-o diretamente dento do óvulo, aumentando assim a chance de ocorrer a fecundação.
A fecundação em si é o encontro entre óvulo e espermatozoide, mas para se obter um embrião é necessário ocorrer fusão dos pronúcleos feminino e masculino. A criação da célula primordial (zigoto) acontece somente após a fusão completa dos pronúcleos de ambos os gametas, quando acontece a união dos materiais genéticos vindos dos futuros pai e mãe.
A ICSI aumentou consideravelmente as taxas de sucesso da FIV, que atualmente são de 20% a 40% por ciclo, dependendo principalmente da idade da mulher, e até 70% depois de 3 ciclos de tratamento.
Quer saber mais sobre a ICSI e a FIV, toque no link!
MaisA fertilidade feminina diminui com a idade. Essa relação já é conhecida, mas você sabe por quê? Clique aqui e entenda!
É de conhecimento geral o fato de que quanto maior a idade da mulher mais dificuldade ela poderá ter para engravidar, principalmente quando passa dos 37. A fertilidade feminina, de fato, diminui com o passar da idade e existem diversas nuances que devem ser consideradas sobre esse assunto.
Além da idade, doenças que atingem o sistema reprodutor também podem afetar a fertilidade a qualquer momento da vida reprodutiva da mulher. A infertilidade secundária, condição conhecida como a dificuldade para engravidar após ter o primeiro filho, é um exemplo disso.
Ao longo da leitura, vamos mostrar a relação entre a idade e a fertilidade feminina. Vamos lá?
Engravidar, mesmo para casais que não possuem nenhum problema reprodutivo, não é fácil. A cada ciclo menstrual, apenas um óvulo é liberado para ser fecundado. Ele fica durante um curto espaço de tempo aguardando os espermatozoides para a fecundação e, caso ela não aconteça, a mulher menstrua e um novo ciclo recomeça.
Mulheres com até 30 anos possuem, em média, 20% de chance de engravidar naturalmente e essa porcentagem vai caindo com o avanço da idade. O motivo: a diminuição da reserva ovariana.
Os homens produzem espermatozoides ao longo da vida, mas com as mulheres o processo é diferente. Elas nascem com uma quantidade fixa de óvulos que são utilizados ao longo da vida reprodutiva. Esse processo é natural e, com o passar dos anos, os óvulos de maior qualidade são utilizados. A partir dos 35 anos a fertilidade feminina começa a entrar em declínio. Com isso, a reserva ovariana (o “estoque” de óvulos) diminui.
Além da quantidade, a qualidade dos gametas femininos também é afetada. Uma das consequências do envelhecimento da mulher é que seus óvulos envelhecem também. Com isso, aumenta também o risco de alteração cromossômica, logo também chance de abortamento.
A fertilidade feminina é um tema complexo. O conceito de infertilidade primária e secundária é um bom exemplo disso. Ele mostra que o fato de a mulher ter tido um filho, não significa que ela vai ter um segundo. O desejo de aumentar a família e ter mais um filho pode não ser possível devido a um problema de infertilidade que pode atingir a mulher após a primeira gestação.
A infertilidade primária ocorre com casais que não tiveram filhos. Caso a mulher engravide, mas tenha um abortamento durante a gestação, ela também é classificada como primária. A infertilidade secundária, portanto, é resultado da dificuldade para engravidar após a chegada do primeiro filho.
Os mesmos fatores que provocam a infertilidade primária, também podem causar a infertilidade secundária. Além disso, procedimentos cirúrgicos podem causar problemas que levam à infertilidade. A cesariana, por exemplo, aumenta o risco de aderências pélvicas. Se elas ocorrerem nas tubas uterinas, a fecundação será mais difícil devido à obstrução tubária.
Entre as técnicas de reprodução assistida, a mais recomendada para mulheres acima dos 37 anos é a fertilização in vitro (FIV). Ela é a mais moderna, sendo indicada para a maioria dos casos de infertilidade. Durante o seu processo, a fecundação ocorre em um laboratório, após a coleta dos gametas femininos e masculinos. Após alguns dias de desenvolvimento, os embriões são transferidos para o útero da paciente.
O seu principal diferencial é a possibilidade de usar técnicas complementares para aumentar a sua taxa de sucesso. Dessa forma, a fim de driblar a questão da idade, as mulheres podem congelar os seus óvulos para serem utilizados no futuro ou optar por uma doação de óvulos, por exemplo.
A idade interfere na fertilidade feminina, a partir dos 35 anos. No entanto, a medicina reprodutiva evoluiu muito nas últimas décadas. Atualmente, a FIV e as suas técnicas complementares possibilitam que as mulheres possam adiar a maternidade, caso queiram, para terem filhos mais maduras.
Como vimos, a idade é mais um fator que se relaciona com a fertilidade. Confira as diversas causas e principais sintomas da infertilidade feminina!
Mais
