As doenças genéticas podem ser transmitidas dos pais para os seus descendentes e, por não terem cura, causam uma grande preocupação entre o casal. No entanto, com o surgimento do PGT isso mudou. A realização desse exame durante a fertilização in vitro (FIV), permite detectar […]
As doenças genéticas podem ser transmitidas dos pais para os seus descendentes e, por não terem cura, causam uma grande preocupação entre o casal. No entanto, com o surgimento do PGT isso mudou. A realização desse exame durante a fertilização in vitro (FIV), permite detectar doenças genéticas hereditárias e alterações cromossômicas.
Até o momento, nenhuma técnica é capaz de eliminar totalmente a probabilidade de uma alteração genética ser transmitido dos pais para os seus descendentes. No entanto, dependendo do caso, é possível minimizar bastante o risco por meio do PGT.
Quer saber mais sobre o assunto? Continue a leitura! Neste texto, vamos mostrar o que é o PGT, suas indicações e como ele é realizado.
O teste genético pré-implantacional (PGT), analisa as células dos embriões formados na FIV para minimizar as chances de transferência dos que possuem alguma alteração genética ou cromossômica. O que pode dificultar a gestação ou causar o desenvolvimento de uma doença no futuro bebê.
Ele é realizado apenas no contexto da FIV, técnica de reprodução assistida de maior complexidade, que prevê a fecundação em laboratório. Nas demais técnicas, relação sexual programada (RSP) e inseminação artificial (IA), a fecundação ocorre naturalmente, nas tubas uterinas, impossibilitando a realização do teste.
Existem três tipo de PGT, que são capazes de detectar anomalias genéticas diferentes, como mostraremos a seguir.
O teste genético pré-implantacional para aneuploidias (PGT-A) é capaz de identificar anormalidades referentes à quantidade de cromossomos. O ser humano possui 46 cromossomos (23 pares), sendo cada metade herdada de um dos pais. A presença ou a ausência de um deles pode desencadear doenças ou resultar no insucesso da gestação.
A Síndrome de Down é uma delas, pois o portador possui 47 cromossomos como resultado de uma trissomia do cromossomo 21. Ou seja, existem 3 cópias do cromossomo 21, em vez de 2. Além dela, outras doenças identificadas pelo PGT são a Síndrome de Patau (trissomia do cromossomo 13) e a Síndrome de Edwards (trissomia do cromossomo 18).
As alterações identificadas pelo PGT-A podem ocorrer mesmo que o casal não tenha histórico familiar de doenças cromossômicas. Elas estão relacionadas, principalmente, com abortamentos de repetição e falhas na implantação do embrião.
O teste genético pré-implantacional para doenças monogênicas (PGT-M) é indicado para rastrear alterações genéticas específicas herdadas de um dos pais. Elas são relacionadas a um único gene que sofre uma mutação. A partir da realização do PGT-M é possível minimizar o risco de transmissão de doenças hereditárias conhecidas na família para os descendentes.
Entre as doenças genéticas que podem ser identificadas pelo PGT-M, estão:
O teste genético para rearranjos cromossômicos estruturais (PGT-SR), também está relacionado às anormalidades cromossômicas como o PGT-A. Porém, ele identifica alterações estruturais, onde existe uma troca (rearranjos) entre cromossomos diferentes. É indicado quando um dos pais é portador de rearranjo cromossômico. As anomalias podem ser herdadas ou acontecer de forma espontânea. Entre as doenças que o PGT-SR pode evitar estão:

O PGT não é um teste de rotina, sendo aconselhado apenas em casos específicos a partir de uma avaliação conjugal. Ele é indicado, principalmente, para os casais que possuem alguma alteração genética ou cromossômica que pode ser transmitida para os seus descendentes. Nesses casos, o teste pode ser realizado mesmo que eles não apresentem problemas de fertilidade.
Além do histórico de doenças genéticas na família, o PGT também é indicado nas seguintes situações:
A FIV é a técnica de reprodução assistida de maior complexidade e maior taxa de sucesso. Ela possibilita o uso de técnicas complementares durante o tratamento, que são indicadas de acordo com as necessidades de cada caso.
O PGT é realizado durante a fase de cultivo embrionário, mas as demais etapas da FIV não sofrem alterações. O processo se inicia com a estimulação ovariana para aumentar a quantidade de óvulos utilizados na FIV. Em seguida, os gametas do casal são coletados e preparados para a fecundação, realizada em laboratório.
Os embriões formados seguem para a etapa de cultivo embrionário, em que ocorrem as primeiras divisões celulares. No terceiro ou no quinto dia, uma amostra das suas células é coletada para a realização do PGT.
O teste genético utiliza a tecnologia NGS (next generation sequencing) para fazer o rastreio das anomalias genéticas. Geralmente, os embriões são congelados até a obtenção do resultado e, transferidos no ciclo seguinte da FIV.
São transferidos apenas os saudáveis e que não apresentam alterações genéticas ou cromossômicas. Segundo as normas do Conselho Federal de Medicina (CFM), até 2 embriões euploides, que possuem todos os genes saudáveis, podem ser transferidos para o útero da paciente após o PGT, independentemente da idade materna. A gestação tem início a partir da implantação do embrião no endométrio.
O PGT é o único método capaz de rastrear anomalias genéticas que podem causar abortamentos, falhas na implantação do embrião ou o desenvolvimento de doenças genéticas. É uma das técnicas complementares à FIV, sendo realizado durante a etapa de cultivo embrionário. Após a realização do PGT, apenas os embriões normais são transferidos para o útero materno.
Nesse texto, mostramos como o PGT é feito na reprodução assistida. Para saber sobre FIV toque aqui!
MaisA gravidez se inicia quando o embrião chega ao útero e se implanta no endométrio. Apesar de parecer simples, vários fatores precisam estar alinhados para que o casal engravide. Uma das principais causas que podem dificultar esse processo é a endometrite, doença que provoca um […]
A gravidez se inicia quando o embrião chega ao útero e se implanta no endométrio. Apesar de parecer simples, vários fatores precisam estar alinhados para que o casal engravide.
Uma das principais causas que podem dificultar esse processo é a endometrite, doença que provoca um processo inflamatório no endométrio, aumentando o risco de falhas de implantação.
O endométrio é a camada interna do útero, que também é constituído pelo miométrio (camada intermediária) e pelo perimétrio (camada externa). Com o formato de pera invertida, o útero tem a função de proteger e nutrir o embrião, do momento da implantação ao desenvolvimento do feto, até o parto. Para tal, possui células musculares que se expandem ao longo da gravidez.
A dificuldade para um casal engravidar pode estar relacionada a fatores femininos, masculinos, ou ambos. Nas mulheres, por exemplo, a presença de alguma alteração na receptividade endometrial pode levar à infertilidade.
Neste texto, vamos mostrar a relação entre a endometrite e as falhas de implantação do embrião. Boa leitura!
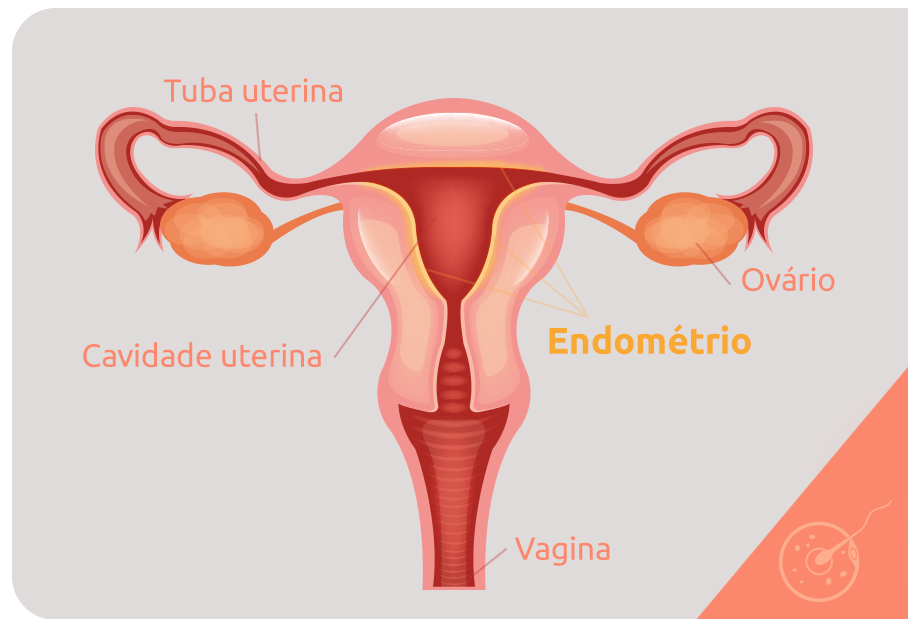
Endometrite é a inflamação do endométrio, que pode ser aguda ou crônica. O processo inflamatório geralmente é causado por bactérias que invadem o corpo da mulher pela vagina ou útero.
Em muitos casos, resulta de infecções sexualmente transmissíveis (ISTs), como a clamídia e a gonorreia. Ambas são transmitidas por relação sexual sem preservativo com pessoas que estão contaminadas.
Embora a endometrite causada por bactéria possa ser tratada com antibióticos, pode se tornar um risco para a fertilidade quando a mulher demora para receber o tratamento adequado, tornando-se persistente e crônica.
Na maioria das vezes, os casos crônicos são assintomáticos, dificultando o diagnóstico. Por isso, as tentativas malsucedidas para engravidar podem ser o primeiro sinal de alerta para o casal procurar ajuda médica.
A implantação embrionária, também conhecida como nidação, é um processo complexo que depende tanto do embrião, quanto do endométrio. Durante o ciclo menstrual, por influência hormonal, o endométrio se torna mais espesso, criando um ambiente adequado para receber o embrião.
Em uma gestação natural e em técnicas de reprodução assistida de baixa complexidade, a fecundação acontece nas tubas uterinas da mulher. Posteriormente, o embrião formado começa a se desenvolver e segue em direção ao útero para dar início à gestação.
Na fertilização in vitro (FIV), esse processo é realizado em laboratório e os embriões são transferidos ao útero alguns dias após a fecundação.
Em ambos os casos, para que a nidação aconteça o endométrio precisa estar com a espessura adequada. Esse período de maior receptividade endometrial é chamado de janela de implantação. No entanto, algumas doenças que o atingem podem dificultar esse processo.
As falhas de implantação ocorrem quando o embrião não consegue penetrar no endométrio. Elas podem acontecer devido a um problema na qualidade do embrião, na receptividade do endométrio ou em ambos.
Com relação ao embrião, a idade avançada da mulher ou a presença de alguma variação nos parâmetros seminais do parceiro podem causar alterações cromossômicas nos gametas do casal. Desse modo, elas aumentam o risco de alterações no DNA do embrião provocarem falhas de implantação. Erros também podem ocorrer durante o processo de divisão celular.
Além disso, um dos fatores que podem afetar a receptividade endometrial é a endometrite. Como vimos, a doença provoca uma inflamação no endométrio, alterando as condições do tecido endometrial. Ou seja, o ambiente se torna inadequado para receber o embrião, sendo mais difícil para a nidação acontecer.
Na lista de doenças que também podem causar falhas de implantação, temos:
O casal que está há mais de 12 meses tentando engravidar sem sucesso, deve procurar ajuda médica para avaliar a fertilidade. Todo esse processo é individualizado, fator que contribui para definição do tratamento mais adequado.
A maioria dos casos de endometrite têm tratamento, o que tende a melhorar a receptividade endometrial da paciente. Porém, ele pode não ser suficiente para que o casal consiga engravidar naturalmente, ou outros fatores podem estar associados à infertilidade.
Nesse cenário, a FIV é a técnica de reprodução assistida mais indicada, uma vez que a fecundação é realizada em laboratório. Além disso, podem ser aplicadas técnicas complementares para aumentar as chances de sucesso, de acordo com as necessidades do casal.
Uma delas é o teste ERA (teste de receptividade endometrial), utilizado para avaliar as células do endométrio e indicar o período mais receptivo para os embriões serem transferidos. Com isso, as chances de falhas de implantação acontecerem é menor.
Para que a gravidez seja bem-sucedida, a receptividade endometrial é fundamental. O endométrio precisa ter a espessura e as condições adequadas para receber o embrião. A inflamação causada pela endometrite pode dificultar a implantação do embrião, aumentando o risco de falhas de implantação. A doença é causada, principalmente, por infecções bacterianas, incluindo as provocada por ISTs.
Siga o link e saiba mais sobre a endometrite!
MaisO aborto espontâneo pode acontecer tanto na gestação natural, quanto na reprodução assistida. Está relacionado a diversas causas que, em sua maioria, não estão sob o controle da mulher. Apesar de ser um momento doloroso para o casal, ter passado por um aborto não impede […]
O aborto espontâneo pode acontecer tanto na gestação natural, quanto na reprodução assistida. Está relacionado a diversas causas que, em sua maioria, não estão sob o controle da mulher. Apesar de ser um momento doloroso para o casal, ter passado por um aborto não impede que a mulher engravide novamente.
A reprodução assistida, inclusive, é uma aliada nesses casos, sendo capaz de minimizar os riscos de uma perda gestacional involuntária. O termo aborto é o mais conhecido, porém, a interrupção da gestação até a 22ª semana e com o feto pesando menos de 500 gramas é chamada de abortamento. Enquanto aborto é o produto da concepção eliminado nesse processo.
Apesar de não ser a forma mais adequada, vamos utilizar a palavra aborto durante o texto por ser o termo mais conhecido para a perda gestacional. Se você se interessou pelo assunto, continue a leitura. Neste texto, vamos abordar a possibilidade de aborto na reprodução assistida. Confira!
O aborto espontâneo acontece em cerca de 20% das gestações. As mulheres que passam por isso precisam receber idealmente um tratamento humanizado para que não tenham problemas no futuro e se recuperem física e emocionalmente.
A perda gestacional é classificada como precoce quando acontece antes da 12ª semana de gestação e, como tardia, a partir da 13ª semana. Porém, é possível que a mulher tenha um aborto espontâneo mesmo sem saber que estava grávida, o que impossibilita um diagnóstico.
As anomalias cromossômicas são a principal causa de aborto espontâneo, principalmente nas primeiras semanas de gestação. A presença de uma alteração nos cromossomos faz com que o embrião não consiga se desenvolver e, por não ter condições de sobreviver, a gestação é interrompida.
As anormalidades uterinas também estão entre as causas mais comuns. Elas provocam alterações na anatomia do útero, dificultando a implantação do embrião e o desenvolvimento da gestação. As malformações uterinas congênitas e doenças como a endometriose, a adenomiose e os miomas, estão entre os principais exemplos.
Outros fatores aumentam o risco de aborto, como trombofilia, alterações hormonais, tratamento inadequado de infecções e a idade avançada da mulher. Além disso, também são considerados fatores de risco o uso de cigarros, drogas recreativas e os extremos de peso, muito abaixo ou acima do normal.
A reprodução assistida evoluiu muito nas últimas décadas, possibilitando que casais com dificuldade para engravidar pudessem ter filhos biológicos. Entre eles, estão os casais inférteis, os casais homoafetivos e as pessoas que buscam a gestação independente.
Para viabilizar a gestação, o casal precisa passar por uma avaliação para que seja diagnosticada a causa da infertilidade. A partir dos resultados, é possível indicar o tratamento mais adequado, que pode ser cirúrgico ou medicamentoso. Nos casos em que a fertilidade não pode ser revertida com essas estratégias, a reprodução assistida é recomendada.
É dividida em três técnicas principais: a relação sexual programada (RSP), também conhecida como coito programado, a inseminação artificial (IA) e a fertilização in vitro (FIV). As duas primeiras são de baixa complexidade, sendo indicadas para casos leves de infertilidade. Nelas, a fecundação acontece nas tubas uterinas da paciente, como em uma gestação natural.
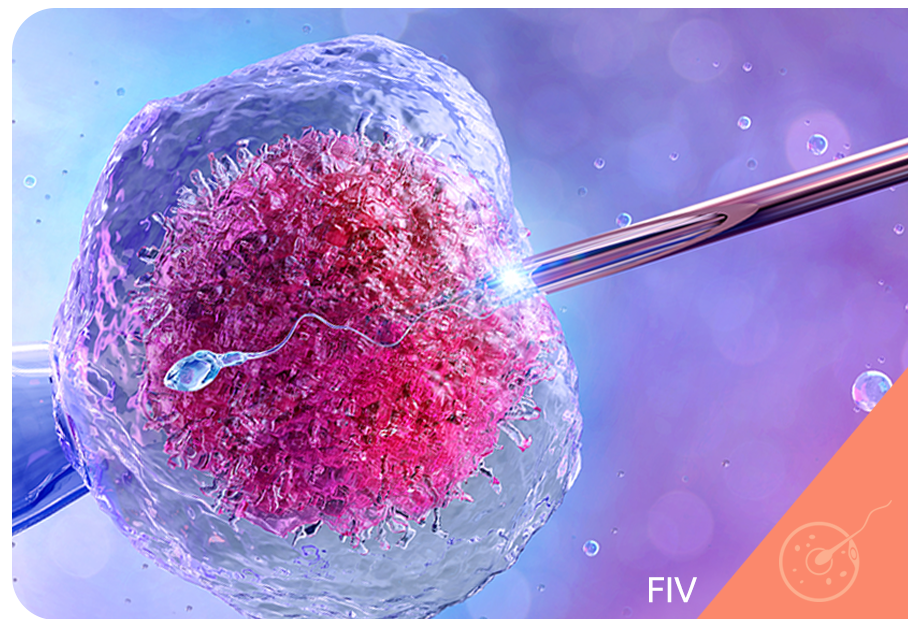
A FIV é definida como de alta complexidade e é uma das mais utilizadas atualmente, pois é indicada para a maioria dos casos de infertilidade conjugal. A fecundação na FIV é realizada em laboratório e os embriões são transferidos para o útero da mulher após alguns dias de desenvolvimento.
O desejo de ter filhos e construir uma família continua sendo possível após a mulher sofrer uma perda gestacional. A saúde reprodutiva do casal deve ser investigada, principalmente quando a paciente passa por dois ou mais abortamentos espontâneos consecutivos, o que chamamos de aborto de repetição. Nesses casos, a reprodução assistida pode ser indicada para minimizar os riscos.
Entre as técnicas disponíveis, a FIV é a mais completa. Nela, os gametas do casal são coletados e selecionados antes da fecundação, assim, apenas os de maior qualidade são utilizados no processo. Além disso, ela permite a inclusão de técnicas complementares para aumentar a taxa de sucesso do tratamento.
Para casais com histórico de aborto, as mais indicadas são o PGT (teste genético pré-implantacional) e o teste ERA (teste de receptividade endometrial). O PGT é indicado para detectar alterações genéticas e cromossômicas antes de os embriões serem transferidos para o útero materno. E o teste ERA avalia a receptividade endometrial da paciente para indicar o melhor momento para a transferência embrionária.
A reprodução assistida não elimina totalmente o risco de um aborto, porém é capaz de minimizá-lo. Durante a gestação, manter um estilo de vida saudável e realizar o pré-natal continuam sendo ações muito importantes.
O aborto é um fator de infertilidade que deve ser investigado, principalmente quando ocorre mais de duas vezes consecutivas, aborto de repetição. A perda gestacional involuntária pode ocorrer por diversos fatores, tanto na gestação natural, quanto na reprodução assistida. A FIV é o tratamento indicado para minimizar o risco.
Casos de abortos repetidos precisam ser avaliados para definição da melhor forma de tratamento. O diagnóstico é feito por exames laboratoriais e de imagem.
Para saber mais sobre o assunto, toque aqui!
MaisO corpo humano é formado por diversos sistemas fisiológicos interligados, cada um dispondo de um conjunto de órgãos e estruturas, que contribuem entre si para uma função específica, como o sistema reprodutor, que possui órgãos diferentes no corpo masculino e feminino. O sistema reprodutor masculino […]
O corpo humano é formado por diversos sistemas fisiológicos interligados, cada um dispondo de um conjunto de órgãos e estruturas, que contribuem entre si para uma função específica, como o sistema reprodutor, que possui órgãos diferentes no corpo masculino e feminino.
O sistema reprodutor masculino mantém contato direto com estruturas de outros, como a uretra, pertencente ao sistema urinário, e as glândulas anexas, próstata, vesículas seminais, glândulas bulbouretrais, integradas ao sistema endócrino.
O pênis e as estruturas contidas no interior da bolsa testicular, testículos e epidídimos, bem como o cordão espermático, também são parte exclusiva do aparelho reprodutor masculino.
De forma geral, os testículos são as gônadas ou glândulas sexuais do homem, responsáveis principalmente pela produção dos espermatozoides, as células reprodutivas masculinas.
Na parte superior dos testículos ficam os epidídimos. Essa estrutura tem uma conexão direta com os túbulos seminíferos, nos testículos, e uma abertura que desemboca nos ductos deferentes, que por sua vez se conecta aos ejaculatórios.
Assim que os espermatozoides são produzidos nos túbulos seminíferos, dentro dos testículos, são transportados até os epidídimos, para amadurecer e formar a cauda, fundamental para que se locomovam dentro do organismo feminino e possam alcançar um óvulo nas tubas uterinas, realizando a fecundação.
Dentro dos epidídimos, os espermatozoides completam, então, a formação da cauda e ficam armazenados até que o homem ejacule, quando são liberados para o canal deferente, aos ejaculatórios e à uretra.
Antes, porém, se misturam aos demais líquidos secretados pela próstata, vesículas seminais e glândulas bulbouretrais para formar o sêmen que é ejaculado.
Os epidídimos são estruturas essenciais para a fertilidade masculina e algumas doenças, como a epididimite, podem afetar de maneira significativa esses órgãos, levando à infertilidade masculina.
Continue na leitura do texto para entender mais sobre a epididimite e seus sintomas. Boa leitura!
Epididimite é um nome técnico que se refere a qualquer inflamação que afete os epidídimos, consequentes de infecções ou de causas não infecciosas.
Na grande maioria dos casos é causada por alguma infecção que se espalhou a partir da uretra, alcançando os epidídimos. Normalmente, tem origem bacteriana e é bastante comum que a infecção seja transmitida pelo do ato sexual sem proteção. Por isso, algumas DSTs (doenças sexualmente transmissíveis), como a clamídia e a gonorreia, são as mais envolvidas.
Outras bactérias, como a E.coli, também podem causar a doença. Além disso, traumas na região da bolsa testicular, como pancadas ou mesmo a prática de esportes que afetem os testículos, como é o caso de atletas que praticam ciclismo, também podem levar a um quadro de epididimite.
Inicialmente o diagnóstico de epididimite é feito por um urologista, que observa e realiza um exame físico, apalpando a região da bolsa testicular, em busca de nódulos e alterações no volume dos testículos.
A confirmação diagnóstica pode contar com a ultrassonografia com doppler, além de outros exames de imagem, como a ressonância magnética e principalmente o espermograma, que identifica a ausência de espermatozoides no sêmen.
A epididimite pode ou não apresentar sintomas perceptíveis, o que em muitos casos, acaba dificultando o diagnóstico. Muitos homens, principalmente se a doença for causada pela clamídia, só percebe que está com algum problema quando começa a tentar ter filhos, não consegue e busca auxílio médico.
A infertilidade é um dos principais sintomas da epididimite. Assim que a infecção se instala nos epidídimos, provoca a reação do organismo, que envia células de defesa denominadas NA (natural killers) para atacar os patógenos invasores.
Esse ataque causa inflamação no local, epididimite, que ao aumentar o fluxo sanguíneo para a região, provoca inchaço. Esse inchaço pode obstruir a passagem dos espermatozoides para os ductos deferentes, criando um quadro de azoospermia obstrutiva.
Além de causar infertilidade, a epididimite pode apresentar outros sintomas, como:

Nos casos em que a epididimite é causada por bactérias, o tratamento é feito com antibióticos específicos para cada tipo. Geralmente, os sintomas melhoram nas 2 semanas após o início do tratamento.
Apesar do tratamento normalmente ser bem sucedido, muitas vezes a epididimite pode levar mais tempo para ser completamente curada. Nesses casos, pode ser necessária uma intervenção cirúrgica para resolver totalmente o problema. A cirurgia também pode ser feita quando a doença não é causada por uma infecção, mas sim por alguma alteração na estrutura anatômica dos epidídimos.
Além do tratamento com antibióticos, recomenda-se que o homem mantenha repouso e evite esforços, como carregar peso. Outros medicamentos, como anti-inflamatórios e analgésicos, podem ser indicados para amenizar os sintomas.
Embora na maioria dos casos o homem consiga recuperar a fertilidade após os tratamentos, uma parcela pode ficar com sua capacidade reprodutiva prejudicada, devido a sequelas da doença.
Para todos esses casos a reprodução assistida pode auxiliar a contornar os problemas que estão impedindo o casal de ter filhos, principalmente a FIV (fertilização in vitro), que é uma técnica bastante avançada e consegue atender a maioria das demandas reprodutivas, inclusive os casos de azoospermia obstrutiva resultantes da epididimite.
É importante ressaltar que a infertilidade de um casal pode ser provocada por diversos fatores, relacionados ou não exclusivamente à epididimite. A escolha da melhor técnica de reprodução assistida depende, então, de uma investigação das causas da dificuldade de conseguir uma gravidez, incluindo a saúde reprodutiva da mulher.
Quer saber mais sobre a epididimite? Toque neste link!
MaisViabilizar a função reprodutiva de homens e mulheres é uma das inúmeras funções que os hormônios ‒ substâncias químicas que funcionam com um sinalizador celular ‒ desempenham no corpo humano. A ação hormonal que orquestra a fertilidade, no entanto, não acontece de forma isolada, mas […]
Viabilizar a função reprodutiva de homens e mulheres é uma das inúmeras funções que os hormônios ‒ substâncias químicas que funcionam com um sinalizador celular ‒ desempenham no corpo humano. A ação hormonal que orquestra a fertilidade, no entanto, não acontece de forma isolada, mas sim envolvendo todo o metabolismo do corpo.
Nas mulheres, o sistema endócrino participa diretamente da função reprodutiva, que acontece de forma cíclica, mediando a comunicação entre o cérebro e as gônadas, as glândulas sexuais, que no caso das mulheres são os ovários, resultando em outras alterações, como a preparação uterina e a menstruação.
A gestação, outro aspecto da fertilidade feminina além da disponibilização de células reprodutivas, também é coordenada pela ação específica de diversos hormônios. A progesterona, por exemplo, participa tanto do ciclo reprodutivo, como da manutenção da gestação, da concepção ao parto.
Considerada um dos hormônios mais importantes para a fertilidade feminina, a progesterona é produzida pelo corpo lúteo, uma glândula endócrina temporária formada a partir das células do folículo rompido na ovulação, e pelas células embrionárias após a nidação, processo de fixação do embrião no endométrio.
Acompanhe a leitura deste texto e entenda melhor a relação entre a progesterona e a função reprodutiva das mulheres. Boa leitura!
A progesterona é um hormônio da classe dos esteroides, produzido pelo corpo de homens e mulheres, embora nas mulheres a secreção seja expressivamente maior.
Também fazem parte desse grupo, a testosterona e os diversos tipos de estrogênios. Além de uma estrutura química básica em comum, todos esses hormônios, incluindo a progesterona, são derivados diretos ou indiretos do colesterol, molécula precursora de todos os hormônios esteroides.
A progesterona, nas mulheres, é produzida principalmente durante o ciclo reprodutivo, após a ovulação e a formação do corpo lúteo. Quando a mulher engravida, atua na manutenção da gestação, sendo produzida inicialmente pelo corpo lúteo e após o primeiro trimestre, pela placenta.
Outras estruturas, como a adrenal e o fígado, também atuam na secreção e metabolização da progesterona e de outros hormônios esteroides.
Além das funções relacionadas à reprodução, a progesterona, como a maior parte dos hormônios, participa de outras tarefas metabólicas. Nesse caso, sua associação à atividade do sistema nervoso parassimpático ajuda a combater o estresse, na manutenção da qualidade do sono, capacidade de relaxamento e autocontrole emocional, além da fixação do cálcio ósseo.
Ainda que a progesterona tenha papéis variados no organismo feminino, a maior parte da produção desse hormônio é destinada ao controle das funções reprodutivas, sendo por isso considerado um dos principais hormônios do ciclo reprodutivo.
Quando a menstruação acontece, a concentração de progesterona ‒ e estrogênio ‒ é mínima, o que induz à descamação do endométrio (menstruação) e à retomada na produção de GnRH (hormônio liberador de gonadotrofinas) pelo hipotálamo, iniciando um novo ciclo reprodutivo.
Consequentemente, a hipófise também volta a ser estimulada e a secreção de FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante) é retomada gradualmente. Podemos dizer, assim, que uma das funções da progesterona é regular a produção dos hormônios neuronais do ciclo reprodutivo.
A produção gradual de gonadotrofinas atinge os ovários, órgãos alvo desses hormônios, provocando três eventos principais: o recrutamento de folículos ovarianos para retomar seu processo de desenvolvimento e amadurecimento, a produção de testosterona e sua conversão em estrogênio.
Esse processo acontece na primeira fase do ciclo e seu auge é a ovulação, que ocorre após o pico máximo de concentração do estrogênio e gonadotrofinas, aproximadamente na metade do ciclo.
Também durante essa etapa, o estrogênio atua sobre o endométrio, induzindo seu espessamento ao estimular a multiplicação celular desse tecido, como parte do preparo para receber um possível embrião.
Após a ovulação, acontece a formação do corpo lúteo e a produção de progesterona tem início, pelo estímulo do LH sobre a estrutura folicular resquicial. Durante a metade da fase lútea, a progesterona é produzida abundantemente e seu papel pode ser resumido em três funções:
Se a fecundação não ocorrer, a inibição da produção de LH faz o corpo lúteo degenerar, diminuindo gradualmente a de progesterona e estrogênio, o que resulta na menstruação e início do novo ciclo, quando esses hormônios atingem sua concentração mínima.
Quando a fecundação acontece, após a nidação o embrião passa a produzir hCG (gonadotrofina coriônica humana), que mantém o corpo lúteo ativo no início do período gestacional, para garantir a produção de progesterona no primeiro trimestre.
Após o primeiro trimestre, com o desenvolvimento pleno da placenta, a produção de progesterona é assumida por ela.
Considerando que a maior parte da progesterona feminina é produzida pelo corpo lúteo formado após a ovulação, na maioria dos casos a deficiência é resultado de doenças que afetam a ovulação.
Nesse sentido, a SOP (síndrome dos ovários policísticos) é uma das principais doenças que afeta a disponibilidade de progesterona, assim como a endometriose ovariana.
Isso acontece porque tanto a SOP, por problemas na produção de gonadotrofinas, como a endometriose, pela formação dos endometriomas, são doenças que levam a anovulação e sem ovulação não há formação do corpo lúteo, tampouco produção de progesterona, além daquela resultante da atividade adrenal e hepática.
Além da SOP, é comum que as mulheres com doenças estrogênio-dependentes, especialmente pólipos endometriais, apresentem também uma deficiência na expressão da progesterona, principalmente pela redução de receptores para esse hormônio no endométrio.
A diminuição na disponibilidade de progesterona prejudica o preparo endometrial e a manutenção da gestação, especialmente no primeiro trimestre de gravidez, levando a quadros de falhas na nidação e aborto de repetição.
Além dos tratamentos específicos, que agem na causa dessa deficiência de progesterona quando isso é possível, a medicina conta também com as diversas técnicas de reprodução assistida para combater a infertilidade resultante desse quadro.
A escolha da técnica mais adequada depende do diagnóstico por trás da deficiência de progesterona: para os casos em que o quadro é provocado por doenças que levam à anovulação, a RSP (relação sexual programada) e a IA (inseminação artificial) podem ser indicadas.
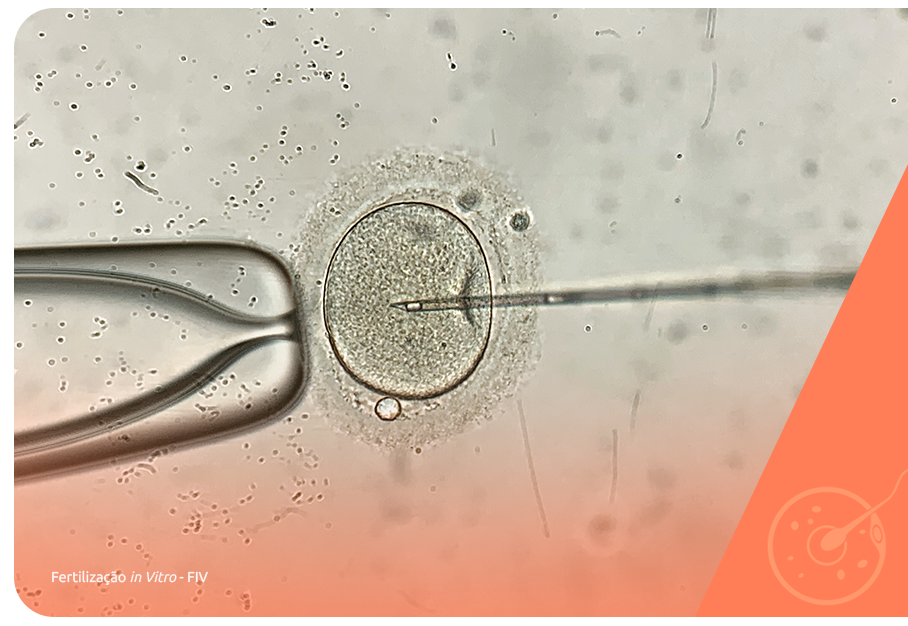
Contudo, os casos em que a redução da progesterona está relacionada a problemas no preparo endometrial, somente a FIV (fertilização in vitro) pode ser indicada, por ser a única técnica que permite o freeze-all (congelamento dos embriões) para que o preparo endometrial seja feito de forma controlada, com auxílio de medicação hormonal.
Nesses casos, os embriões congelados podem ser transferidos no momento adequado, sem prejuízo para as taxas de sucesso da técnica.
Para entender melhor a relação entre a progesterona e gravidez, toque neste link!
MaisDiversas doenças e condições podem afetar a capacidade de gerar filhos. Na mulher, as que afetam os órgãos do sistema reprodutor, como o útero, podem levar à quadros de infertilidade. O mioma uterino é uma dessas doenças e mesmo sendo assintomático em muitas mulheres, em […]
Diversas doenças e condições podem afetar a capacidade de gerar filhos. Na mulher, as que afetam os órgãos do sistema reprodutor, como o útero, podem levar à quadros de infertilidade.
O mioma uterino é uma dessas doenças e mesmo sendo assintomático em muitas mulheres, em alguns casos pode resultar em infertilidade feminina.
De maneira geral, o mioma uterino é uma doença bastante conhecida, já que não é rara e costuma afetar muitas mulheres. Mesmo assim, os detalhes são ignorados pela maioria.
Por isso, é comum não conhecer os diferentes tipos de miomas e seus sintomas específicos, ou mesmo os tratamentos e, principalmente, as consequências da doença não tratada corretamente.
Continue a leitura deste texto para entender mais sobre os tipos de miomas uterinos e demais informações sobre a doença. Boa leitura!
O mioma uterino é um tumor benigno, que se caracteriza pela multiplicação anormal de células do miométrio nas diferentes camadas da parede uterina. Essa multiplicação forma estruturas com aparência de nódulos, conhecidos também como miomas.
Os miomas uterinos são doenças estrogênio-dependentes, como os pólipos endometriais, a endometriose e adenomiose, ou seja, seu crescimento e desenvolvimento é induzido pela ação desse hormônio.
Os tipos de miomas variam de acordo com a camada uterina em que estão localizados. O útero é formado por 3 camadas:
Os miomas se desenvolvem a partir do miométrio e podem se projetar tanto para o endométrio, como para o perimétrio.
Como mencionamos, os miomas uterinos são classificados de acordo com a região do útero em que estão localizados. Conheça detalhadamente cada tipo de mioma:
O mioma do tipo subseroso afeta a camada que reveste a parede externa do útero, o perimétrio, um tecido formado por células serosas, normalmente encontradas no revestimento de diversos órgãos e estruturas.
Esse tipo de mioma não costuma causar muitos sintomas ou consequências na maioria dos casos, especialmente quando são menores, típicos dos quadros iniciais da doença.
Contudo, quando se desenvolve exageradamente, acaba pressionando os órgãos ao redor e pode manifestar sintomas, como sensação de dor e peso pélvico, alterações na rotina urinária e intestinal.
Esse tipo de mioma aparece e se desenvolve apenas no miométrio e não chega a se projetar para as outras camadas uterinas.
O miométrio é formado por tecido muscular liso, que confere ao útero elasticidade e contratilidade. Nesse sentido, adequa suas dimensões ao crescimento do feto durante a gravidez, por ser elástico, assim como auxilia na sua expulsão, no momento do parto, e na do sangue menstrual a cada ciclo reprodutivo, por ser também contrátil.
Em suas fases iniciais, quando os miomas intramurais são pequenos e pouco numerosos, a mulher não costuma apresentar sintomas. Os casos em que os tumores se desenvolvem mais, porém, podem causar dor aguda na região pélvica e inchaço abdominal, além de alterações menstruais.
Mulheres com miomas intramurais grandes podem ter dificuldade para manter a gestação e realizar o parto com tranquilidade, já que eles podem interferir na capacidade elástica e contrátil do útero, ou causar distorções anatômicas.
O mioma é classificado como submucoso quando se projeta em direção ao endométrio, camada de revestimento interno do útero em que acontece a nidação e que mantém contato com a placenta durante toda a gestação.
Além de seu papel na gravidez, o endométrio também está envolvido com o sangramento menstrual, que, na realidade, é resultado da descamação desse tecido quando não há fecundação.
Por sua localização, portanto, os principais sintomas dos miomas submucosos são dor pélvica, aumento no fluxo menstrual e no tempo de sangramento, além de sangramentos uterinos fora do período menstrual e danos mais severos à fertilidade.
Isso acontece porque o endométrio é formado por células que, como miomas, respondem ativamente à ação do estrogênio, provocando assim uma reação inflamatória local.
A inflamação aumenta o suprimento sanguíneo no endométrio e provoca hipersensibilidade. Esse é o mecanismo por trás de todos os sintomas desse tipo de mioma, incluindo infertilidade.
O tipo de mioma mais relacionado à infertilidade é o submucoso. Isso acontece porque o processo inflamatório pode causar alterações no ciclo endometrial e um deslocamento da janela de implantação, período mais receptivo para o embrião implantar, resultando em falhas e abortamento.
Além disso, mesmo quando o embrião consegue se fixar, podem invadir o espaço destinado ao crescimento do feto, prejudicando o desenvolvimento da gestação e causando um quadro de aborto de repetição.
Miomas submucosos, também podem impedir a fecundação quando crescem próximos às tubas uterinas provocando obstruções.
No caso dos miomas intramurais, eles podem interferir na capacidade elástica e contrátil do útero, o que favorece partos prematuros e complicações no momento do parto e, em tamanhos maiores, podem causar distorções na anatomia do órgão, dificultando ou impedindo o desenvolvimento da gravidez.
Os miomas subserosos, embora não afetem a fertilidade, quando atingem grandes dimensões e comprimem outros órgãos, podem causar sintomas que comprometem a qualidade de vida da mulher.
O diagnóstico dos miomas inicia com a avaliação dos sintomas, do histórico pessoal e familiar de doenças uterinas e da idade da mulher. Na primeira consulta, também é comum que o exame clínico na região pélvica seja feito, para verificar sinais como o aumento no volume uterino e hipersensibilidade no canal vaginal.
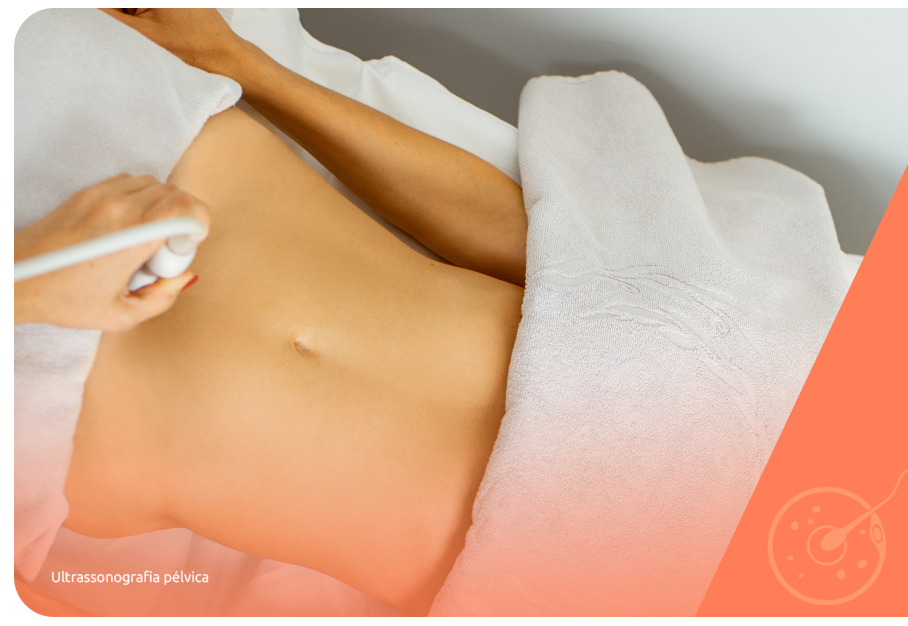
O exame clínico direciona, então, para a solicitação dos exames de imagem, como a ultrassonografia pélvica e a histeroscopia diagnóstica, que possibilitam a visualização dos miomas e avaliação da região afetada.
Quando, mesmo com esses exames o diagnóstico ainda não é conclusivo, costuma-se indicar a realização de outros complementares, como a ressonância magnética.
O tratamento, além da localização, tamanho e intensidade dos sintomas, considera ainda fatores, como a idade da mulher e proximidade da menopausa, já que as mudanças hormonais típicas dessa fase levam à diminuição dos miomas e se a mulher planeja ter filhos no momento.
Nos casos assintomáticos, geralmente é feito apenas o acompanhamento do desenvolvimento com exames periódicos. E, quando há sintomas leves, são administrados medicamentos para aliviá-los.
Quando os sintomas são de maior gravidade, por outro lado, incluindo a infertilidade, é indicada a remoção cirúrgica dos miomas.
A cirurgia para a retirada do útero, histerectomia, pode ser necessária nos casos mais graves de miomas, embora seja a última abordagem considerada.
A reprodução assistida pode ajudar a contornar a infertilidade, quando não é possível engravidar mesmo após a remoção dos miomas, se eles tiverem causado maiores danos ou se houver necessidade da retirada do útero.
A FIV (fertilização in vitro), uma técnica avançada, atualmente consegue atender a maioria das demandas reprodutivas, sendo especialmente útil para os casos de infertilidade por miomas, por realizar a fecundação em laboratório com posterior transferência dos embriões ao útero, sem necessidade, das tubas uterinas.
Durante o tratamento, também é feito o controle do ciclo endometrial, possibilitando a indicação do período mais receptivo para receber o embrião, assim como é possível preparar o endométrio com medicamentos hormonais, minimizando, com ambos os procedimentos, falhas na implantação.
Além disso, nos casos em que a mulher precisa retirar o útero, ainda é possível engravidar com a cessão temporária de útero, técnica complementar à FIV, em que outra mulher aceita passar pela gestação dos embriões formados com as células reprodutivas dos pais.
Toque neste link e saiba mais sobre miomas uterinos!
MaisA uretra é uma estrutura muscular de formato tubular, que tem como função principal servir de canal para a eliminação da urina. No homem, além da função urinária, também possibilita a passagem do sêmen na ejaculação. No corpo humano, essa estrutura se estende desde a […]
A uretra é uma estrutura muscular de formato tubular, que tem como função principal servir de canal para a eliminação da urina. No homem, além da função urinária, também possibilita a passagem do sêmen na ejaculação.
No corpo humano, essa estrutura se estende desde a bexiga até a abertura externa, orifício uretral, que fica na vulva feminina e na glande peniana masculina.
Possui características morfológicas diferentes no homem e na mulher. Como no corpo masculino a uretra também tem a função de passagem para o sêmen, tem um tamanho bem maior do que a feminina. Os espermatozoides chegam na uretra após serem incorporados aos líquidos seminais, formando o sêmen que será ejaculado.
Doenças infecciosas, inflamatórias e danos mecânicos ou químicos, podem afetar a uretra e desencadear um quadro de uretrite, que pode ou não resultar em problemas na fertilidade, especialmente a masculina. Continue conosco para saber como o diagnóstico de uretrite é realizado. Boa leitura!
Quando falamos em uretrite, nos referimos à nomenclatura dada a qualquer inflamação que afeta a uretra, embora esse processo inflamatório seja mais frequentemente causado por agentes infecciosos, especialmente bactérias.
A maior parte dos casos a uretrite resulta da contaminação por ISTs (infecções sexualmente transmissíveis), e entre as bactérias mais comuns estão a Chlamydia trachomatis e a Neisseria gonorrhoeae, respectivamente causadoras da clamídia e da gonorreia.
A uretrite pode também ter causas traumáticas, como a utilização de sondas, que podem causar lesões na parede interna da uretra e, dessa forma, um processo inflamatório. O uso de substâncias químicas, como espermicidas, também pode levar ao quadro de uretrite.
A uretrite não costuma causar problemas graves se for tratada de maneira adequada, principalmente quando o diagnóstico é feito logo no início. Quando há demora para procurar auxílio médico, a infecção que está causando a uretrite pode se espalhar e afetar outros órgãos.
A uretrite infecciosa é classificada em dois tipos: as gonocócicas, provocadas exclusivamente pela gonorreia, e as não gonocócicas, causadas por outras bactérias e microrganismos diversos, incluindo a Chlamydia trachomatis.
Os sintomas da uretrite variam de acordo com as causas da inflamação e a extensão da enfermidade. Pode não apresentar sintomas perceptíveis, principalmente a de origem não gonocócica e quando é resultado de danos mecânicos e químicos.
Nos casos sintomáticos, os sinais mais comuns ‒ tanto em homens como em mulheres ‒ são a vontade frequente de urinar, acompanhada de dor ou ardência, além da presença de secreções, que podem ser expelidas pelos genitais.
Nos homens, a uretrite pode apresentar ainda alguns sinais específicos, como dor ao ejacular, sangue misturado ao sêmen e à urina, além de secreção anormal no pênis. Já na mulher, pode provocar dor pélvica, coceira na região genital, corrimento vaginal anormal e dor durante o ato sexual.
Problemas de infertilidade também podem surgir com a uretrite, uma vez que a inflamação oferece risco de estreitamento da uretra: no homem, além de diminuir o fluxo urinário, causando problemas na bexiga e nos rins, a uretrite afeta também o fluxo seminal e a saúde dos espermatozoides, comprometendo a ejaculação e a fertilidade.
Além disso, a infecção pode se espalhar e atingir outras estruturas, como os testículos, os epidídimos e a próstata, provocando orquite, epididimite e prostatite, respectivamente, afetando a produção ou o transporte dos espermatozoides, criando um quadro de infertilidade mais grave.
Nas mulheres, por outro lado, a infertilidade consequente da uretrite costuma acontecer somente quando a infecção se espalha para o útero, ovários e as tubas uterinas. Esses quadros podem prejudicar a fecundação do óvulo, bem como a fixação do embrião no endométrio, provocando um quadro de infertilidade feminina.
Nos casos sintomáticos de uretrite, o diagnóstico começa com a avaliação dos sintomas apresentados e o exame físico, que inclui a análise das estruturas externas do aparelho reprodutor e urinário.
Após a primeira consulta, normalmente outros exames são solicitados, como a avaliação laboratorial das secreções e, principalmente nos casos assintomáticos, exames de imagem, que evidenciam as alterações estruturais provocadas pela uretrite.
Os exames laboratoriais para uretrite são feitos com amostras da secreção na uretra, quando ela existe, para a identificação dos patógenos envolvidos na infecção. As amostras de secreção genital são coletadas por uma espécie de haste, com material esponjoso na extremidade, que é esfregada na entrada da uretra. Esse material é levado então para análise em laboratório, realizada por teste molecular.
O teste molecular consegue rastrear a informação genética do patógeno presente na amostra coletada, por isso é considerado um dos mais precisos para identificar ISTs. Além da coleta de secreção, pode ser solicitada a urinálise, que rastreia amostras de urina para identificar os patógenos causadores da uretrite.
Exames de sangue não costumam ser muito solicitados, mas podem ser realizados caso o médico desconfie de outros fatores que podem estar relacionados à uretrite.
Dependendo da gravidade do quadro e quando a busca por atendimento não está relacionada aos sintomas tradicionais da uretrite, mas à dificuldade para ter filhos, exames de ultrassonografia também podem ser utilizados para visualizar as estruturas afetadas.
Quando as causas são bacterianas, o tratamento para uretrite geralmente é feito por medicamentos antibióticos específicos, prescritos de acordo com os resultados dos exames diagnósticos.
Se a uretrite for provocada por vírus, como a herpes simplex, a abordagem medicamentosa é feita com antivirais ‒ se isso for possível ‒ e medicamentos específicos para o controle dos sintomas, mas que não atuam sobre os vírus.

Nas situações mais graves, em que a infecção causadora da uretrite se espalhou para outras estruturas do aparelho urinário e órgãos do sistema reprodutor, é comum que, mesmo após os tratamentos, a infertilidade seja persistente.
Isso acontece porque a atividade bacteriana nos tecidos afetados pela infecção, além do próprio processo inflamatório da uretrite, podem deixar cicatrizes, em forma de aderências, que costumam prejudicar as funções reprodutivas.
Mesmo nessas situações, no entanto, aqueles que apresentam infertilidade como sequela da uretrite, não precisam desistir do sonho de ter filhos: as técnicas de reprodução assistida podem auxiliar a contornar os problemas que estão dificultando a gravidez, possibilitando a realização desse sonho.
A FIV (fertilização in vitro), técnica mais avançada da medicina reprodutiva, é o conjunto de procedimentos mais indicado para a maior parte dos casos, porque consegue atender a praticamente todas as demandas reprodutivas da atualidade, incluindo a infertilidade como consequência de infecções que começam com a uretrite.
Deseja saber mais sobre uretrite? Então, toque neste link e acesse nosso conteúdo completo sobre o assunto.
MaisOs processos envolvidos na gravidez e concepção são complexos, independentemente da forma como a gestação é conseguida: natural e com auxílio da reprodução assistida. Após a fecundação, que ocorre nas tubas uterinas, a união dos gametas feminino e masculino origina uma célula primordial, que entra […]
Os processos envolvidos na gravidez e concepção são complexos, independentemente da forma como a gestação é conseguida: natural e com auxílio da reprodução assistida.
Após a fecundação, que ocorre nas tubas uterinas, a união dos gametas feminino e masculino origina uma célula primordial, que entra em processo de desenvolvimento formando o embrião, assim chamado durante as primeiras nove semanas de gestação.
O desenvolvimento inicial do futuro bebê acontece durante esse período até a nona semana da gravidez, quando são formadas as primeiras células, tecidos, órgãos e sistemas que crescem e se especializam durante o desenvolvimento fetal.
Algumas técnicas de reprodução assistida, como a RSP (relação sexual programada) e a IA (inseminação artificial), esperam que a fecundação também ocorra nas tubas uterinas, potencializando outras etapas do processo reprodutivo, diferente do que acontece na FIV (fertilização in vitro), em que é realizada em ambiente laboratorial totalmente controlado.
Ainda assim, o desenvolvimento embrionário na FIV e nas gestações naturais é o mesmo, com a diferença de que na FIV é possível observar com detalhes esse processo, inclusive para determinar o melhor momento para a transferência do embrião.
Leia o texto a seguir e entenda melhor como isso acontece!
O blastocisto é, por definição, um estágio do desenvolvimento embrionário, que tem início aproximadamente no 5º dia após a fecundação. Nesse momento, se caracteriza principalmente pelo surgimento da blastocele e a separação das células embrionárias propriamente ditas, daquelas que formam os anexos embrionários, placenta, cordão umbilical e líquido amniótico.
Esse processo, no entanto, tem início na própria fecundação. Com a entrada do espermatozoide que consegue romper a zona pelúcida no interior do óvulo, e a subsequente fusão dos materiais genéticos do homem e da mulher, forma-se o zigoto, célula primordial do desenvolvimento humano.
Nas primeiras horas após a fecundação, o zigoto inicia uma série de clivagens, divisões celulares com a conservação do material genético completo nas células resultantes, que originam as primeiras células do agora chamado embrião.
O primeiro estágio do desenvolvimento embrionário é a mórula, em que as células resultantes das clivagens se organizam em um maciço, semelhante a uma amora, ainda envolto pela zona pelúcida que resta do óvulo. O embrião atinge o estágio de mórula ainda nas tubas uterinas, aproximadamente no 3º dia após a fecundação e, nesse momento, todas as suas células são idênticas e indiferenciadas.
Durante a condução do embrião para o útero, tem início a formação da blastocele, uma cavidade central que polariza dois grupos de células que exibem a primeira forma de diferenciação celular do desenvolvimento humano: as que vão dar origem ao embrião, daquelas que formam os anexos embrionários.
A nidação, que inicia a gestação propriamente dita e consiste na fixação do embrião no endométrio, acontece normalmente durante a etapa de blastocisto. Nesse momento, há o rompimento da zona pelúcida embrionária, chamado hatching, para que as células do blastocisto invadam o endométrio permitindo a fixação do embrião no tecido.
A FIV é uma técnica de reprodução assistida de alta complexidade, indicada para as mais variadas demandas reprodutivas da atualidade, incluindo infertilidade, preservação da fertilidade, casais homoafetivos e pessoas solteiras que desejam ter filhos.
Assim como a maior parte das técnicas de reprodução assistida, a FIV também tem a estimulação ovariana como etapa inicial, embora nesse caso os protocolos de medicação hormonal para induzir o recrutamento e amadurecimento de mais folículos seja mais robusto, específico para a obtenção de um número maior de gametas femininos.
A coleta de gametas femininos é feita por aspiração folicular, enquanto os espermatozoides podem ser obtidos em amostras de sêmen e por recuperação espermática.
Após a seleção das melhores células reprodutivas, a fecundação acontece por ICSI (injeção intracitoplasmática de espermatozoide) ou da forma tradicional e tem início o desenvolvimento embrionário.
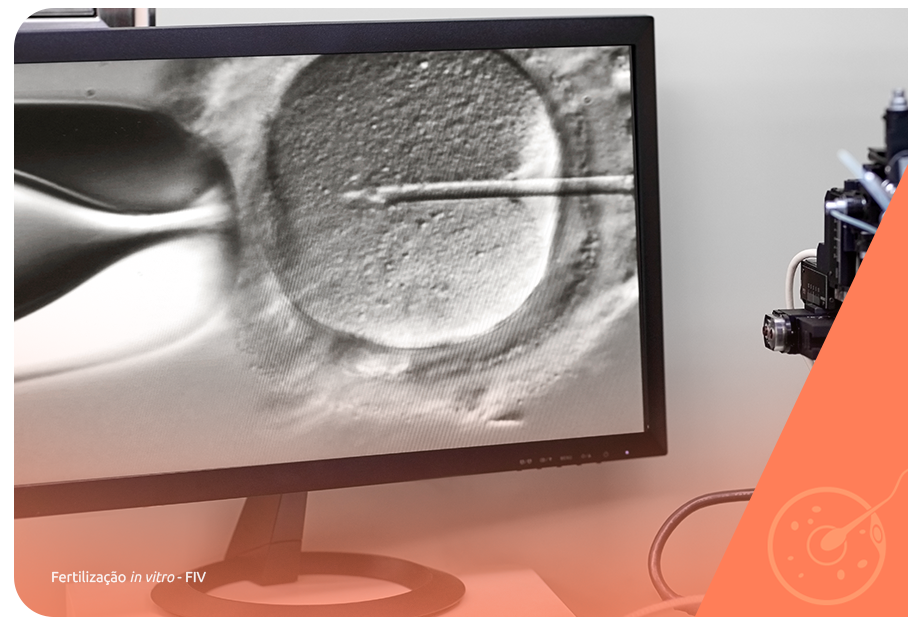
A etapa seguinte à fecundação na FIV, é chamada cultivo embrionário e tem como principal objetivo acompanhar detalhadamente as primeiras clivagens do zigoto, observando se a integridade das células embrionárias resultantes é mantida, tanto do ponto de vista morfológico como genético.
O cultivo embrionário é realizado em um período de no mínimo 3 dias – quando o embrião alcança o estágio de mórula – e no máximo 6 dias, etapa em que é chamado blastocisto, que possibilita a seleção dos melhores embriões para a transferência embrionária ao final do tratamento com a FIV.
Aos casais com histórico pessoal e familiar de doenças hereditárias e àqueles que buscam a FIV para ter filhos após os 35 anos da mulher, pode ser indicado o PGT (teste genético pré-implantacional).
O PGT rastreia os embriões em busca de anomalias genéticas e é realizado com uma biópsia embrionária, cujo material é coletado durante a etapa de mórula ou blastocisto.
O tempo destinado ao cultivo embrionário pode variar de 3 a 6 dias, dependendo de diversas fatores, que devem sempre ser analisadas individualmente, embora na maior parte dos tratamentos com a FIV a transferência embrionária seja feita quando o embrião atinge o estágio de blastocisto.
Nos casos em que a fecundação não resulta em um número consistente de embriões, situações em que a infertilidade pode ser consequência da idade da mulher ou baixa concentração de espermatozoides viáveis no sêmen, a transferência de blastocisto pode ser feita no 3º dia de cultivo.
A transferência de blastocisto também pode ser feita com embriões congelados em ciclos anteriores de tratamento com a FIV.
Toque neste link e leia nosso conteúdo completo sobre o assunto.
Mais
